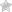Железодефицитная анемия — наиболее распространенный вид малокровия. По разным данным на него приходится от 80 до 90% всех анемий. Медицинские наблюдения говорят, что 30% взрослых людей имеют недостаток железа. У пожилых — 60%. Болезнь более распространена среди женского населения.
В Международной классификации болезней (МКБ-10) железодефицитную анемию можно найти в классе «Болезни крови… Анемии, связанные с питанием». Присвоенные коды предусматривают:
- вторичную форму анемии из-за хронической кровопотери (D 50.0);
- другие виды, в том числе неуточненные (D 50.8 и D 50.9).
Клинические классификации более удобны для понимания механизма заболевания и выбора лечения.
Почему недостаток железа вызывает заболевание
Установлено, что механизм заболевания связан с дефицитом минерала железа в крови. Его роль трудно преувеличить. Ведь из всего количества 70% непосредственно заняты в построении гемоглобина. Это значит, что железо — незаменимый материал для удержания эритроцитами молекул кислорода и последующего процесса переноса от легочных пузырьков в ткани.
Любой вариант недостатка железа приводит к снижению синтеза гемоглобина и кислородному голоданию всего организма.
Другие механизмы, влияющие на уровень железа
Важно не только поступление минерала с пищей (в организме железо не вырабатывается), но и правильный процесс его усвоения и переноса.
За всасывание молекул железа из 12-перстной кишки отвечает специальный белок (трансферрин). Он доставляет Fe в костный мозг, где синтезируются эритроциты. Организм образует «склад» в печеночных клетках для быстрого восполнения в случае острого недостатка. Запасы хранятся в виде гемосидерина.
Запасы и потери
Если разложить все железосодержащие формы по частям, то получится следующее:
- 2/3 приходится на гемоглобин;
- на запасы в печени, селезенке и костном мозге в виде гемосидерина — 1 г;
- на транспортную форму (сывороточное железо) — 30,4 ммоль/л;
- на дыхательный фермент цитохромоксидазу — 0,3 г.
Накопление начинается во внутриутробном периоде. Плод забирает часть железа у материнского организма. Анемия матери опасна для формирования и закладки внутренних органов у ребенка. А после рождения малыш должен получать его только с пищей.
Слева показан эритроцит с молекулами гемоглобина, присоединяющий кислород из легких, далее он в связанном состоянии и переносит кислород в клетки
Выведение излишков минерала происходит с мочой, калом, через потовые железы. У женщин с подросткового возраста до климактерического периода есть еще путь менструальных кровотечений.
В сутки выводится около 2 г железа, значит поступать с пищей должно не меньшее количество.
От правильного функционирования этого механизма зависит поддержание нужного баланса для обеспечения тканевого дыхания.
Причины возникновения анемии
Причины железодефицитной анемии упрощенно можно представить следующим образом:
- недостаток поступления железа;
- повышенный вывод;
- некомпенсированный расход;
- затрудненный перенос из кишечника в органы кроветворения.
Повышенный расход образуется:
- при большой физической нагрузке у спортсменов, при усиленных тренировках;
- у беременных женщин, в период лактации;
- при обильном потоотделении в жару, высокой лихорадке.
Нормы в 2 г становится недостаточно.
Заболевания кишечника, связанные с поносами и нарушенной всасываемостью, способствуют недостатку усвоения железа из пищи. Подобные осложнения разной степени тяжести ожидаемы после операций удаления части желудка, двенадцатиперстной кишки.
Потому что именно в желудке и 12-перстной кишке происходит соединение железа с соляной кислотой и связывание его белком-переносчиком трансферрином. Значительное влияние оказывает состояние поджелудочной железы.
При панкреатитах функция всасывания нарушается.
Виды хронической кровопотери
Наиболее распространенной причиной считается хроническая кровопотеря. Она сначала протекает скрытно (латентный период), затем вызывает клинические признаки. Источниками подобной кровопотери являются:
- желудок и кишечник (язвенная болезнь, некротический колит, анальные трещины, варикозные вены пищевода и геморрой, злокачественные опухоли);
- заболевание половых органов у женщин (дисфункциональные маточные кровотечения, опухоли матки, эндометриоз);
- длительное кровохарканье (туберкулез легких, злокачественная опухоль в легочной ткани или бронхах, бронхоэктазы);
- кровь в моче (мочекаменная болезнь, поликистоз почек, злокачественная опухоль, полипы);
- частые носовые кровотечения (при гипертонии, сосудистой патологии).
Другие причины
- Недостаточное поступление с пищей – наиболее частая причина развития железодефицитной анемии в детском и подростковом периоде, у вегетарианцев, у лиц, принуждающих себя к полуголодным диетам.
- Выявлены генетические последствия для родившихся девочек от матерей, имевших анемию во время беременности: у девочек возможны ранние проявления железодефицитного состояния.
- При длительных хронических инфекциях (туберкулез, сепсис, бруцеллез) молекулы железа захватываются клетками иммунитета, а в крови обнаруживается недостаток.
Симптомы
Железодефицитная анемия никак не проявляется при начальном латентном течении заболевания. Клинические симптомы маскируются разными другими состояниями и не вызывают подозрений у пациента.
Наиболее часто «задним числом» обнаруживаются:
- нарастающая слабость,
- головокружения,
- повышенная утомляемость,
- головные боли.
Эти проявления беспокоят при физической нагрузке, нервном напряжении.
Сонливость наступает даже при нормальном ночном сне
Более выражена симптоматика основного заболевания, способствующего анемии. В дальнейшем состояние утяжеляется: появляется сонливость, нарушение трудоспособности, шум в голове, бледность кожи. С такими жалобами пациенты вынуждены обратиться к врачу.
Подробнее о симптомах и диагностике железодефицитной анемии вы можете почитать здесь.
Диагностика железодефицитных состояний
Для точной диагностики анемии врач должен сопоставить клинические симптомы с показателями крови.
Общий анализ крови выявляет сниженный уровень эритроцитов, низкий цветной показатель, недостаточное содержание гемоглобина.
- Определяется численность эритроцитов у женщин менее 3,7 x 10¹² /л, у мужчин менее 4,0 x 10¹² /л.
- Цветной показатель — условное расчетное содержание гемоглобина в одном эритроците, говорит о полноценности синтезированных клеток крови. В норме показатель составляет 0,85 – 1,05. В зависимости от его величины, анемии различают на нормохромную, гиперхромную (насыщенность превышает 1,05) и гипохромную (показатель ниже 0,85 говорит о «некачественных» эритроцитах).
- Допускается нижний уровень гемоглобина для мужчин 130 г/л, для женщин 120 г/л.
Рекомендуем почитать:Признаки анемии у женщин
Концентрация железа в сыворотке крови определяется биохимическими методами — нижней нормальной границей служит 12 – 32 мкмоль/л для мужчин, 10 – 30 для женщин.
Способность трансферрина связывать и переносить железо называют железосвязывающей функцией сыворотки крови. В норме она составляет у мужчин 54 – 72 мкмоль/л, у женщин — 45 – 63. При железодефицитных состояниях показатель возрастает.
Уровень ферритина крови (белок, превращающий железо из двухвалентного в нерастворимое трехвалентное, которое в дальнейшем накапливается) показывает правильность процесса усвоения железа, способность организма к накоплению. Его норма — 12 – 300 нг/мл для мужчин и 12 – 150 для женщин. При анемии он снижается даже в легкой степени заболевания.
Для полной диагностики важны все показатели.
Как определяется степень тяжести заболевания
Определение степени клинических проявлений необходимо для решения вопроса о лечении, выбора препарата, способа введения. Наиболее простая классификация анемии по уровню гемоглобина.
Выделяют 3 степени тяжести:
- при легкой показатель гемоглобина снижен, но остается около 90 г/л;
- при средней гемоглобин держится в границах от 90 до 70 г/л;
- при тяжелой гемоглобин составляет меньше 70 г/л.
Другой вариант учитывает клинические проявления анемии:
- первая степень — клинические симптомы отсутствуют;
- вторая степень — умеренно выражены слабость, головокружение;
- третья — имеются все клинические симптомы анемии, нарушена трудоспособность;
- четвертая — представляет собой тяжелое состояние прекомы;
- пятая — носит название «анемическая кома», длится несколько часов и приводит к летальному исходу.
Как лечить анемию диетой
Легкую форму дефицита железа можно лечить специальной диетой при условии отсутствия поражения желудка, кишечника, поджелудочной железы.
При этом важно учитывать, что железо из белков и жиров пищи усваивается лишь на 1/4 — 1/3 часть, а из фруктово-овощного состава — на 80%. Оказалось, значительную роль играют витамины, которых в овощах и фруктах больше, чем в мясе. Особо важное значение придается содержанию в продуктах витаминов группы В и фолиевой кислоты, витамина С.
Полезно для повышения содержания железа в крови
Продукты, содержащие повышенный уровень железа: говяжий язык, мясо курицы, индейки, печень, морская рыба, крупа гречки и пшено, яйца, зелень. Фрукты: яблоки, персики, хурма, айва и ягоды черники.
Добавить витамин С можно за счет смородины, цитрусовых, щавеля, капусты.
Рекомендуется ограничить продукты, нарушающие всасывание железа: черный сорт чая, молоко во всех видах.
Во всех случаях лечение железодефицитной анемии назначает врач после оценки показателей крови и состояния внутренних органов.
Лекарственная терапия
Современная терапия препаратами железа проводится, начиная со второй степени железодефицитной анемии. Лекарства должны соответствовать требованиям по компенсации и восстановлению кроветворения. Лечение препаратами железа применяется, когда одной диетой этого достичь невозможно.
Учитывая то, что главным способом усвоения железа является поступление через кишечник, преимущества в терапии отдаются таблеткам. Результативность внутримышечного введения ниже, чем при приеме таблетированных препаратов. При лечении препаратами в инъекциях чаще обнаруживаются побочные нежелательные эффекты.
Лучше всего применять препараты в форме капсул, защищающих слизистую желудка
Для терапевтического воздействия достаточно от 80 до 160 мг железа в чистом виде (320 мг сульфата). Контроль за дозировкой проводится врачом.
Таблетки рекомендуется глотать не разжевывая, запивать достаточным количеством воды.
Все лекарства делят на препараты двухвалентного железа и трехвалентного. Их отличия требуют дополнить лечение в первом случае витамином С, во втором — аминокислотами.
Популярные препараты двухвалентного железа:
- Сорбифер дурулес,
- Тардиферрон Феррофольгамма,
- Ферретаб,
- Актиферрин,
- Тотема,
- Гемофер пролонгатум (сульфат).
Лекарства из трехвалентного железа:
- Мальтофер,
- Биофер,
- Феррум лек,
- Ферлатум,
- Венофер,
- Космофер
- Аргеферр.
Лечение проводится длительным курсом (6 месяцев и более). Каждый месяц проверяются анализы крови. Даже после нормализации показателя нужно принимать лечение еще в течении полутора-двух месяцев для закрепления результативности.
При беременности и в период лактации лечение обязательно согласовывается с гинекологом и педиатром.
Побочное действие препаратов проявляется в:
- болях в эпигастральной области, длительных запорах;
- темном налете на зубах после приема таблеток или сиропа;
- аллергических реакциях.
Отвар крапивы можно пить с медом
Народные рекомендации
Народные средства можно использовать в дополнении к общему комплексу лечения.
- В домашних условиях можно приготовить и смешать в равных объемах соки свеклы, редьки и моркови. Рекомендовано принимать по столовой ложке до еды курсом 3 месяца.
- Отвар шиповника, клевера настаивается после получасового кипячения. Можно пить вместо чая.
- Крапиву отваривают одну или в сочетании с корнями одуванчика и цветами тысячелистника. Для вкуса можно добавить немного меда.
- Тертый хрен с медом рекомендован для беременных по чайной ложке перед едой.
- Заготовленная черная смородина с сахаром позволит уберечь всю семью от анемии.
Для применения этих способов существует одно противопоказание: аллергическая реакция на компоненты.
Профилактика железодефицитной анемии требует соблюдения баланса в питании. Никакие диеты нельзя применять без потерь для организма. Увлечение вегетарианством, голоданием может вызвать выраженную патологию. На фоне переедания мяса и отсутствия в пище фруктов и овощей тоже невозможно сохранить здоровье.
Особое значение имеет диагностика и лечение хронических кровотечений (носовых, геморроидальных, менструальных). Воспитание мальчиков и девочек не должно строиться на «стыдных» болезнях.
Во взрослом состоянии мы имеем мужчин, категорически отказывающихся от осмотра проктолога и поступающих на госпитализацию в неоперабельной форме рака, и женщин, доводящих себя диетами до полной анорексии.
Не упускайте возможность вовремя восполнить дефицит железа и вернуть здоровье.
Источник: https://icvtormet.ru/bolezni/zhelezodeficitnaya-anemiya-vzroslyh-detey
Железодефицитная анемия
Железодефицитная анемия – синдром, обусловленный недостаточностью железа и приводящий к нарушению гемоглобинопоэза и тканевой гипоксии. Клинические проявления представлены общей слабостью, сонливостью, пониженной умственной работоспособностью и физической выносливостью, шумом в ушах, головокружениями, обморочными состояниями, одышкой при нагрузке, сердцебиением, бледностью. Гипохромная анемия подтверждается лабораторными данными: исследованием клинического анализа крови, показателей сывороточного железа, ОЖСС и ферритина. Терапия включает лечебную диету, прием препаратов железа, в некоторых случаях – трансфузию эритроцитарной массы.
Железодефицитная (микроцитарная, гипохромная) анемия – анемия, обусловленная нехваткой железа, необходимого для нормального синтеза гемоглобина. Её распространенность в популяции зависит от половозрастных и климатогеографических факторов.
По обобщенным сведениям, гипохромной анемией страдает около 50% детей раннего возраста, 15% женщин репродуктивного возраста и около 2% мужчин. Скрытый тканевой железодефицит выявляется практически у каждого третьего жителя планеты. На долю микроцитарной анемии в гематологии приходится 80–90% всех анемий.
Поскольку железодефицит может развиваться при самых различных патологических состояниях, данная проблема актуальна для многих клинических дисциплин: педиатрии, гинекологии, гастроэнтерологии и др.
Железодефицитная анемия
Ежесуточно с потом, калом, мочой, слущенными клетками кожи теряется около 1 мг железа и примерно столько же (2-2,5 мг) поступает в организм с пищей.
Дисбаланс между потребностями организма в железе и его поступлением извне или потерями способствует развитию железодефицитной анемии.
Железодефицит может возникать как при физиологических условиях, так и в результате ряда патологических состояний и быть обусловлен как эндогенными механизмами, так и внешними воздействиями:
Кровопотери
Чаще всего анемия вызывается хронической потерей крови: обильными менструациями, дисфункциональными маточными кровотечениями; желудочно-кишечными кровотечениями из эрозий слизистой желудка и кишечника, гастродуоденальных язв, геморроидальных узлов, анальных трещин и др. Скрытая, но регулярная кровопотеря отмечается при гельминтозах, гемосидерозе легких, экссудативном диатезе у детей и др.
Особую группу составляют лица с болезнями крови — геморрагическими диатезами (гемофилией, болезнью Виллебранда), гемоглобинурией.
Возможно развитие постгеморрагической анемии, вызванной одномоментным, но массивным кровотечением при травмах и операциях.
Гипохромная анемия может возникать вследствие ятрогенных причин — у доноров, часто сдающих кровь; пациентов с ХПН, находящихся на гемодиализе.
Нарушение поступления, всасывания и транспорта железа
К факторам алиментарного порядка относятся анорексия, вегетарианство и следование диетам с ограничением мясных продуктов, плохое питание; у детей — искусственное вскармливание, позднее введение прикорма.
Снижение абсорбции железа характерно для кишечных инфекций, гипоацидного гастрита, хронического энтерита, синдрома мальабсорбции, состояния после резекции желудка или тонкой кишки, гастрэктомии.
Значительно реже железодефицитная анемия развивается вследствие нарушения транспортировки железа из депо при недостаточной белково-синтетической функции печени – гипотрансферринемиях и гипопротеинемиях (гепатитах, циррозе печени).
Повышенное расходование железа
Ежедневная потребность в микроэлементе зависит от пола и возраста.
Наиболее высока необходимость в железе у недоношенных, детей раннего возраста и подростков (в связи с высокими темпами развития и роста), женщин репродуктивного периода (в связи с ежемесячными менструальными потерями), беременных (в связи с формированием и ростом плода), кормящих мам (в связи с расходом в составе молока). Именно эти категории являются наиболее уязвимыми в отношении развития железодефицитной анемии. Кроме того, повышение потребности и расхода железа в организме наблюдается при инфекционных и опухолевых заболеваниях.
По своей роли в обеспечении нормального функционирования всех биологических систем железо является важнейшим элементом.
От уровня железа зависит поступление кислорода к клеткам, протекание окислительно-восстановительных процессов, антиоксидантная защита, функционирование иммунной и нервной систем и пр. В среднем содержание железа в организме находится на уровне 3-4 г.
Более 60% железа (>2 г) входит в состав гемоглобина, 9% — в состав миоглобина, 1% — в состав ферментов (гемовых и негемовых).
Остальное железо в виде ферритина и гемосидерина находится в тканевом депо – главным образом, в печени, мышцах, костном мозге, селезенке, почках, легких, сердце. Примерно 30 мг железа непрерывно циркулирует в плазме, будучи частично связанным основным железосвязывающим белком плазмы – трансферрином.
При развитии отрицательного баланса железа мобилизуются и расходуются запасы микроэлемента, содержащиеся в тканевых депо. На первых порах этого бывает достаточно для поддержания адекватного уровня Hb, Ht, сывороточного железа. По мере истощения тканевых резервов компенсаторно увеличивается эритроидная активность костного мозга.
При полном истощении эндогенного тканевого железа его концентрация начинает снижаться в крови, нарушается морфология эритроцитов, уменьшается синтез гема в гемоглобине и железосодержащих ферментов.
Страдает кислородтранспортная функция крови, что сопровождается тканевой гипоксией и дистрофическими процессами во внутренних органах (атрофический гастрит, миокардиодистрофия и др.).
Железодефицитная анемия возникает не сразу. Вначале развивается предлатентный железодефицит, характеризующийся истощением только запасов депонированного железа при сохранности транспортного и гемоглобинового пула. На этапе латентного дефицита отмечается уменьшение транспортного железа, содержащегося в плазме крови.
Собственно гипохромная анемия развивается при уменьшении всех уровней метаболических запасов железа – депонированного, транспортного и эритроцитарного. В соответствии с этиологией различают анемии: постгеморрагические, алиментарные, связанные с повышенным расходом, исходным дефицитом, недостаточностью резорбции и нарушением транспорта железа.
По степени выраженности железодефицитные анемии подразделяются на:
- Легкие (Нb 120-90 г/л). Протекают без клинических проявлений или с их минимальной выраженностью.
- Среднетяжелые (Нb 90-70 г/л). Сопровождаются циркуляторно-гипоксическим, сидеропеническим, гематологическим синдромами умеренной степени выраженности.
- Тяжелые (Нb
Циркуляторно-гипоксический синдром обусловлен нарушением синтеза гемоглобина, транспорта кислорода и развитием гипоксии в тканях. Это находит свое выражение в ощущении постоянной слабости, повышенной утомляемости, сонливости.
Пациентов преследует шум в ушах, мелькание «мушек» перед глазами, головокружения, переходящие в обмороки. Характерны жалобы на сердцебиение, одышку, возникающую при физической нагрузке, повышенную чувствительность к низким температурам.
Циркуляторно-гипоксические нарушения могут усугублять течение сопутствующей ИБС, хронической сердечной недостаточности.
Развитие сидеропенического синдрома связано с недостаточностью тканевых железосодержащих ферментов (каталазы, пероксидазы, цитохромов и др.). Этим объясняется возникновение трофических изменений кожных покровов и слизистых оболочек.
Чаще всего они проявляются сухостью кожи; исчерченностью, ломкостью и деформацией ногтей; повышенным выпадением волос. Со стороны слизистых оболочек типичны атрофические изменения, что сопровождается явлениями глоссита, ангулярного стоматита, дисфагии, атрофического гастрита.
Может возникать пристрастие к резким запахам (бензина, ацетона), искажение вкуса (желание есть глину, мел, зубной порошок и пр.). Признаками сидеропении также служат парестезии, мышечная слабость, диспепсические и дизурические расстройства.
Астеновегетативные нарушения проявляются раздражительностью, эмоциональной неустойчивостью, снижением умственной работоспособности и памяти.
Поскольку в условиях железодефицита IgA теряет свою активность, больные становятся подвержены частой заболеваемости ОРВИ, кишечными инфекциями. Пациентов преследует хроническая усталость, упадок сил, снижение памяти и концентрации внимания.
Длительное течение железодефицитной анемии может привести к развитию миокардиодистрофии, распознаваемой по инверсии зубцов Т на ЭКГ.
При крайне тяжелом железодефиците развивается анемическая прекома (сонливость, одышка, резкая бледность кожи с цианотичным оттенком, тахикардия, галлюцинации), а затем – кома с потерей сознания и отсутствием рефлексов. При массивной стремительной кровопотере возникает гиповолемический шок.
На наличие железодефицитной анемии может указывать внешний вид больного: бледная, с алебастровым оттенком кожа, пастозность лица, голеней и стоп, отечные «мешки» под глазами. При аускультации сердца обнаруживается тахикардия, глухость тонов, негромкий систолический шум, иногда – аритмия. С целью подтверждения анемии и определения ее причин проводится лабораторное обследование.
- Лабораторные тесты. В пользу железодефицитного характера анемии свидетельствует снижение гемоглобина, гипохромия, микро- и пойкилоцитоз в общем анализе крови. При оценке биохимических показателей отмечается снижение уровня сывороточного железа и концентрации ферритина (60 мкмоль/л), уменьшение насыщения трансферрина железом (
- Инструментальные методики. Для установления причины хронической кровопотери должно быть проведено эндоскопическое обследование ЖКТ (ЭГДС, колоноскопия,), рентгенодиагностика (ирригоскопия, рентгенография желудка). Обследование органов репродуктивной системы у женщин включает УЗИ малого таза, осмотр на кресле, по показаниям — гистероскопию с РДВ.
- Исследование пунктата костного мозга. Микроскопия мазка (миелограмма) показывает значительное снижение количества сидеробластов, характерное для гипохромной анемии. Дифференциальная диагностика направлена на исключение других видов железодефицитных состояний — сидеробластной анемии, талассемии.
К основным принципам терапии железодефицитной анемии относятся устранение этиологических факторов, коррекция рациона питания, восполнение железодефицита в организме. Этиотропное лечение назначается и проводится специалистами гастроэнтерологами, гинекологами, проктологами и др.; патогенетическое – гематологами.
При железодефицитных состояниях показано полноценное питание с обязательным включением в рацион продуктов, содержащих гемовое железо (телятины, говядины, баранины, мяса кролика, печени, языка). Следует помнить, что усилению ферросорбции в ЖКТ способствуют аскорбиновая, лимонная, янтарная кислота.
Ингибируют всасывание железа оксалаты и полифенолы (кофе, чай, соевый протеин, молоко, шоколад), кальций, пищевые волокна и др. вещества.
Вместе с тем, даже сбалансированная диета не в состоянии устранить уже развившийся недостаток железа, поэтому больным с гипохромной анемией показана заместительная терапия ферропрепаратами.
Препараты железа назначаются курсом не менее 1,5-2-х месяцев, а после нормализации уровня Hb проводится поддерживающая терапия в течение 4-6 недель половинной дозой препарата.
Для фармакологической коррекции анемии используются препараты двухвалентного и трехвалентного железа. При наличии витальных показаний прибегают к гемотрансфузионной терапии.
В большинстве случаев гипохромная анемия подается успешной коррекции. Однако при неустраненной причине железодефицит может рецидивировать и прогрессировать. Железодефицитная анемия у детей раннего и младшего возраста может вызывать задержку психомоторного и интеллектуального развития (ЗПР).
В целях профилактики железодефицита необходим ежегодный контроль параметров клинического анализа крови, полноценное питание с достаточным содержанием железа, своевременная ликвидация источников кровопотери в организме.
Следует учитывать, что лучше всего усваивается железо, содержащееся в мясе и печени в форме гема; негемовое железо из растительной пищи практически не усваивается – в этом случае оно сначала должно восстановиться до гемового при участии аскорбиновой кислоты.
Лицам групп риска может быть показан профилактический прием железосодержащих препаратов по назначению специалиста.
Источник: https://www.KrasotaiMedicina.ru/diseases/hematologic/iron-deficiency-anemia
Профилактика и лечение железодефицитной анемии
- Диагностика анемии основывается главным образом на данных лабораторных исследований, в первую очередь на результатах клинического исследования крови с определением концентрации гемоглобина.
- Согласно рекомендациям ВОЗ, критерием анемии для детей является снижение концентрации гемоглобина до уровня менее 110 г/л, для женщин – менее 120 г/л (во время беременности – менее 110 г/л), для мужчин – менее 130 г/л.
- По степени тяжести различают анемию легкую (уровень гемоглобина крови выше 90 г/л), средней тяжести (гемоглобин – 70–89 г/л) и тяжелую (гемоглобин менее 70 г/л).
- Наиболее часто (80–95 % всех анемий) в терапевтической практике встречается хроническая железодефицитная анемия (ЖДА) — болезненное состояние, обусловленное нарушением синтеза гемоглобина вследствие дефицита железа.
По статистике ВОЗ, в мире около 2 млрд человек страдают в той или иной форме дефицитом железа, большинство из них женщины и дети. Частота ЖДА у беременных в мире колеблется от 25 до 50%, в развивающихся странах – от 35 до 75%, а в развитых составляет 18–20%. В МКБ-10 соответствует рубрике D50 — железодефицитная анемия.
Некоторые особенности обмена железа в организме
У мужчин с пищей поступает около 18 мг Fe в сутки, всасывается 1,0–1,5 мг, теряется Fe с мочой, калом, потом, эпителием кожи и кишечника.
У женщин с пищей поступает 12–15 мг Fe в сутки, всасывается 1,0–1,3 мг, теряется Fe с мочой, калом, потом, эпителием кожи и кишечника, волосами, ногтями, во время менструального цикла, беременности и лактации.
Во время менструального периода потери составляют 20–30 мг, при беременности, родах и лактации до 700–800 мг.
При повышении потребности организма в железе из пищи может всосаться не более 2,0–2,5 мг. Если потеря организмом Fe составляет более 2 мг/сут., после того как истощаются депо, развивается железодефицитная анемия.
К основным причинам развития ЖДА относят:
- Алиментарную недостаточность
Недостаточное поступление железа с пищей, в основном за счет нехватки мясных продуктов (например, при голодании, вегетарианстве), не позволяет восполнить его потери, возникающие вследствие разрушения эритроцитов.
- Нарушение всасывания железа
Развивается у пациентов с энтеритами различного генеза, синдромом мальабсорбции, послеоперационными состояниями (резекция желудка с выключением двенадцатиперстной кишки, резекция тонкой кишки), а также связано с приемом лекарственных препаратов, угнетающих всасывание железа.
- Повышенную потребность в железе
Как правило, обусловлена беременностью, лактацией, интенсивным ростом в пубертатный период, возникает в предклимактерический период и при лечении макроцитарной (В12-дефицитной) анемии витамином В12.
- Хронические кровопотери различной локализации
Хроническая кровопотеря обусловлена желудочно-кишечными (при рефлюкс-эзофагите, эрозивно-язвенных заболеваниях желудка, опухолях желудка и толстой кишки, болезни Крона, неспецифическом язвенном колите, дивертикулитах, кровоточащем геморрое), маточными (включая обильные менструации), носовыми, почечными (при гломерулонефрите, мочекаменной болезни, опухолях), десневыми, в замкнутые полости и ткани (изолированный легочный гемосидероз, внематочный эндометриоз) кровотечениями.
Наиболее распространена постгеморрагическая железодефицитная анемия при кровопотерях из ЖКТ. Эти кровопотери – самая частая причина дефицита железа у мужчин и вторая по частоте у женщин.
- Нарушение транспорта железа (гипопротеинемии различного генеза)
Основным патогенетическим механизмом развития ЖДА является недостаток в организме железа – основного строительного материала для построения молекул гемоглобина, в частности его железосодержащей части – гема.
Клинические проявления дефицита Fe манифестируют после длительного латентного периода, соответствующего истощению запасов Fe в организме. Выраженность симптомов может быть различна и зависит от причины, скорости кровопотери, пола и возраста пациента. Тяжесть состояния обусловлена снижением кислородсвязывающей емкости крови и тканевым дефицитом железа.
Анемический синдром обусловлен тканевой гипоксией, его проявления универсальны для всех видов анемий:
- слабость и/или быстрая утомляемость;
- бледность кожи и слизистых;
- головная боль и/или пульсация в висках;
- головокружение, обмороки;
- одышка и сердцебиение при привычной физической нагрузке;
- усиление ангинозных болей при ИБС;
- снижение толерантности к физической нагрузке;
- появление резистентности к проводимой терапии вазодилататорами при ИБС.
Сидеропенический синдром обусловлен тканевым дефицитом Fe и свойственен только ЖДА. Основные проявления:
- сухость кожи, трещины на поверхности кожи рук и ног, в углах рта (ангулярный стоматит);
- глоссит, сопровождающийся атрофией сосочков, болезненностью и покраснением языка;
- ломкость, истончение, расслоение ногтей, ногти ложкообразной формы (койлонихия);
- выпадение волос и раннее их поседение;
- извращение вкуса (pica chlorotica): пациенты едят мел, уголь, глину, песок и/или сырые продукты (крупы, фарш, тесто);
- пристрастие к необычным запахам (керосина, мазута, бензина, ацетона, гуталина, нафталина, выхлопных газов машин), которое полностью проходит на фоне приема препаратов Fe;
- дисфагия (затруднение глотания твердой и сухой пищи).
Синдром вторичного иммунодефицита — склонность к частым рецидивам и хронизации инфекционно-воспалительных заболеваний.
Висцеральный синдром включает:
- поражение желудочно-кишечного тракта (глоссит, дисфагия, снижение кислотообразующей функции желудка, суб- и атрофический гастрит, вздутие, запор, диарея);
- поражение гепатобилиарной системы (жировой гепатоз, дисфункциональные расстройства билиарного тракта);
- изменения сердечно-сосудистой системы (одышка, тахикардия, кардиалгия, отеки на ногах, ангинозные боли, гипотония, расширение границ сердца влево, наличие приглушенности тонов сердца и систолического шума на верхушке, возможно снижение зубца Т и депрессия сегмента ST на ЭКГ);
- поражение ЦНС (снижение памяти и способности концентрировать внимание);
- поражение мышечного каркаса и сфинктеров (мышечная слабость при обычной нагрузке, смешанное недержание мочи при отсутствии изменений в анализах мочи).
Кожа у пациентов с ЖДА бледная, не желтушная; печень, селезенка и периферические лимфатические узлы не увеличены. При ювенильном хлорозе склеры, а иногда и кожа приобретают голубоватый оттенок. Такие пациенты плохо загорают на солнце; девушки нередко инфантильны, у них часто наблюдаются расстройства менструального цикла – от аменореи до обильных менструаций.
Лабораторная диагностика
Основными лабораторными критериями ЖДА являются:
- низкий цветовой показатель;
- гипохромия эритроцитов, микроцитоз;
- снижение уровня сывороточного железа;
- повышение общей железосвязывающей способности сыворотки и снижение содержания ферритина в сыворотке.
После установления наличия анемии и степени ее выраженности необходимо выяснить причину и источник кровотечения.
Для этого необходимо провести целый ряд исследований. К основным исследованиям относятся:
- эндоскопическое исследование ЖКТ (ФГДС, колоноскопия, возможно, с биопсией);
- кал на скрытую кровь;
- гинекологическое мануальное и ультразвуковое исследование у женщин;
- исследование мочевыводящей системы (общий анализ мочи, УЗИ почек, цистоскопия);
- рентгенологическое исследование органов грудной полости;
- исследование мокроты и промывных вод бронхов на гемосидерин, атипичные клетки и микобактерии туберкулеза.
При отсутствии данных, свидетельствующих о явном эрозивно-язвенном процессе, следует провести онкологический поиск.
Лечение
Целями лечения ЖДА являются:
- устранение причины, ее вызвавшей (выявление источника кровотечения и его ликвидация, восстановление процесса усвоения Fe);
- восполнение дефицита Fe в организме;
- предотвращение развития дистрофических изменений внутренних органов и сохранение их функциональной способности в полном объеме.
Диета
Устранить ЖДА только с помощью диеты невозможно, поскольку всасывание Fe из продуктов питания составляет не более 2,5 мг/сутки, в то время как из лекарственных препаратов его всасывается в 15–20 раз больше. Тем не менее пациентам с ЖДА рекомендуются продукты, содержащие достаточное количество хорошо всасываемого белка и Fe.
В мясных продуктах содержится Fe, входящее в состав гема (гемовое Fe), которое всасывается на 25–30 %. Входящее в состав гемосидерина и ферритина Fe (печень, яйца, рыба) всасывается на 10–15 %, а в состав продуктов растительного происхождения (бобовые, соя, шпинат, укроп, салат, абрикосы, чернослив, хлеб, рис) Fe – на 3–5 %.
Прием большого количества яблок, гранатов, моркови, свеклы, гречневой крупы не является оправданным с точки зрения ограниченного всасывания из них ионов Fe.
Люди, употребляющие в пищу мясо, получают больше железа гема (в составе миоглобина), чем вегетарианцы. У строгих вегетарианцев со временем может развиться дефицит железа, поскольку овощи и злаки содержат вещества, препятствующие всасыванию железа, в частности фосфаты.
Следует учитывать, что полноценная и сбалансированная по основным ингредиентам диета позволяет лишь «покрыть» физиологическую потребность организма в железе, но не устранить его дефицит, и должна рассматриваться как один из вспомогательных компонентов терапии.
Гемотрансфузии проводятся пациентам только по жизненным показаниям, причем показанием является не уровень Hb, а общее состояние пациента и гемодинамики. Чаще всего прибегают к гемотрансфузиям (трансфузиям эритроцитарной массы) при падении Hb ниже 40–50 г/л.
Медикаментозная терапия ЖДА
Проводится только препаратами Fe, в основном пероральными, реже парентеральными, длительно, под контролем развернутого анализа крови. Скорость восстановления показателей красной крови не зависит от пути введения.
К основным принципам лечения железодефицитной анемии препаратами Fe для перорального приема относятся:
- назначение препаратов Fe с достаточным содержанием в них двухвалентного Fe2+ (200–300 мг/сутки);
- при использовании новых форм следует ориентироваться на среднетерапевтическую дозу;
- назначение препаратов Fe совместно с веществами, усиливающими их всасывание (аскорбиновая и янтарная кислота);
- избегать одновременного приема веществ, уменьшающих всасывание Fe (антациды, танин, оксалаты);
- использовать препараты, не содержащие витаминные компоненты (особенно В6, В12);
- удобный режим дозирования (1–2 раза/сутки);
- хорошая биодоступность, всасываемость, переносимость препаратов Fe;
- достаточная продолжительность терапии не менее 6–8 недель до нормализации уровня гемоглобина;
- продолжить прием в половинной дозе еще в течение 4–6 недель после нормализации уровня гемоглобина;
- целесообразно назначать короткие ежемесячные курсы терапии (3–5 дней) в среднетерапевтической дозе женщинам с полименоррагиями.
Критерий эффективности лечения препаратами железа — прирост ретикулоцитов (ретикулоцитарный криз) в 3–5 раз на 7–10-й день от начала терапии (при однократном контроле регистрируют не всегда).
Препараты Fe классифицируют на: ионные ферропрепараты, представляющие собой солевые или полисахаридные соединения Fe2+, и неионные соединения, состоящие из гидроксидполимальтозного комплекса трехвалентного Fe3+.
Сульфат Fe, входящий в монокомпонентные и комбинированные ферропрепараты, хорошо всасывается (до 10%) и переносится больными. Хлоридные соединения Fe всасываются хуже (до 4%) и имеют больше нежелательных эффектов: металлический привкус во рту, потемнение зубов и десен, диспепсия.
В настоящее время предпочтение отдают препаратам, содержащим двухвалентное железо (лучше абсорбируются в кишечнике по сравнению с препаратами трехвалентного железа), суточная доза которого составляет 100–300 мг. Назначать более 300 мг Fe2+ в сутки не следует, т.к. его всасывание при этом не увеличивается.
Следует учитывать, что содержащийся в пищевых продуктах целый ряд веществ – фосфорная кислота, соли, кальций, фитин, танин (поэтому не рекомендуется запивать препараты железа чаем, кофе, кока-колой) – ингибирует всасывание железа. Такой же эффект отмечается при одновременном приеме двухвалентного железа некоторых лекарственных препаратов, таких как алмагель, соли магния.
Показания для парентерального введения препаратов Fe:
- нарушение кишечного всасывания (резекция кишечника, синдром мальабсорбции), обширные язвенные поверхности;
- абсолютная непереносимость пероральных препаратов Fe;
- необходимость быстрого насыщения железом (экстренное оперативное вмешательство);
- лечение эритропоэтином, когда резко, но на короткое время (2–3 часа после введения эритропоэтина) возрастает потребность в Fe в связи с его активным потреблением эритроцитами.
При парентеральном введении в случае неправильно установленного диагноза возможно развитие гемосидероза с полиорганной недостаточностью. Не следует вводить парентерально более 100 мг/сутки.
Профилактика ЖДА должна проводиться при наличии скрытых признаков дефицита Fe либо факторов риска для ее развития. Исследование Hb, сывороточного Fe должны выполняться не реже 1 раза в год, а при наличии клинических проявлений по мере необходимости у следующих категорий пациентов:
- доноры (особенно женщины), постоянно сдающие кровь;
- беременные женщины, особенно с частыми повторными беременностями на фоне ЖДА;
- женщины с длительными (более 5 дней) и обильными кровотечениями;
- недоношенные дети и дети, рожденные от многоплодной беременности;
- девушки в период полового созревания, при быстром росте, усиленных занятиях спортом (нарастающая мышечная масса поглощает много Fe), при ограничении мясных продуктов в питании;
- лица с постоянной и трудно устранимой кровопотерей (желудочные, кишечные, носовые, маточные и геморроидальные кровотечения);
- пациенты, длительно принимающие НПВП;
- лица с низким материальным достатком.
Источник: https://medvestnik.ru/content/medarticles/Profilaktika-i-lechenie-jelezodeficitnoi-anemii.html
Диагностика и лечение железодефицитных анемий
Железодефицитная анемия (ЖДА) составляет 70–90% всех случаев анемий [1].
Наиболее предрасположены к развитию ЖДА женщины репродуктивного возраста, беременные, дети раннего возраста (особенно до 1 года), а также пациенты старше 65 лет, нередко страдающие хроническими заболеваниями ЖКТ, почек, алиментарной недостаточностью. ЖДА наблюдается не менее чем у 10–15% взрослого населения России, достигая в отдельных регионах 25–30% среди женщин детородного возраста [2].
Важно помнить, что латентный (скрытый) дефицит железа, при котором ЖДА до определенного времени отсутствует, но транспортные и органные запасы железа уже истощены, наблюдается еще чаще – не менее чем у трети населения, обусловливая многочисленные проявления так называемого сидеропенического синдрома.
В целом, по данным ВОЗ, во всем мире насчитывается сегодня 1,6 млрд больных ЖДА и 3,6 млрд пациентов со скрытым дефицитом железа [3], что подчеркивает медико-социальное значение своевременной диагностики и лечения ЖДА и профилактики дефицита железа.
Обмен железа в организме
В норме в организме поддерживается баланс между поступлением и потерями железа. Суточная потребность в железе у взрослого здорового человека составляет примерно 15–20 мг.
Около 90% железа, поступающего в костный мозг и другие органы, – это эндогенное железо, освобождающееся при распаде эритроцитов в макрофагах ретикулоэндотелиальной системы селезенки и печени. Экзогенное железо поступает в организм с пищей обычно в количестве 10–15 мг, хотя всасывается не более 10% от этого количества (1,0–1,5 мг).
Кстати, обычные потери железа составляют примерно 1 мг/сут. В пище железо в основном находится в окисленном состоянии (Fe3+) и входит в состав белков или солей органических кислот. В желудке под действием соляной кислоты происходит частичная ионизация железа (Fe2+) с образованием его закисной 2-валентной формы.
Только в этой форме железо всасывается в кишечнике, преимущественно в двенадцатиперстной кишке. Железо 3-валентное экзогенное (Fe3+), не всосавшееся в кишечнике, выводится из организма в виде окисных соединений.
Абсорбированное 2-валентное железо может быть либо сохранено в пределах клетки в форме ферритина, либо перенесено через базолатеральную мембрану энтероцита в кровь при помощи еще одного белка – ферропортина.
Здесь под действием медьсодержащего фермента ферроксидазы (церулоплазмина) железо окисляется до Fe3+ и связывается с трансферрином – гликопротеином, который является основной транспортной формой Fe3+.
В составе трансферрина железо доставляется по системе воротной вены в печень и далее в костный мозг и другие органы, где оно используется для синтеза железосодержащих белков (гемоглобина (Hb), миоглобина, цитохромов, Fe-содержащих ферментов и др.
) или депонируется в ферритине, который содержится почти во всех тканях и органах, особенно в большом количестве – в печени, селезенке и костном мозге [4].
Этиология
Наиболее частые причины развития ЖДА:
1.
Хронические кровопотери: маточные (меноррагии, миома матки, эндометриоз, внутриматочные контрацептивы); пищеводно-желудочные (язвенная болезнь желудка и двенадцатиперстной кишки, эрозивный гастрит, цирроз печени, злокачественные опухоли); кишечные (болезнь Крона, язвенный колит, дивертикулез кишечника, геморрой, опухоли кишечника); почечные (геморрагический цистит, опухоли почек и мочевого пузыря); геморрагический синдром при нарушениях свертывания крови, заболеваниях печени, системных васкулитах, передозировке антикоагулянтов и т. д.
2.
Нарушения всасывания пищевого железа и пристеночного (мембранного) пищеварения в тонком кишечнике и развитие синдрома мальабсорбции: хронические энтериты (инфекционные, болезнь Крона, болезнь Уиппла); дисахаридазная недостаточность, глютеновая энтеропатия (целиакия); опухоли тонкой кишки (лимфомы); пострезекционные синдромы (синдром короткой кишки, синдром слепой кишки); паразитарные инвазии; дивертикулез тонкой кишки; эндокринные заболевания (диабетическая энтеропатия, болезнь Аддисона, гиперпаратиреоидизм, гипертиреоз, гастринома, карциноид с метастазами); внешнесекреторная недостаточность поджелудочной железы; гастрогенная недостаточность всасывания железа (хронический атрофический гастрит, рак желудка, резекция желудка, гастрэктомия).
3. Повышенная потребность в железе: беременность, лактация, интенсивный рост (у детей), заместительная терапия рекомбинантным эритропоэтином больных с хронической почечной недостаточностью, пациентов с миелодиспластическим синдромом и др.
4. Алиментарная недостаточность железа: недостаточное питание, анорексии различного происхождения, вегетарианство.
Важно подчеркнуть, что при перечисленных выше поражениях ЖКТ, являющихся причиной развития ЖДА, как правило, наблюдается также нарушение всасывания витамина В12, фолиевой кислоты и микроэлементов, которые стимулируют процессы нормального созревания эритроцитов в костном мозге [4].
Следует помнить еще об одной важной причине развития гипохромной анемии, особенно у лиц пожилого и старческого возраста, связанной с низким содержанием железа в сыворотке крови.
Этот вариант анемии нередко возникает при тяжелых хронических или острых воспалительных и онкологических заболеваниях внутренних органов (сепсис, тяжелые пневмонии, системные заболевания соединительной ткани, злокачественные опухоли различной локализации и др.
), при которых развивается анемия, сопровождающаяся снижением содержания сывороточного железа и рефрактерная к лечению пероральными препаратами железа.
В патогенезе этой анемии, которая получила название «анемия хронических заболеваний» (АХЗ), или «анемия воспаления», ведущую роль играет нарушение функции белков, регулирующих метаболизм железа в организме, – гепсидина и ферропортинов.
Гепсидин – пептид, синтезируемый печенью. Свою основную функцию обеспечивает, взаимодействуя с рецепторами транспортировки железа из клеток – ферропортинами, ограничивая их функцию и снижая или прекращая транспортировку железа из энтероцитов и макрофагов в плазму крови [5].
При тяжелых хронических и острых заболеваниях внутренних органов, как известно, повышается уровень провоспалительных цитокинов (фактор некроза опухоли-α, интерлейкин (ИЛ) -6, ИЛ-10), стимулирующих образование гепсидина [6, 7], чрезмерная концентрация которого приводит к прекращению функции ферропортинов. В результате железо не поступает в кровь ни из энтероцитов, ни из макрофагов, оказываясь как бы в «клеточной ловушке». сывороточного железа снижается, что сопровождается развитием анемии, тогда как паренхиматозные органы перегружены железом.
Клиническая картина
Клиническая картина ЖДА складывается из 2-х основных синдромов: анемического и сидеропенического.
Неспецифический анемический синдром, обусловленный гемической гипоксией органов и тканей, характеризуется появлением немотивированной слабости, быстрой утомляемости, головокружений, синкопальных и предсинкопальных состояний, одышки и сердцебиений при небольшой физической нагрузке, повышенной раздражительности, плаксивости.
При объективном исследовании у больных выявляются бледность кожных покровов и видимых слизистых, тенденция к снижению АД, тахикардия, функциональный систолический шум над сердцем. О тяжести течения болезни судят обычно по уровню Hb. Легкая степень анемии характеризуется снижением Hb до 120–90 г/л; средняя степень – от 89 до 70 г/л; тяжелая – 69 г/л и ниже.
Сидеропенический синдром, обусловленный тканевым дефицитом железа, нередко выявляемый даже при нормальном уровне Hb, приводит к снижению активности многих ферментов, в состав которых входит железо (цитохромоксидазы, пероксидазы, сукцинат-дегидрогеназы и др.). Это приводит к весьма характерным симптомам – извращению вкуса (pica chlorotica) и обоняния.
У лиц с дефицитом железа возникает желание употреблять в пищу мел, уголь, глину, песок, сырое тесто, фарш, крупу, лед, а также пристрастие к неприятным запахам (бензин, ацетон, запах лаков, красок, гуталина и т. д.).
Кроме того, у пациентов с дефицитом железа появляются выраженная мышечная слабость и утомляемость, атрофия мышц и снижение мышечной силы в связи с дефицитом миоглобина и ферментов тканевого дыхания.
При объективном исследовании определяются сухость кожи, истончение, ломкость и поперечная исчерченность ногтей, койлонихии, ангулярный стоматит, глоссит («лакированный» язык), а также атрофические изменения слизистой оболочки пищевода (сидеропеническая дисфагия), желудка и кишечника (атрофический гастрит, энтерит). Возможно повышение температуры тела до субфебрильных цифр («сидеропенический субфебрилитет»).
Лабораторная диагностика
Диагностическими критериями анемий считают снижение уровня Hb
Источник: https://www.rmj.ru/articles/diagnostika/Diagnostika_i_lechenie_ghelezodeficitnyh_anemiy/