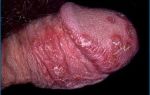
Воспаление слизистой оболочки шейки матки в гинекологии именуют цервицитом. Патология может протекать скрыто и быстро переходить в хроническую форму, ухудшая женское здоровье. При беременности болезнь может возникать на любом сроке, часто нарушая ее течение. Опасно ли это заболевание и как лечить цервицит при беременности?
Что такое цервицит при беременности
Цервицит ― появление очага воспаления на шейки матки, провоцирующего характерный комплекс симптомов: патологические выделения, дискомфорт во влагалище, болезненность в лобковой области, проблемами с мочеиспусканием.
Если острая стадия остается незамеченной или проводится неполноценное лечение, цервицит переходит в хроническую форму. Это состояние более опасное, ведь вызывает появление эрозий, утолщение тканей шейки матки, распространение инфекции вверх по репродуктивной системе женщины.
Интересно! Цервицит встречается довольно часто, поскольку шейка матки является своего рода барьером, который сдерживает проникновение инфекции в матку. Поэтому при попадании любой патогенной флоры во влагалище создаются все условия для цервицита, чтобы инфекция не пошла выше.
Болезнь характерна для женщин детородного возраста (18-45 лет), поскольку они ведут активную половую жизнь, что способствует заражению инфекционными заболеваниями. Но наибольшая опасность заключается в том, что цервицит может быть только вторичным заболеванием и часто протекает бессимптомно.
При беременности случается первичное развитие цервицита на фоне падения иммунитета.
В этой ситуации воспаление вызывается нарушением микрофлоры влагалища, в котором превышается количество кокковой флоры и грибков, при этом патогенного возбудителя в мазке нет, например, гонококка или хламидий.
Но не исключается и развитие цервицита шейки матки при беременности специфического характера, то есть, вызванного возбудителями венерических болезней или вирусами.
На заметку! Неспецифическая флора, вызывающая цервицит, проникает во влагалище из прямой кишки при помощи лимфы, через кровоток, а специфическая флора ― исключительно половым путем.
Цервицит при беременности: причины развития
Беременные женщины более склонны к появлению любой формы цервицита, что объясняется их пониженным иммунным статусом. Причиной появления этой гинекологической патологии служит проникновение условно-патогенной или патогенной флоры и ее размножение при благоприятных для этого условиях.
Основными провоцирующими факторами цервицита при беременности являются:
- Травмы шейки матки в ходе гинекологических манипуляций.
- Рубцовые деформации шейки.
- Беспорядочные половые связи.
- Новообразования на шейке матки доброкачественного характера.
- Наличие эктропиона (выворота оболочки шеечного канала).
Важно! Цервицит чаще протекает в паре с другими заболеваниями ― вульвовагинитом, эрозиями, полипами, бартолинитом, ЗППП.
Как проявляется цервицит при беременности
Особенности клинической картины могут отличаться у каждой женщины, поскольку зависят и от возбудителя болезни, и от общего состояния женского здоровья, и от сопутствующих заболеваний.
К общим симптомам цервицита относят:
- Обильные влагалищные выделения в виде густой слизи или гноя. Также выделения могут быть просто желтоватыми или полностью отсутствовать.
- Резкая или ноющая боль в самом низу живота, часто отдающая в прямую кишку.
- Жжение во влагалище (если цервицит вызван грибками).
- Боль при мочеиспускании (если инфекция уже распространилась на уретру).
- При осмотре заметно покраснение и отечность слизистой оболочки, могут быть кровоподтеки.
- Общее самочувствие женщины остается неизменным.
Важно! Иногда цервицит диагностируется только при постановке на учет, поскольку ранее протекал в скрытой форме.
Диагностика цервицита при беременности
Цервицит определяют не только с помощью визуального осмотра шейки матки, но и проведения инструментальных и лабораторных тестов.
- Бактериальный посев. Позволяет обнаружить и точно идентифицировать возбудителя цервицита. Анализ отображает степень воспалительного процесса, устанавливает чувствительность бактерии к антибиотику.
- Анализ мочи. Исследование позволяет оценить степень распространения инфекции.
- Кольпоскопия. Обследование проводит гинеколог для определения степени поражения шейки.
Цервициты при беременности: лечение патологии
Терапия цервицита в гестационном периоде имеет ряд особенностей. Лекарства подбирают с учетом их влияния на беременность, чтобы они не вызвали осложнений. Немаловажную роль в выборе тактики лечения играет возбудитель болезни, срок беременности и форма цервицита. По этой причине лечение всегда проводится по индивидуально составленной схеме.
Основные группы лекарств для лечения цервицита:
- Антибиотик Сумамед для лечения кокковой инфекции, или антибактериальные средства из группы макролидов, если цервицит вызван хламидиями.
- Нестероидные противовоспалительные средства, например, таблетки Индометацин (снимают воспаление и отек).
- Антисептики (Хлорофиллипт, Цитеал, Хлоргексидин).
- Иммуномодуляторы (свечи Генферон).
- Противогрибковые препараты (Флюкостат, Клотримазол).
- Вагинальные антибактериальные свечи (Бетадин, Тержинан);
- Пробиотики для нормализации микрофлоры влагалища.
Важно! Цервицит, вызванный половыми инфекциями, лечится у обоих половых партнеров независимо от результатов анализов мужчины.
Цервицит во время беременности: осложнения у женщины
Цервицит при беременности нельзя оставлять без внимания. Этот недуг плохо сказывается как на самой беременности, так и на родах и дальнейшем восстановлении женщины в послеродовом периоде.
К факторам риска относят:
- Внутриутробное заражение плода вредоносными бактериями. Это грозит септическим поражением слизистых оболочек, кожи и органов малыша.
- На ранних сроках может возникать неполноценность цервикального канала, что провоцирует прерывание беременности.
- Проникновение патогенов, вызывающих венерические болезни, в амниотические воды провоцирует фитоплацентарную недостаточность, уродства плода, мертворождение.
- Острое воспаление может запускать процесс преждевременного родового процесса.
- У женщины повышается риск серьезных родовых осложнений (разрывы, рубцевание и эрозирование) и развитие эндометрита.
Важно! Такой перечень возможных осложнений чаще возникает у женщин с длительным течением цервицита, который не вылечен до конца. Это свидетельствует о том, что хронический цервицит и беременность совмещать нежелательно, а если это случилось ― сразу же проходить полноценное лечение.
Возможна ли беременность после цервицита
Воспаление шейки не оказывает пагубного влияния и не нарушает проходимость шеечного канала. Поэтому при своевременном лечении цервицит не препятствует полноценному оплодотворению.
В то же время нужно понимать, что хронический цервицит или воспаление, вызванное в результате венерических болезней, может распространяться на остальные репродуктивные органы, вызывая выкидыши, непроходимость фаллопиевых труб и прочите патологии. Поэтому женщине с осложненным цервицитом вряд ли удастся забеременеть естественным путем и выносить малыша. Ей придется хирургическим путем избавляться от спаек и рубцов, а в некоторых случаях единственным способом забеременеть остается ЭКО.
Беременность при цервиците: отзывы
Цервицит довольно часто возникает у беременных женщин, поэтому есть множество отзывов о течение недуга в этом периоде.
В большинстве случаев цервицит вызывается грибками и простыми кокками по причине снижения иммунитета. Это состояние корректируется приемом пробиотиков и местных антисептиков в виде свечей.
После прохождения лечения анализы улучшаются, и воспаление проходит. Грозные осложнения не встречаются.
Есть и другие отзывы, в которых идет речь о цервиците специфической природы, когда воспаление вызывают половые инфекции. Тут все намного серьезнее, ведь большинству женщин приходится принимать антибиотики, чтобы они смогли родить здорового малыша.
Цервицит ― болезнь, которую нужно лечить еще до момента зачатия. Так вы избавитесь от возможных последствий и без проблем выносите малыша. Если же болезнь застала вас врасплох, не отказывайтесь от лечения, иначе вас ждет немало опасных последствий!
Видео: Признаки и лечение цервицита
Источник: https://beremennuyu.ru/cervicit-shejki-matki-pri-beremennosti-prichiny-simptomy-diagnostika-lechenie-cervicita-vo-vremya-beremennosti
Цервицит шейки матки: признаки, симптомы, лечение. Цервицит шейки матки при беременности :
Цервицит — это заболевание гинекологической природы, характеризующееся воспалением шейки матки. Чаще всего с этой проблемой приходится сталкиваться женщинам в возрасте от 18 до приблизительно 45 лет, живущим активной половой жизнью.
Несколько слов об анатомии
Шейка матки представляет собой мышечный орган, который локализуется между влагалищем и непосредственно самой маткой. Ее покрывает слизистая оболочка. В шейке матки постоянно вырабатывается секрет под влиянием половых гормонов.
В период беременности на нее возлагается функция удержания плода и его сохранения. Ближе к процессу родоразрешения шейка матки начинает постепенно размягчаться и раскрываться, давая малышу возможность познакомиться с окружающим миром.
Что такое цервицит?
Цервицит шейки матки — это воспалительное заболевание, развивающееся в канале органа. Главной причиной его возникновения считаются различные инфекции мочеполовой системы (гонорея, микоплазмоз и т. д.).
Общее понятие «цервицит» объединяет в себе два патологических процесса: эндоцервицит и экзоцервицит. В первом случае происходит поражение слизистой цервикального канала, а во втором страдает шейка матки.
Цервицит, а точнее, его симптомы, знакомы 50% женщин на нашей планете. Гинекологи считают данный воспалительный процесс одним из самых распространенных среди всех заболеваний гинекологической природы.
Почему инфекция стремится попасть именно в цервикальный канал? Все дело в том, что эта область покрыта особой слизью, в состав которой входит микрофлора маточной полости.
Из нее постепенно формируется пробка, являющаяся своеобразным барьером между влагалищем и непосредственно самой маткой.
Под воздействием определенных факторов ее защитные функции разрушаются, открывая вход для патогенной микрофлоры. В результате развивается цервицит шейки матки.
Виды и формы заболевания
В зависимости от типа протекания цервицита выделяют острую и хроническую формы. Рассмотрим каждый вариант более подробно.
- Острое течение характеризуется недавним проникновением инфекции и ее активным развитием. Заболевание сопровождается сильной болью в нижней зоне живота, повышением температуры. Иногда пациентки отмечают дискомфорт при интимной близости и трудности во время мочеиспускания. Диагностическое обследование выявляет небольшую отечность и покраснение в той области, где находится шейка матки.
- Цервицит в хронической форме отличается стертыми проявлениями. Симптомами заболевания могут выступать ноющие боли в области живота, характерные выделения. Если цервицит сопровождается половыми инфекциями, возможно появление зуда и жжения во влагалище. Длительно текущее воспаление может привести к необратимым последствиям (онкология, формирование спаек и рубцов). Шейка матки с хроническим цервицитом является очень уязвимым местом.
В зависимости от причины заболевания, точнее, его возбудителей, выделяют следующие виды патологического процесса:
- Гнойный. Эта форма заболевания возникает на фоне ИППП, вследствие проникновения патогенной микрофлоры в различные слои слизистой оболочки шейки матки. Клиническая картина характеризуется обильными выделениями с примесями гноя, маточными кровотечениями, субфебрильными значениями температуры.
- Вирусный. Заболевание характеризуется ярко выраженной клинической картиной. Его развитию способствует проникновение в организм вируса (ВПЧ, ВПГ, ВИЧ). Патология сопровождается дискомфортом во время мочеиспускания, сильным зудом и жжением в области влагалища.
- Бактериальный. Возникновению этого вида цервицита часто предшествуют бактериальный вагиноз, гонорея или трихомониаз.
- Кандидозный. Данное расстройство связано с активным паразитированием патогенной флоры рода Кандида. Чаще всего заболевание возникает из-за невылеченной своевременно молочницы.
- Диффузный. Патология характеризуется распространением по всей поверхности влагалища.
- Очаговый. Под этой формой понимается локальная деструкция определенных областей слизистой канала.
- Атрофический. Заболевание возникает на фоне хронической формы цервицита и характеризуется постепенным истончением тканей шейки матки. Отсутствие адекватного лечения влечет за собой нарушение мочеиспускания.
Как правило, цервицит шейки матки выявляют при плановом осмотре. Нередко женщины обращаются за консультацией к гинекологу с подозрением на другое заболевание, схожее по своей симптоматике. Избежать возникновения хронической формы патологии можно при своевременной диагностике и грамотном лечении.
Этиология цервицита
Главной причиной развития этого заболевания является инфекция. Цервицит могут провоцировать различные вирусы и бактерии. Иногда патология развивается вследствие активной жизнедеятельности микроорганизмов, передающихся непосредственно половым путем.
Какие факторы способствуют возникновению заболевания?
- Родовые травмы.
- Радиационное воздействие.
- Новообразования злокачественной природы.
- Прерывание беременности с последующим выскабливанием.
- Нарушение гормонального фона.
Особая роль в возникновении патологии принадлежит иммунитету. Если защитные силы организма ослаблены, вероятность проникновения инфекции существенно возрастает.
Какие симптомы указывают на цервицит?
При легкой форме заболевания женщина может не заметить каких-либо изменений в своем организме. Первые признаки цервицита шейки матки проявляются в течение нескольких суток с момента окончания менструации.
Однако, многие представительницы прекрасного пола предпочитают не обращать внимания на изменение интенсивности влагалищных выделений, игнорируя тем самым заболевание. К лечению цервицита важно приступать на начальном этапе его развития.
В этом случае прогноз быстрого выздоровления наиболее благоприятный.
Цервицит обычно проявляется следующими симптомами:
- Обильные выделения из влагалища (вязкие, мутные, гнойные) с характерным запахом.
- Тянущие боли в нижней зоне живота.
- Зуд и жжение в области влагалища.
- Болезненный дискомфорт во время интимной близости.
- Незначительное повышение температуры.
Невылеченный цервицит переходит в хроническую форму. Ее достаточно трудно идентифицировать, поскольку клинические симптомы выражены слабо.
Цервицит и беременность
Цервицит шейки матки при беременности может обернуться неприятными последствиями не только для будущей роженицы, но и для ее малыша. Заболевание часто является причиной самопроизвольного выкидыша и преждевременных родов. Другим серьезным осложнением считается гнойное поражение кожных покровов и внутренних органов ребенка в самые первые дни его жизни.
Данное заболевание особенно опасно на ранних сроках беременности, если сопряжено с иными инфекционными процессами. В первом триместре обычно диагностируют инфицирование плода. Это может повлечь за собой самые неожиданные последствия, начиная внутриутробной гибелью и заканчивая врожденными уродствами.
Беременной женщине, как правило, назначают лечение противовирусными и антибактериальными средствами. Вопрос о сохранении плода решается индивидуально после скринингового обследования.
Диагностика заболевания
Самостоятельно определить наличие патологии не представляется возможным, так как ее симптоматика не специфична. Именно поэтому при появлении первичных признаков заболевания необходимо обратиться к гинекологу, который после полного обследования сможет подтвердить недуг и назначить соответствующее лечение. Обычно врач использует следующие диагностические процедуры:
- Осмотр посредством гинекологических зеркал.
- Кольпоскопия.
- Общий мазок на флору.
- ПЦР-диагностика.
- Цитологическое исследование мазка.
- Бактериальный посев микрофлоры с определением чувствительности к антибиотикам.
Все эти исследования необходимы для выявления возбудителя заболевания, определения степени воспаления и обнаружения сопутствующих патологий. Очень часто врач ставит диагнозы «цервицит» и «эрозия шейки матки» одновременно.
Как подготовиться к обследованию?
Для получения максимально достоверных результатов анализов важно правильно подготовиться к предстоящему визиту к гинекологу.
В первую очередь рекомендуется отказаться от половых контактов за два дня до проведения обследования. Кроме того, необходимо исключить спринцевание и применение любых средств, предназначенных специально для интимной гигиены.
Если вы пользуетесь вагинальными свечами или спреями, важно ограничить их использование и обязательно уведомить об этом гинеколога.
Гигиену половых органов лучше проводить вечером, а непосредственно перед обследованием — только теплой водой. Утром подмываться нет необходимости.
Консервативное лечение
Первоначально необходимо выявить и устранить факторы, которые могли послужить развитию цервицита шейки матки. Симптомы, указывающие на ИППП, должны насторожить врача. В этом случае курс лечения проходят оба партнера.
Тактика терапии цервицита зависит исключительно от причины его возникновения. В случае инфекционной природы заболевания назначают антибактериальные средства (макролиды и хинолоны).
Выбор конкретного препарата зависит от чувствительности возбудителя. Цервициты вирусного происхождения особенно трудно поддаются терапии.
Пациенткам обычно назначают иммуноглобулины и противовирусные медикаменты («Валтрекс», «Ацикловир»).
После снижения обострения возможно применение местных средств лечения. Особой эффективность отличаются кремы и свечи («Тержинан»). Слизистые влагалища и шейки матки рекомендуется обрабатывать раствором нитрата серебра.
В запущенных случаях, когда на оболочке матки присутствуют атрофические изменения, врачи рекомендуют гормональную терапию («Овестин»). Такое лечение способствует восстановлению клеток эпителия и нормализации микрофлоры влагалища.
Для оценки эффективности применяемой терапии проводится контрольная кольпоскопия и ряд лабораторных анализов.
Когда требуется хирургическое вмешательство?
При хроническом течении заболевания, когда консервативная терапия оказывается малоэффективна, гинеколог может предложить один из вариантов хирургического вмешательства (лазеротерапия, диатермокоагуляция, криотерапия).
Помощь народной медицины
Лечить цервицит шейки матки можно и в домашних условиях, но перед началом курса терапии необходимо уведомить об этом гинеколога. Использование рецептов лекарей уместно только в виде комбинации с медикаментозными препаратами, которые прописал врач.
Наиболее популярные варианты народной терапии:
- В равных пропорциях необходимо взять плоды малины, полынь, листья березы, зверобой, мяту. Получившуюся смесь следует измельчить, для приготовления целебного отвара потребуется всего 5 г. Травы необходимо залить стаканом крутого кипятка и поставить всего на несколько минут на водяную баню. Получившийся отвар рекомендуется настаивать около часа, затем его следует процедить. Принимать 3 раза в день примерно по трети стакана.
- В равных пропорциях необходимо взять листья березы, траву пустырника, цветки календулы, тмин, корни одуванчика, измельчить и тщательно перемешать. Затем 10 г получившейся смеси следует залить 500 мл воды и поставить томиться. Отвар необходимо процедить и остудить. Раствор для спринцевания готов.
Осложнения и последствия
При своевременном лечении патологии прогноз в большинстве случаев благоприятный. Хроническая форма заболевания требует применения сильнодействующих препаратов, терапия может длиться несколько месяцев.
Что будет, если отказаться от лечения цервицита шейки матки, симптомы игнорировать и не обращаться за помощью к врачу?
К самым распространенным осложнениям этого заболевания относятся следующие:
- Бесплодие.
- Трансформация клеточных структур в злокачественные формы.
- Цервикальная эктопия шейки матки (с хроническим цервицитом данное осложнение возникает очень часто).
- Формирование полипов в полости матки.
- Развитие инфекционного процесса в мочеполовой системе.
- Заболевания воспалительной природы органов малого таза.
Профилактические мероприятия
Как можно предупредить развитие цервицита шейки матки? Фото данной патологии внушают ужас многим представительницам прекрасной половины человечества. Еще страшнее последствия, к которым она может привести. Именно поэтому многие интересуются мерами профилактики данного заболевания.
В первую очередь медики рекомендуют соблюдать элементарные правила гигиены. Не следует забывать о своевременной смене нижнего белья и гигиенических средств в период менструации.
Для предупреждения ИППП необходимо пользоваться средствами контрацепции, причем выбирать лучше барьерные варианты (презервативы). При возникновении симптомов, указывающих на заболевания половых органов, важно проконсультироваться с врачом и пройти курс лечения.
Заключение
В данной статье мы рассказали о том, чем отличается терапия цервицита шейки матки (лечение). Отзывы о медикаментозном варианте встречаются неоднозначные. Многие пациентки рассказывают о быстром выздоровлении и отсутствии побочных эффектов от препаратов.
Однако встречаются и негативные отзывы. В большинстве своем они связаны с длительностью курса терапии.
Как показывает медицинская практика, чем больше женщина откладывает лечение и визит к гинекологу, тем выше вероятность появления осложнений и увеличения срока приема медикаментов.
Источник: https://www.syl.ru/article/205447/new_tservitsit-sheyki-matki-priznaki-simptomyi-lechenie-tservitsit-sheyki-matki-pri-beremennosti
Воспаление при беременности
Беременность – очень ответственный период в жизни женщины, ведь от состояния её здоровья зависит и развитие будущего малыша. Но в это время защитные силы организма снижаются, чтобы предотвратить отторжение плода.
Поэтому вероятность развития воспалительных заболеваний значительно возрастает. Всем будущим мамочкам необходимо знать основные симптомы воспалений, а также методы их лечения.
Симптомы
В мире огромное количество заболеваний. Все они провоцируются воспалительными процессами или же сами порождают воспаление. Его локализация, причины, симптомы и стадии могут сильно отличаться, как и методы лечения. Есть у воспалений позитивная сторона – они являются своеобразной защитной реакцией организма.
Практически при любом повреждении тканей возникает воспалительный процесс. Он необходим для устранения раздражителя и восстановления организма. В нём скапливаются опасные токсины, но одновременно вырабатываются защитные частицы, он является своеобразным барьером, защищающим ткани от дальнейшего поражения. Но невылеченное воспаление может создать угрозу жизни человека.
Хотя воспаления могут локализироваться в разных частях тела, по-разному развиваться, пребывать в разных стадиях и формах, все они имеют общие симптомы. Причина этого явления – общий механизм развития патологического процесса. В самом начале воспаления структура затронуты клеток меняется, нарушая их обычную жизнедеятельность.
Изменения в ядре, мембране и цитоплазме провоцирует выделение медиаторов — биологически активных веществ, под вилянием которых формируются признаки воспаления:
- Гистамин вызывает расширение сосудов и увеличивает их проницаемость;
- Брадикинин и каллидин вызывают болевые ощущения.
На участке, затронутом воспалением, расширение сосудов провоцирует покраснение. Так как площадь сечения у расширенных сосудов больше, объём проходящей сквозь них крови увеличивается, а скорость падает. Это вызывает повышение температуры — ещё один признак воспаления.
Развитие симптомов проходит по принцип цепной реакции. Снижение скорости кровотока усиливает выработку эритроцитов, это приводит к сгущению крови, дальнейшему замедлению её продвижения и увеличению тромбообразования.
Перекрытие сосуда тромбом может спровоцировать некроз тканей. Следующим за застоем крови в капиллярах, является застой в венулах. Это становится причиной выпота жидкости и застоя экссудата в тканях, то есть отёка. При этом пациент замечает опухоль, если пораженное место близко к поверхности тела, и боль.
Количество лейкоцитов в крови в это время возрастает. Они движутся к месту воспаления, чтобы поглотить и удалить патогенные элементы.
Так, постепенно нарастая, проявляются все основные симптомы воспаления – покраснение и отёк, рост температуры воспалённого участка или всего тела, болезненность, появление в крови большого количества лейкоцитов, повышение СОЭ в ОАК, изменение иммунологического ответа организма на фактор, вызвавший воспаление, а также интоксикация.
В зависимости от локализации патологического процесса, симптоматика дополняется новыми признаками. Это может быть кашель и хрипы в лёгких при пневмонии, боли в животе и спине при воспалении придатков, кровь в слюне при гингивите и т.д.
Какие воспаления могут быть во время беременности?
В этот период, как и в любое другое время, воспалиться может абсолютно любой орган. Чаще всего будущих мамочек беспокоят:
- Воспаление дёсен. Его чаще называют гингивитом. Проявляется такое воспаление в виде покраснения и рыхлости дёсен, кровоточивости и отёка. Всё это может сопровождаться болевыми ощущениями и неприятным гнилостным запахом изо рта. Чаще всего заболевание проявляется на пятом месяце беременности и к родам проходит, но изредка переходит в хроническую форму. Кроме того, надо помнить, что инфекция из ротовой полости способна попасть в кровь и может нанести вред малышу. Поэтому при первых признаках гингивита необходимо посетить стоматолога. Обычно он проводит гигиеническую чистку и обрабатывает дёсна антисептиком. Также назначаются полоскания, которые будущая мамочка проводит дома.
- Воспаление придатков. Под общим названием «придатки» подразумевают яичники и маточные трубы. Воспалительные процессы в них обычно вызываются микроорганизмами, передающимися половым путём, или вследствие активизации условно-патогенной микрофлоры из-за снижения иммунитета. Главные признаки воспаления придатков – боли в низу живота, часто отдающие в крестец и лобок, влагалищные выделения жёлтого или зелёного цвета с характерным неприятным запахом, астения. При появлении таких симптомов необходимо немедленно обратиться к врачу. Несвоевременное лечение грозит инфицированием и даже внутриутробной гибелью будущего ребёнка. Лечение рекомендуется проводить в условиях стационара при помощи антибактериальных препаратов.
- Воспаление лимфоузлов. Обычно его провоцируются воспалительные процессы в близлежащих органах. Со временем оно может перерасти в гнойный лимфаденит. Это грозит распространением инфекции по организму и заражением малыша. Решение о лечении обычно принимает врач. При гнойном лимфадените осуществляют дренирование лимфатического узла, а затем назначают подходящий антибиотик. Если гноя нет, врач может порекомендовать отложить терапию до родов.
- Воспаление в мазке. В течение беременности все будущие мамы по несколько раз сдают мазок для проверки состояния микрофлоры влагалища. Кроме качественного и количественного анализа микроорганизмов, врач также обращает внимание на присутствие в изучаемом материале лейкоцитов. Если их слишком много, можно заподозрить воспаление в половых органах. В такой ситуации требуется дополнительное обследование для постановки диагноза. Если воспаление будет подтверждено, доктор назначит лечение в зависимости от локализации патологического процесса и причин, спровоцировавших его развитие.
- Воспаление почек. Чаще его называют пиелонефритом. Развивается такой патологический процесс под влиянием болезнетворных микроорганизмов, размножающихся из-за наличия в организме очага инфекции и затруднённого оттока мочи. При беременности растущая матка сдавливает окружающие органы, в их числе и почки, повышая вероятность развития в них воспаления. При остром воспалении состояние пациентки ухудшается очень резко, сильно повышается температура, развивается озноб, слабость, боли в голове, тошнота и рвота. При хронической форме симптоматка выражена слабее, но в любом случае женщину беспокоят тупые и ноющие боли в пояснице. Поставить точный диагноз может только доктор после тщательного обследования и изучения результатов анализов. Лечат заболевание при помощи антибиотиков, спазмолитиков и уроантисептиков.
- Воспаление мочевого пузыря. При беременности тонус мочевика снижается, а мочеточник расширяется, нередко случается обратный заброс мочи. Кроме того растущая матка передавливает органы малого таза и ухудшает их кровоснабжение. Всё это может спровоцировать воспаление мочевого пузыря. Дополнительными провоцирующими факторами являются: переохлаждение, стрессы, усталость, отсутствие гигиены, снижение защитных сил организма, недостаточное потребление жидкости, запоры, малоподвижный образ жизни и некоторые аномалии строения мочевыводящих путей. Основные симптомы, позволяющие заподозрить воспаление мочевика: частые позывы в туалет, болевые ощущения во время мочеиспускания, ощущение неполного опустошения пузыря, помутнение мочи и появление в ней крови. При таких симптомах необходимо немедленно обратиться к врачу. Он сможет уточнить диагноз и подобрать подходящий антибиотик. В некоторых ситуациях лекарство приходится вводить непосредственно мочевой пузырь, но такое лечение противопоказано на ранних сроках.
Последствия
Иногда женщины, опасаясь воздействия лекарств на развитие плода, откладывают лечение воспаления и или стараются решить проблему народными методами. Но на самом деле невылеченное воспаление гораздо опаснее, чем правильно подобранная медикаментозная терапия. В зависимости от срока беременности и локализации воспалительного процесса он может спровоцировать такие последствия как:
- Анэмбриония или отсутствие эмбриона в плодном яйце;
- Гибель плода и замершая беременность;
- Самопроизвольный выкидыш или преждевременные роды;
- Инфицирование плода.
Большую опасность несёт и самолечение. Большинство народных методов гораздо опаснее проверенных и испытанных медикаментозных средств.
Угроза выкидыша как последствие воспалительного процесса во время беременности
Воспаление – это всегда стресс для организма, поэтому вероятность выкидыша в такой ситуации возрастает. Особую опасность представляют хронические воспаления. Они могут не доставлять значительного дискомфорта, но при этом иммунная система организма активизируется для поиска и выведения вредных веществ.
Иногда по ошибке к когорте вредителей причисляют и эмбрион, отторгая его. Наступает выкидыш, грозящий вторичным бесплодием. В некоторых случаях эмбрион не изгоняется, но его имплантация затрудняется, поэтому закрепиться удаётся только в нижней части матки, около зева. Так наступает частичное или полное предлежащие плода, что грозит отслойкой плаценты и трудностями в родах.
При предлежании естественное родоразрешение невозможно. Единственно возможный выход в такой ситуации – кесарево сечение.
Выкидыш – не единственное опасное последствие воспаления. Если патологический процесс локализуется в яичниках, он может привести к увеличению размеров соединительных тканей внутри маточных труб и сужению их просвета. При этом нарушается и работа эпителия, продвигающего оплодотворённую яйцеклетку к матке.
Это повышает вероятность внематочной беременности. Именно поэтому ещё на этапе планирования беременности желательно пройти обследование и убедиться в отсутствии хронических воспалений в организме.
Последствия воспалительных заболеваний в родовом и послеродовом периоде
Негативное воздействие на прохождение родов оказывают воспаления в органах половой системы. Нередко они провоцируют преждевременное излияние околоплодных вод, а также слабость родовой деятельности и, как следствие, затяжные роды. Это в свою очередь чревато инфицированием оболочек плода и матки. Кроме того, слишком длительные роды всегда негативно влияют на здоровье малыша.
Не проходит бесследно воспаление органов половой системы и после родов. Часто оно становится причиной усиления кровяных выделений из влагалища и послеродового эндометрита. Это опасное осложнение, которое требует лечения в стационаре. Оно вполне может закончиться бесплодием, поэтому рисковать и заниматься самолечением не стоит.
Бесплодие как последствие воспаления
Любые воспаления репродуктивной системы потенциально чреваты бесплодием. Чаще всего его провоцируют патологические процессы в трубах и яичниках. В процессе болезни в маточных трубах образуются спайки и рубцы. Они препятствуют нормальному продвижению сперматозоидов к яйцеклетке, чем исключают возможность беременности. Такое состояние называется трубной непроходимостью.
Ещё одна опасность такого состояния — высокая вероятность внематочной беременности.
Если оплодотворение всё же случится, более крупная зигота просто не сможет проникнуть в матку для имплантации и закрепится внутри трубы, или гораздо реже на яичнике или где-то в брюшной полости.
Это грозит разрывом маточных труб и сильными внутренними кровотечениями. Лечение проводится исключительно хирургическим путём.
Внематочная беременность как последствие воспаления
Чтобы не пропустить прогрессирование внематочной беременности и, как следствие, разрыв маточных труб, необходимо знать её симптомы. Главными признаками такого состояния считают:
- Мажущие выделения коричневого цвета с заметным запахом;
- Сильные болевые опущения в нижней части живота;
- Внезапную слабость, сопровождающуюся потливостью, потерю сознания.
При появлении таких симптомов необходимо немедленно обратиться в больницу. Чем скорее будет проведено хирургическое вмешательство, тем меньше риск массированных внутренних кровотечений.
Если внематочная беременность обнаружена на ранних сроках, её можно вылечить при помощи лапароскопии – технологии, позволяющей удалить только эмбрион, не повреждая маточную трубу. В такой ситуации после восстановительного лечения женщина сможет забеременеть ещё.
Если же внематочная беременность будет обнаружена слишком поздно, трубу придётся удалить.
Лечение
Тактику лечения воспалительных процессов при беременности определяет врач. Зависит она от локализации воспалительного процесса и особенностей его протекания.
В большинстве подобных случаев медики прибегают к антибиотикотерапии. Далеко не всегда приём антибактериальных средств негативно сказывается на состоянии и развитии плода.
Многие лекарства нового поколения можно применять при беременности.
Если воспалительный процесс находится в органах половой системы, может понадобиться участие обоих (всех) партнёров. Вполне возможно, что переносчиком инфекции является мужчина и ему тоже необходимо пролечиться. Также в таких ситуациях рекомендуют ограничить половые отношения или пользоваться презервативами.
Профилактика
Чтобы предотвратить воспаление, необходимо в первую очередь избегать инфицирования болезнетворными микроорганизмами, способными его вызвать. Но нередко воспалительный процесс начинается из-за переохлаждения и активизации собственной, условно-патогенной микрофлоры человека. Поэтому женщинам так важно одеваться по погоде, стараться держать в тепле ноги и не сидеть на холодном.
Воспаления мочеполовой системы и почек часто называют болезнью молодых. Девушки, старясь выглядеть привлекательно, носят заниженные брюки и свитшоты, которые оставляют открытыми живот и спину.
Также в списке опасных нарядов тонкие чулки и короткие юбки в холодную пору.
Не стоит слишком часто носить и трусики-стринги, которые повышают вероятность инфицирования половых органов кишечной палочкой.
Вне зависимости от погоды, в дни менструации лучше надеть плотные высокие трусики, а зимой ещё и утеплённые. В это время вероятность переохлаждения и воспаления гораздо выше. Также не стоит в это время принимать ванну, купаться в бассейне и открытых водоёмах.
Как избежать воспаления яичников во время беременности?
Вероятность развития воспаления во время ожидания малыша гораздо выше, так как в это время иммунитет снижается. Поэтому от будущих мам требуется осторожность и внимание к своему здоровью. Чтобы предотвратить воспаление яичников необходимо:
- Избегать заражения заболеваниями, передающимися половым путём;
- Держать ноги в тепле и одеваться по погоде, чтобы не замёрзнуть;
- Соблюдать правила интимной гигиены, изредка использовать антибактериальные моющие средства;
- Сразу же обращать внимание на любые инфекционные процессы в организме и рассказывать о них врачу.
Также важно вести активный образ жизни. Известно, что одной из причин частых воспалений половой сферы у будущих мам является застой крови в органах малого таза. Предотвратить его помогут частые прогулки в приятном темпе и несложные упражнения. Здоровый образ жизни и достаточная активность – это непременное условие нормального протекания беременности.
Источник: https://mamapedia.com.ua/beremennost/oslozhnenia-beremennosti/vospalenie-pri-beremennosti.html
Воспаление шейки матки при беременности: причины развития, признаки заболевания, лечение и осложнения
Маточное воспаление в медицине называется цервицитом. Данное заболевание очень распространено, по статистике с данной проблемой сталкивается каждая вторая женщина.
Возникает эта патология у женщин и девушек от восемнадцати до сорока лет. Заболевание вызывает большие осложнения, особенно если воспаление произошло во время вынашивания плода.
Цервицит требует немедленного вмешательства и длительного лечения.
Этиология патологии
Шейка матки имеет вид длинной мышечной трубки, которая сверху покрыта эпителием. Ширина шейки составляет обычно два с половиной сантиметра, а длина – четыре сантиметра. Ее задача – защищать матку от попаданий болезнетворных бактерий и инфекций, предотвратить появление воспалительного процесса яичников и фаллопиевых труб.
Виды воспалений
Внутри влагалищной области находится цервикальный канал – это узкое образование шейки. Данное образование, благодаря своей слизистой пробке, предотвращает попадание внутрь матки инфекции.
Защитную функцию также выполняют железы, выделяющие слизь.
Если функциональность этого процесса нарушается, то канал теряет способность выполнять блокадную функцию, развивается воспалительный процесс, начинается цервицит.
Если инфекция не успевает проникнуть внутрь, а находится на поверхности шейки матки, врачи устанавливают другой диагноз – экзоцервицит. Во время протекания болезни инфицируется эпителий шеечного канала.
В ходе протекания воспаления стенки канала сильно отекают, маточные сосуды увеличиваются в размерах, женщину беспокоит васкулит. При хроническом заболевании шейки матки образуется влагалищный варикоз.
Цервикальный канал так устроен, что способен самостоятельно выработать иммунные клетки, которые активно борются с проникшей внутрь инфекцией. Патология через небольшой промежуток времени самостоятельно ликвидируется. Если этого не происходит, следует обратиться за консультацией к гинекологу и начать лечение, чтобы не запустить заболевание.
Классификация воспалений шейки матки
Существует несколько видов воспалений шейки матки:
Воспаление по-женски
- неспецифический – воспаление происходит из-за внешних возбудителей
- вирусный – образуется из-за герпеса и ВПЧ (вируса папилломы)
- кандидозный – возбудителем становится кандидозный грибок или молочница
- гнойное воспаление – возникает при гонорее
Цервицит также делится по характеру. Было выделено несколько характерных заболеваний:
- Атрофическое воспаление шейки матки. Во время протекания болезни ткань шейки сужается и уменьшается в размерах. Чем дольше длится болезнь, тем тоньше становится ткань. Основным источником болезни является вирус папилломы. Женщина заражается вирусом не только половым путем, но при длительных заболеваниях, к примеру, хламидиозе и кандидозе. На определенных областях цервикального канала появляется воспаленная область.
- Диффузный воспалительный процесс – поражается весь канал, заражается вся слизистая оболочка матки, разрушаются ее ткани.
Причины развития
Воспаление шейки возникает по многим причинам, вот список основных факторов:
- Проникновение внутрь вредоносных бактерий: трихомонад, хламидий, гонококков.
- Воспаление малого таза: цистит, эндометриоз, образование эрозии, кольпит.
Женские проблемы
- Попадание во влагалище кишечной палочки, стрептококка и стафилококка. Эти патогенные микроорганизмы нарушают микрофлору.
- Постоянные смены половых партнеров.
- Неэффективное лечение при наличии венерических болезней.
- Небезопасные методы предохранения.
- Длительное спринцевание убивает влагалищную микрофлору, устраняет защитную оболочку и открывает доступ к проникновению микробов.
- Длительный прием гормональных медикаментов.
- Период климакса или гормонального сбоя, слизистая оболочка истончается сама по себе, из-за чего возникает воспалительный процесс.
Гарднереллез: симптомы у женщин, первые признаки и терапия
При любых внутренних и внешних нарушениях работы цервикального клапана происходит скопление вредоносных микробов, заражается репродуктивная система женщины. Своевременное обращение к врачу позволит избежать осложнений.
Симптомы заболевания
Начальную стадию развития воспаления трудно определить, так как симптомы практически отсутствуют. На шейке матки нет нервных окончаний, потому болезненность отсутствует. Во время беременности распознать патологию еще сложнее, женщина в это время часто чувствует недомогания и многие изменения в организме.
При острой форме заболевания появляются такие признаки:
- Увеличиваются выделения из влагалища, их цвет, запах и консистенция изменяются.
- Если воспаление протекает с гнойным скоплением, тогда запах выделений будет неприятный, консистенция – густая, а цвет – зелено-желтый. При вирусном цервиците присутствуют белые или желтые выделения, с мутной примесью.
Дополнительными симптомами являются:
Боль внизу живота
- болезненность в паховой области, боль тянущая
- может присутствовать боль при сексуальных отношениях
- при длительном инфицировании выходят кровавые сгустки из влагалища, усиливается их обильность в пред и послеменструальный период, и во время секса
- повышается температура, от 38 до 40 градусов
- воспаляются лимфоузлы
- присутствует слабость, вялость
- в редких случаях происходит задержка месячных
Если появляются подозрительные выделения или присутствует боль при интимных отношениях, то стоит пройти осмотр в гинекологической клинике и сдать соответствующие анализы.
Как воспаление влияет на беременность
Воспалительный процесс негативно отражается на репродуктивной системе женщины. Цервицит способен вызвать ряд осложнений при зачатии, беременности и послеродовой деятельности.
Во время вынашивания ребенка инфицирование шейки может привести к угрозе выкидыша. Шейка матки расположена возле плодного пузыря и оказывает прямое воздействие на плод. Возбудитель инфекции может проникнуть в маточную полость и повлиять на развитие младенца еще в утробе.
Если цервицит развился в первом триместре, может произойти недоразвитость плаценты, в медицине это явление называется плацентарной недостаточностью.
Это отрицательно отражается на поступлении питательных веществ и кислорода к эмбриону. В конечном счете, затормаживается развитие плода, может произойти замирание или выкидыш.
Это произойдет настолько быстро, что женщина может даже не узнать о беременности.
Источник: https://VseLekari.com/bolezni/ginekologija/vospalenie-shejki-matki.html
Воспаление при беременности: симптомы воспалительного процесса шейки матки и придатков, лечение
Воспаление придатков (сальпингоофорит) и воспаление шейки матки (цервицит) — это распространенные и опасные заболевания. Во время беременности они наносят вред не только здоровью матери, но и представляют угрозу для плода. По каким симптомам беременная может определить наличие воспалительного процесса органов малого таза? Как его лечить?
Почему у беременных возникает воспаление матки, ее шейки и придатков?
Основной причиной воспалительных процессов является размножение болезнетворной микрофлоры: уреаплазмы, клебсиеллы, стафилококка, кишечной палочки или бактерий, вызывающих венерические заболевания.
В период вынашивания ребенка у женщины снижается иммунитет, даже незначительное переохлаждение может вызвать воспаление.
Развитию болезней также способствует несоблюдение гигиены и незащищенные половые контакты с зараженными партнерами.
Симптомы воспалительного процесса
Основным признаком цервицита являются вагинальные выделения. Женщину должны насторожить гнойные или зеленовато-желтые выделения, которые имеют достаточно неприятный запах. Часто половой акт сопровождается болью, могут отделяться кровяные сгустки.
Признаки сальпингоофорита:
- боль в нижней части живота и пояснице;
- повышенная температура (до 38-39°С);
- проблемы с мочеиспусканием;
- напряжение в животе, болезненность при пальпации.
Диагностические мероприятия
Если беременная обнаружила симптомы, похожие на признаки воспаления придатков или шейки матки, ей следует немедленно обратиться к ведущему беременность гинекологу. Первичный диагноз ставится в результате гинекологического осмотра.
Во время обследования гинеколог берет мазок из влагалища на микрофлору. Для подтверждения предположений о диагнозе врач дает направление на анализ крови на антитела и скрытые инфекции.
Как лечить?
Воспалительные процессы нельзя оставлять без лечения, особенно во время беременности. Курс терапии подбирается индивидуально, в зависимости от того, что стало причиной воспаления. В тяжелых случаях, когда есть угроза жизни ребенку, женщине предлагают лечь в стационар. Кроме этого, партнер беременной также должен пройти курс лечения.
В таблице ниже представлены лекарства, разрешенные беременным.
| № п/п | Название | Действующее вещество | Форма выпуска | Характеристика |
| 1 | Эритромицин | Эритромицин | Таблетки, мазь, лиофилизат для приготовления раствора для внутривенной инъекции | Антибиотик группы макролидов, связывается с рибосомами бактерий, подавляя синтез белка. Активен в отношении стафилококков, стрептококков, микоплазм, хламидий. |
| 2 | Вильпрафрен | Джозамицин | Таблетки, гранулы для приготовления суспензии | Антибиотик группы макролидов. Принцип действия аналогичен Эритромицину. |
Какие могут быть последствия?
Многие женщины боятся принимать антибиотики и предпочитают средства народной медицины. В случае воспалительных процессов в органах малого таза заниматься самолечением категорически запрещено, потому что последствия намного тяжелее возможных побочных эффектов от лекарств.
Последствия сальпингоофорита и цервицита во время беременности:
- инфицирование плода, что отражается на внутриутробном развитии ребенка и вызывает врожденные патологии;
- анэмбриония — отсутствие эмбриона в плодном яйце;
- самопроизвольный аборт;
- внутриутробная гибель плода;
- распространение воспаления на полость матки;
- преждевременное излитие околоплодных вод;
- слабая родовая деятельность.
Воспаление при беременности не проходит бесследно и после родов. Восстановление после рождения ребенка происходит дольше, может возникнуть послеродовой эндометрит.
Меры профилактики
Можно ли уберечь себя от воспаления придатков и шейки матки? В первую очередь необходимо тщательно следить за здоровьем. Интимные контакты должны быть только защищенными, а партнеру необходимо сдать анализы на инфекции.
Беременной нельзя болеть, ведь именно переохлаждение часто становится провоцирующим фактором развития сопутствующих заболеваний. Теплое белье, одежда по погоде, отказ от трусиков-стрингов — это поможет предотвратить воспаление.
Источник: https://www.OldLekar.ru/beremennost/jenskoe-zdorove/vospalenie-pri-beremennosti.html