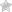Какие признаки отита у грудничка? Отит у грудных детей чаще всего проявляется высокой температурой и болью — это основные признаки. Острым средним отитом болеет большинство грудных детей, чаще всего между шестым и восемнадцатым месяцем жизни, обычно в зимне-весенний период.
Как правило, болезнь представляет собой осложнение вследствие инфицирования верхних дыхательных путей. Возникновению отита у детей способствует особое анатомическое строение уха.
У новорожденных и маленьких детей слуховая труба – полость, соединяющая ухо с носом и горлом – широкая, короткая и почти горизонтальная.
Любой насморк или воспаление горла может легко перекинуться и на уши – больной ребенок большую часть времени проводит в лежачем положении, поэтому выделения из носа и горла легко стекают в ушной канал.
Инфекции уха у младенцев
Воспаление ушей у детей чаще всего вызывают бактерии, поэтому лечение сводится, как правило, к приему антибиотиков. При подозрении на воспаление уха необходимо проконсультироваться с отоларингологом. Врач осмотрит уши ребенка с помощью отоскопа или видеоотоскопа.
Наиболее распространенным типом инфекции ушей у маленьких детей является отит. Иногда имеет место воспаление наружного уха, которое является болезненным для ребенка, но, как правило, не дает осложнений.
Воспаление охватывает наружный слуховой проход, ведущий от наружного уха к барабанной перепонке. Воспаление наружного уха возникает чаще всего после купания в бассейне, где вода слишком хлорированная или не подходящий pH.
Развитию воспаления способствует также недостаточное просушивание ушей после выхода из воды, а также их неправильная чистка. Помимо болезненных ощущений у ребенка появляется лихорадка, поэтому болезнь требует незамедлительного лечения.
С ребенком нужно обязательно обратиться к врачу.
Симптомы воспаления уха у младенцев
- Высокая температура – появляется внезапно и часто сразу высокая: может достигать даже 40 ºC. Температуру следует сбить сиропом или свечкой с парацетамолом или ибупрофеном. Иногда отит может протекать и без повышения температуры.
- Боль в ухе – грудничок часто не может сказать, что болит, но он вялый, проявляет беспокойство и постоянно плачет. Ребенок может трогать ухо ручкой или тереться больной стороной головы о подушку. На начальной стадии заболевания ребенок постарше может жаловаться на заложенность уха, шум или проблемы со слухом.
- Раздражительность – ребенок может плохо спать ночью, часто плакать и не иметь аппетита. Ребенок отказывается сосать грудь, потому что движение челюстей затрагивает мышцы, которые давят на больное ухо. Если к отсутствию аппетита присоединяется высокая температура, можно смело заподозрить отит.
- Проблемы с животиком – у грудных детей при воспалении уха часто появляется диарея, боли в животе, и даже рвота. У ребенка может болеть живот, и он будет подтягивать ножки к груди. Такие симптомы ошибочно могут восприниматься как проблема с жкт.
- Гнойные выделения – если из уха ребенка начались выделения, это означает, что боль должна скоро утихнуть. Выделения из больного уха свидетельствуют о разрыве барабанной перепонки — накопившаяся в ухе жидкость давит на барабанную перепонку, которая отделяет среднее ухо от наружного, и вызывает ее повреждение. Барабанная перепонка через некоторое время сама зарастает.
- Глухота всегда присутствует при остром воспалении среднего уха и является главным симптомом экссудативного отита. При этом виде отита температура у ребенка может не подниматься. В евстахиевой трубе накапливается мокрота, состоящая из выделений из носа, что ухудшает слух. Ребенок не реагирует на крик как прежде, смотрит телевизор и говорит громче, чем обычно. После вывода жидкости слух возвращается в норму.
-
отит среднего уха вид через отоскоп
Самыми распространенными причинами гнойного отита являются воспаление носоглотки, аденоиды, аллергический ринит, не долеченный острый отит среднего уха. Гной обычно выходит сам, но иногда требуется введение препаратов, разжижающих слизь. Если медикаментозное лечение не дает требуемого эффекта, выполняется дренаж барабанной полости, который заключается в том, что в барабанной перепонке делается отверстие и в него вставляется специальная трубка. Через несколько месяцев барабанная перепонка восстанавливается сама. Вместе с дренажем часто удаляют и аденоиды.
Защита больных ушей ребенка
Во время купания необходимо защищать больные уши ребенка, закрывая скатанной в комочки ватой, чтобы в них не попадала вода. При прогулке в ветреную и холодную погоду следует надевать шапку. Защищать уши ребенка следует не только во время болезни, а и еще некоторое время после перенесенного заболевания, чтобы уши хорошо восстановились и отит не пришлось лечить повторно.
Не стоит также и кутать ребенка, чтобы не провоцировать перегрев организма. Важно регулярное проветривание помещения, в котором ребенок проводит время. Не следует делать на уши теплые компрессы, потому что под воздействием тепла в ухе продуцируется еще больше жидкости.
Чтобы облегчить боль в ухе, необходимо давать обезболивающие препараты в виде сиропов или таблеток.
Как лечить отит у новорожденных?
- Боль в ухе у младенцев снимают обезболивающими и жаропонижающими препаратами, например, парацетамолом (Панадол) или ибупрофеном (Ибуфен, Нурофен). Лучше использовать ибупрофен, потому что, в отличие от парацетамола, он обладает более выраженным противовоспалительным действием. Давать ибупрофен необходимо каждые 6 часов, а парацетамол — каждые 4 часа.
- Грудничку необходимо давать много питья, хотя сосание и дается ему болезненно – через некоторое время после начала сосания он начинает плакать и бросает есть. Если вы кормите грудью, как можно чаще прикладывайте малыша к груди. Детям на искусственном вскармливании необходимо давать бутылочку как можно чаще, по требованию.
Важно! Во время кормления ребенок не должен лежать на спине, потому что кормление в этом положении способствует возникновению отита у грудных детей
- Во время болезни не следует мочить уши ребенка. Умывания можно проводить влажным хорошо отжатым полотенцем. После чего кожу вытирают насухо. Следует также отказаться от посещения бассейна. Полноценное купание можно возобновить только после разрешения врача.
Есть ли польза от грудничкового плаванья?
- Если у ребенка насморк, ему необходимо закапывать нос сосудосуживающими средствами, подходящими по возрасту (например, Називин, Отривин). Благодаря этому улучшится проходимость евстахиевой трубы, соединяющей носоглотку с полостью среднего уха, что предотвратит развитие воспаления в ухе. Помните, что каплями нельзя злоупотреблять. Их можно давать строго по инструкции и не дольше, чем в течение 3 дней. Чаще следует промывать нос хлоридом натрия и раствором морской соли, а затем очищать нос аспиратором или грушей с широким наконечником, чтобы вымыть возбудителей инфекции.
Антибиотики при воспалении среднего уха у ребенка
Не уменьшайте дозы, назначенной врачом, иначе препарат будет неэффективен. Даже если малыш почувствует себя лучше уже через 2-3 дня, не прерывайте лечения. Не долеченный отит у грудных детей имеет тенденцию к рецидиву. Если после 2-3 суток лечения нет заметного улучшения, у ребенка по-прежнему сохраняется высокая температура и он плачет, необходимо повторно обратиться к врачу.
- Откажитесь на время от прогулок. При выходе из дома, надевайте ребенку теплую «дышащую» шапочку, которая хорошо закрывает уши.
- Регулярно проветривайте комнату малыша. Чистый и прохладный воздух облегчит дыхание. Воспаление уха – не повод излишне кутать ребенка, одевать его необходимо исходя из температуры в комнате. Контролируйте, чтоб ребенок не перегревался и не замерзал: горячая и влажная шея указывают на то, что ребенку слишком жарко, а холодные руки и нос, что он замерз. Перегревание, также как и переохлаждение одинаково затрудняют процесс выздоровления.
- Не накладывайте теплые компрессы на область уха. Они могут усилить воспалительный процесс. Также не следует мазать область уха малыша согревающими мазями и спиртовыми настойками.
- Перед тем как закапать ухо, флакон с лекарством следует согреть в руках, уложить малыша на бок, оттянуть ухо назад и немного вверх, и только после этого закапывать.
Признаки отита у грудничка — видео
Источник: http://badiga.ru/deti/priznaki-otita-u-grudnichka/
Отит у грудничка: симптомы и лечение
Когда у ребенка заболело ухо, родители должны записать свое дитя на осмотр к отоларингологу. Отит у грудничка часто встречается в период с 6 до 12-месячного возраста.
Причинами этого служит ослабленный иммунитет, особенности вскармливания и строения уха, вирусные инфекции. Симптомы отита у грудного ребенка выявить не так просто, но на помощь приходят наблюдения мамы и осмотр врача.
Лечить заболевание начинают с ушных и назальных (носовых) капель, общей терапии, антибиотиков, а иногда и операции.
Отит у грудничка
Симптомы
Трудно распознать признаки недуга у грудничка, особенно если родителей тревожит только повышенная температура тела у малыша.
Когда пациент указывает пальчиками и потирает уши, встревожен, не может долго усидеть на месте – необходимо заподозрить воспаление уха. Симптомы среднего отита тревожат ребенка постоянно, усиливаются под вечер, мешают крепко спать.
Первыми проявлениями недуга считают общую слабость, подъем температуры, насморк, нарушение дыхания. Отоларингологи называют основные признаки отита у грудничка:
- ушную боль выявить сложно, но при нажатии на козелок (хрящ у слухового прохода) ребенок плачет, извивается и машет ручками. Симптом вызван накоплением густого содержимого в ухе.
- Если дитя не откликается на звуки родителей, можно заподозрить нарушение слуховой проводимости. Это возникает из-за жидкостных накоплений в барабанной полости.
- Когда выступает гнойное содержимое из уха – это первый признак перфорации (прободения) барабанной перепонки. Следует немедленно пойти на прием к ЛОР врачу.
- Заложенность и покраснение носа, отсутствие назального дыхания, постоянно приоткрытый рот наблюдают, если причиной заболевания является ринит.
- Новорожденный не может сосать грудь, срыгивает и начинает задыхаться. Кормление нарушено из-за затрудненного носового дыхания.
- Ночью родители не спят, так как у ребенка бессонница.
- Под вечер у больного повышается температура до 38 гр. по Цельсию, малыша сильно знобит.
Чтобы определить наличие среднего отита, маме можно использовать простой прием: большим пальцем руки надавить на козелок ушной раковины. Плач ребенка, покраснение лица и беспокойное поведение наведут на мысль о воспалении уха.
Нередко заложенный нос предшествует развитию отита, из-за отека слуховых труб, которые соединяют назальную и барабанную полость. Лихорадка и апатия у детей говорят о распространении процесса, разрушении тканей и развитии осложнений.
Причины и диагностика
В младенческом возрасте природные рефлексы играют особую роль в становлении организма и борьбе с инфекцией.
Умение сосать грудь – жизненно необходимое для новорожденных, это действие выравнивает давление в среднем ухе и носу, усиливает кровоток в мозге, заставляет барабанную перепонку реагировать на звуковые колебания.
Слуховая труба постоянно остается проходимой, что служит профилактикой развития воспаления. При нарушениях рефлексов в раннем возрасте возникают заболевания уха. Выделяют главные причины отита у грудничка:
- срыгивания при кормлении грудью;
- острый ринит, гайморит;
- особенность строения ЛОР органов у деток – широкая, не извилистая слуховая труба, выстлана тонкой слизистой оболочкой.
- присоединение инфекции – грипп, аденовирус, парагрипп, корь, скарлатина, ветрянка.
- прогрессирование наружного отита;
- если при насморке неправильно высмаркивать нос ребенку, то зараженное содержимое попадает в евстахиевы трубы, а затем в среднее ухо.
Как распознать отит у грудничка – ответ можно получить у отоларинголога. Врач, выполнив отоскопию (исследование уха) или эндоскопию, отметит гиперемию и провисание барабанной перепонки.
Фото на экране монитора укажет на прободное отверстие, из которого истекает мутное содержимое. Аудиометрию проводят деткам, которые уже понимают речь, способны отвечать на вопросы. Рентгенографию головы выполняют при подозрении на гнойные мастоидиты и синуситы.
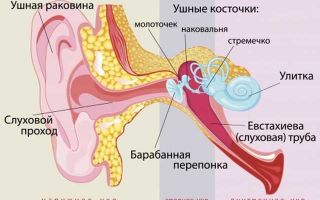
КТ используют редко, из-за чего диагностика внутричерепных осложнений затруднена.
Лечение народными средствами
Для профилактики развития отита у новорожденных надо больше гулять на свежем воздухе. Иммунная система малыша, в ответ на несвойственные раздражители, качественнее защищает организм от различных возбудителей.
Эффективный прием для предупреждения отита состоит в том, что перед купанием грудничка в ванной, маленьким ватным тампоном закрывают каждое ухо.
Ежедневная физическая зарядка улучшает кровообращение, развивает нервную систему, укрепляет природные рефлексы.
Первым делом, если родители заметили гноетечение из ушей, необходимо сразу же позвать врача. Доктор Комаровский утверждает, что закапывать растворы без назначения отоларинголога строго запрещено. Компрессы в раннем возрасте недопустимы, так как можно вызвать распространение инфекции в головной мозг.
Эфирные масла, попадая в слуховой проход, усиливают выработку кожного секрета, способствуют образованию серной пробки. Чтобы обезопасить детей от повреждения барабанной перепонки, формирования фурункулов наружного уха, родителям необходимо соблюдать некоторые приемы.
Чистить ушко младенцу надо тонким ватным тампоном, пропитанным кипяченой водой, лучше оттягивать ушную раковину вверх и наружу, глубина введения не превышает 1 см.
Так как отит у грудничка часто появляется после ринита, хорошим эффектом обладает промывание носа. Для приготовления раствора в 100 мл кипяченой воды помещают 1 чайную ложку морской соли без верхушки, размешивают. В носовые ходы вводят по 3-4 капельки получвшейся жидкости 5 раз в день. А также используют физиологический раствор, который необходим для устранения отечности тканей.
Лечение назальными каплями
При выявлении у грудного ребенка признаков отита, необходимо сразу вызвать врача на дом и промыть назальную полость каплями.
Именно отек слизистой носа считают причиной задержки жидкости и развития инфекции в среднем ухе. Детям до 1 года можно использовать препарат АкваМарис, содержащий в составе очищенную морскую воду.
Вводят по 3-4 капли в ноздри 5-6 раз ежедневно. Промывания активизируют ворсинчатый эпителий, очищают полость от наслоений.
Детям после шестилетнего возраста разрешено использовать сосудосуживающие капли. Но длительность применения не должна превышать 7 дней. Рекомендован раствор Виброцил, который тонизирует вены и артериолы, способствует оттоку жидкости из евстахиевой трубы. В нос вводят по 2 капли трижды в день.
Отит — Школа доктора КомаровскогоОтит среднего уха — причины, симптомы, лечениеНаружный отит. Как не оглохнуть
Раствор Отривин Бэби разрешен для грудничков, не оказывает сильного сосудосуживающего действия. Промывают ноздри тремя каплями препарата 5 раз в сутки. Продолжать курс лечения отита можно до полного выздоровления. Мамам нужно помнить, что капают раствор детям в положении лежа, чтобы препарат равномерно распространился по слизистой.
Отоларингологи часто используют Назол Бэби для грудничков до 1 года. Средство имеет низкую концентрацию фенилэфрина, что не вызывает побочных эффектов. Для использования медикамента ребенка укладывают на спину, запрокидывают голову. В ноздри впрыскивают по 1 капле 3 раза в день. Курс лечения составляет 1 неделю.
Эффективно борется с отеком слизистой антигистаминный раствор Зиртек, особенно при аллергии. Препарат разрешен для применения грудничком после 1 года. Лекарство содержит антигистаминное средство, которое препятствует разрушению клеток, тонизирует сосуды и блокирует выделения гистамина. Применяют по 1 капле 3 раза сутки на протяжении 7-10 дней.
Лечение ушными каплями
Лечить отит ушными каплями необходимо только после консультации у врача. В стадии катарального воспаления, когда нет повреждений тканей, используют противовоспалительные и гормональные растворы.
Если же заболевание проявляется перфорацией барабанной перепонки, следует применять антибиотики и комбинированные средства. Антибактериальные капли не должны обладать токсическим действием на слуховой нерв.
ЛОР-врачи широко используют такие группы лекарств:
- гормональные;
- противовоспалительные;
- антибактериальные.
Препарат Отипакс не опасен для новорожденных, так как не оказывает системного действия. Противовоспалительный компонент лекарства снимает отек кожи, реакцию сосудов. Применяют по 2 капли трижды в сутки продолжительностью 1 неделю. Средство необходимо в случае катарального или наружного отита.
Ушные капли Анауран разрешены для детей старше 12 месяцев. Комбинация обезболивающего средства и антибиотиков эффективно снимает воспаление, покраснение и отечность. Противопоказанием служит перфорация барабанной перегородки из-за ототоксического действия. В ухо впрыскивают 2 капли 3 раза в сутки на протяжении 1 недели.
Гормональные препараты для грудничков противопоказаны. Их действие может повлиять на рост детей, развитие внутренних органов и появления грибка. В случае перфорации барабанной перепонки использовать антибиотики рифампицин, неомицин противопоказано. Они влияют на слуховой нерв, клетки лабиринта и улитки.
Лечение антибиотиками
Лечение отита в стадии гнойного воспаления необходимо сопровождать введением антибиотиков.
В катаральную фазу, когда нет перфорации барабанной перепонки и накопления экссудата, можно обойтись ушными и назальными каплями, жаропонижающими препаратами.
Бактерии в детском организме размножаются быстро, а накопившийся экссудат разрушает ткань барабанной перегородки. Во избежание такого действия используют следующие группы антибиотиков:
- пенициллинового ряда;
- цефалоспоринового ряда;
- макролиды.
У детей до 1 года разрешают принимать сиропы, а внутривенные инфузии допустмы лишь в тяжелых ситуациях. Достаточным эффектом обладает Амоксиклав. Ребенку дают выпить 1 чайную ложку сиропа 4 раза в день. Лечение отита продолжают 7-10 суток.
Препараты цефалоспориновой группы имеют схожее действие, активны против стрептококков и стафилококков. Цефуроксим в суспензии применяют детям по 125 мг трижды в день. Продолжительность лечения доходит до 1 недели. Антибиотик назначают с трехмесячного возраста.
Препарат Азимед действенный при пневмококковой, стрептококковой инфекции и грамм отрицательной флоре. Детям антибиотик вводят в зависимости от массы тела. Лекарство выпускают в форме гранул, которые разбавляют перед применением в 5 мл кипяченой воды. Лечить отит надо на протяжении 7-10 дней.
Общее лечение
Сопутствующими симптомами отита у грудничков, помимо болезненности в ушах, выделений гноя, часто бывает повышенная температура и потоотделение.
Последние признаки возникают из-за интоксикации, размножения бактерий и накопления экссудата в среднем ухе. Для нормализации состояния, понижения температуры с 38 до 36,6 гр. по Цельсию детям применяют свечи Ибупрофен.
Перед использованием нужно подмыть ребенка и ввести свечку в прямую кишку 2 раза в день. Эффект наступает через 15-20 минут.
При лихорадке у малыша повышено потоотделение, частота дыхания составляет 30 в минуту, пульс учащается. Такая реакция организма приводит к истощению, быстрой потере жидкости и питательных веществ.
Для борьбы с этим явлением врачи рекомендуют порошок Регидрон. В его составе есть комплекс микроэлементов, необходимых для возобновления объема крови.
Грудничкам дают по 5 чайных ложечек 5 раз в день, перед применением надо проконсультироваться у врача.
Источник: https://kakiebolezni.ru/otolaringologiya/otit/otit-u-grudnichka.html
Отит у новорожденного: симптомы и лечение в домашних условиях
Когда болеет новорожденный или 6–месячный ребенок, мамы впадают в панику. Груднички не разговаривают, не могут рассказать, что их беспокоит. Особенно сложно распознавать внутренние воспалительные процессы.
Например, отит среднего уха. Затягивание с лечением приводит к серьезным последствиям для здоровья малыша, поэтому диагностировать болезнь нужно быстро. О том, как понять, что у новорожденного отит, какие терапевтические меры нужно принять для выздоровления, поговорим в нашей статье.
Причины
Среди основных провоцирующих отит факторов выделяют:
- Насморк. Слизь из носа стекает в среднее ухо, застаивается в полости, провоцируя воспаления. Таким же образом вызвать отит могут слюни.
- Простуды. Отит выступает в роли осложнения ОРВИ, гайморита и прочего.
- Попадание пищи в ушко. В момент срыгивания, если ребеночек лежит, молоко попадает в ушную раковину, стекает внутрь и начинает тухнуть, вызывая воспалительный процесс.
- Аденоиды. Увеличенные миндалины перекрывают проход к среднему уху. Происходит застаивание серы, жидкости из носа.
- Травмы. Удары по ушной раковине, грубая чистка внутренней части слухового прохода.
- Физиологическая предрасположенность к отитам. Евстахиева труба у новорожденных короче, чем у детей старшего возраста, и шире. Бактериям попасть внутрь ушной раковины, закрепиться в полости гораздо легче. Поэтому у 65% малышей до 1 года отиты диагностируются часто.
- Слабый иммунитет. Острый отит переходит в хронический, чаще протекает в гнойной форме.
- Внешние факторы, влияющие на давление на барабанную перепонку. Перелеты, подъем в горы, неправильный метод высмаркивания носа.
- Аллергии. При попадании возбудителя аллергии в носоглотку воспаляется слизистая горла, носа и среднее ухо.
Возрастные особенности
Отит чаще диагностируется у детей до года. Почему этот недуг характерен для малышей раннего возраста, помогает понять строение ушного канала и возрастные особенности иммунитета:
- Евстахиева труба новорожденных широкая и короткая. До внутренней части микробам добраться гораздо легче в детском ушке, чем во взрослом.
- Слуховая трубка располагается горизонтально. Слизь между носиком, глазами и ухом проходит свободно.
- До полугода крохи защищены от инфекций врожденным иммунитетом, он передается от мамы при родах.
- Грудное молоко дает дополнительную защиту. В нем тоже есть антитела к вредоносным бактериям.
- После 6 месяцев при атаке вирусов, бактерий ребенок должен рассчитывать на свои силы, мамина защита больше не действует.
Физиологическая предрасположенность к воспалениям среднего уха теряет актуальность к старшему дошкольному возрасту. Органы слуха постепенно приобретают взрослые черты: трубка становится узкой, длинной, занимает вертикальное положение. Риск заболеть отитом в 5–6 лет снижается на 40–50%.
Симптомы и признаки отита у новорожденных
Как распознать отит у ребенка в 1 год и раньше, желательно знать каждой маме. Своевременное обнаружение заболевания и быстро начатое лечение помогают ребенку скорее выздороветь.
Сложность диагностики любых недугов в раннем возрасте заключается в невозможности опросить маленького пациента. Заключение врач делает на основе рассказов мамы о состоянии малыша и осмотра. Среди ярких признаков отита у ребенка от шести месяцев до года можно выделить:
- беспричинный, на первый взгляд, плач, истерики;
- проявления нервозности;
- гипертермия до 38–40°С;
- насморк;
- обильное течение слизи из носа, глаз;
- отсутствие аппетита;
- нежелание укладываться в горизонтальное положение;
- нервные движения головой во время кормлений, лежания в кроватке;
- нарушения сна;
- частое дыхание;
- рвота;
- выделения из одного или двух ушек (при двустороннем отите).
Важно! Если поблизости с вами нет доктора, проведите следующую манипуляцию с ребенком: нажмите пальцем на детское ушко. Если малыш вскрикнет, заплачет, у него точно отит.
Посмотрите в этом видео о том, как можно распознать, что у малыша отит:
Методы лечения
Затягивать с терапией воспалений среднего уха не стоит. Начинайте вылечивать недуг сразу после постановки диагноза. Терапевтический курс состоит из комплекса процедур.
Медикаментозное лечение
- Антибиотики. Необходимы при обнаружении симптоматики гнойного или катарального отита. Трехмесячным–годовалым малышам назначают принимать внутрь сиропы «Амоксиклав», «Амосин». При тяжелом течении воспалительного процесса противомикробные препараты вводятся внутримышечно, внутривенно.
- Жаропонижающие, обезболивающие. Лихорадку у грудничков лучше устранять сиропами и свечами. Младенцам с рождения до 6 месяцев купите «Нурофен», с седьмого месяца можно давать сироп парацетамола.
- Капли ушные. «Отинум», «Отипакс» не закапывают внутрь детям до 6–12 месяцев, а наносят на ватку и закладывают тампон в ушко. Капли перед применением нужно согреть. При гнойных выделениях применять их нельзя.
- Капли назальные. Детишкам до года купите «Називин». Это сосудосуживающий препарат. После закапывания малыш легче дышит, слизь из носа не стекает в ухо. Используйте «Називин» каждые 5–6 часов.
- Противоаллергические капли. Нужны, если у ребенка аллергический отит. Педиатр назначит капли «Зодак», «Зиртек». Принимать их нужно по возрастной дозировке утром и вечером.
Гигиенические процедуры
- Очищение носа от слизи. Используйте ватные жгутики, смоченные в воде. Убирайте сопли три–четыре раза в день. Промывайте носик морской водой с помощью «Аквамариса».
- Орошение горла.
Новорожденным малышам дезинфицировать глотку можно с помощью «Мирамистина» четыре–пять раз в день.
- Очищение наружной части уха от гнойных выделений. Не убирайте слизь внутри ушной раковины.
Чистите внешнюю часть мокрым ватным диском.
Другие способы облегчить состояние
- При отите дети чувствуют себя лучше в горизонтальном положении. Носите новорожденного чаще торчком, сажайте после 6 месяцев. Боль в этот момент затихает, ребеночек успокаивается.
- Обильно поите. Отпаивание помогает разжижать и удалять слизь из евстахиевой трубы, ребенок лучше справляется с лихорадкой. Поить малыша в три месяца–годик нужно из бутылки небольшими порциями.
- Держите ушко в тепле. Спиртовой компресс, грелки использовать нельзя, а надеть тоненький чепчик, шапку можно днем или на ночь.
Важно! Если не оказать помощь ребенку при отите вовремя, малыш может получить массу осложнений: нарушения слуха, лабиринтит, внутричерепные абсцессы и другие опасные заболевания.
Вот, что рассказывает про отит доктор Комаровский:
Чего нельзя делать
Лечить отит у новорожденного малыша нужно особенно осторожно. Возраст маленького пациента, физиологические особенности накладывают определенные запреты на методы и способы терапии. Родителям не рекомендуется проводить следующие манипуляции:
Лечить ребенка согреванием
Прикладывать грелки с горячей водой, мешочки с раскаленной солью, вареные яйца, синие лампы, спиртовые компрессы категорически нельзя. Тепло помогает патогенным бактериям размножаться, состояние ребенка ухудшается. Если хотите защитить ушко от сквозняка, сделать приятное малышу, наденьте тонкую шапочку на голову. Этот метод «самоуспокоения» наиболее безопасный.
Капать противовоспалительные капли в ушко новорожденному
Этот метод лечения абсолютно неэффективен и даже опасен для ребенка. Медикамент стекает по стенкам ушной раковины, застаивается в ненужных местах.
Чтобы лечение принесло пользу, смочите в лекарстве тампон и заложите в слуховой проход больного минут на 10–15. На воспаленный участок будут действовать лечебные пары.
Применять капли традиционно детям разрешено после 6 месяцев, когда тело находится в вертикальном положении чаще.
Прекращать лечить отит сразу после исчезновения некоторых симптомов
Вы рискуете начать прием антибиотиков, применение капель снова через один–два дня. Грудничок заболеет с новой силой из-за нетерпеливости родителей. Курс терапии отита антибиотиками должен длиться от семи до десяти дней, носик очищают от слизи не менее пяти дней, горло орошают семь–десять суток.
Чистить ухо от гноя в домашних условиях
Когда прорвется мешок с гноем, обращайтесь за помощью к специалистам в поликлинику. Дома удалить всю слизь, гной не удастся. Вы можете занести вторичную инфекцию в полость, поранить внутреннюю часть уха.
Пользоваться народными методами лечения отита у новорожденного
Забудьте о борном спирте: он вызывает ожоги нежного слухового прохода. Не закапывайте настои чеснока, лука по тем же причинам. Не применяйте камфару, прополис, грудное молоко для закладывания в ушной проход: в этих растворах могут оказаться патогенные бактерии. Сделайте выбор в пользу огромного ассортимента аптечных средств.
Профилактика
Предупредить отит у грудного ребенка можно с помощью следующих простых профилактических мер:
- Вовремя лечить ОРВИ, насморк. Вирусные инфекции, излишек слизи являются главными виновниками отита у грудничков. Воспаление в ушке при отсутствии лечения простудных заболеваний возникает как их осложнение.
- Ухаживать за носиком, ушными проходами правильно. Нельзя глубоко чистить ушную полость, использовать ватные палочки для гигиены. Это травмоопасно. Сделайте ватные жгутики сами и очищайте уши и нос малыша без ран и царапин.
- После кормлений носите грудничка 5–10 минут торчком. Младенец усвоит мамино молоко и не срыгнет. В случае выхода излишка пищи из желудка она не попадет в ухо.
- Надевайте крохе шапочку на прогулку, после ванны. Чепчик защитит уши малыша от ветра, опасных бактерий.
- Не купайте больного младенца. Даже простые сопли могут стать поводом отказаться от мытья в ванне на пару дней. Грудничка достаточно подмывать под краном или протирать влажной салфеткой.
- По возможности исключите контакты с больными детьми, старшими до взросления младенца, примерно до годика. Новорожденные дети переносят инфекции тяжелее.
- Наблюдайтесь у лора, если у годовалого младенца увеличены аденоиды. В случае диагностирования хронических отитов из-за аденоидного синдрома глоточные миндалины лучше удалить.
- Соблюдайте режим дня, прогулок, приемов пищи. Это главная составляющая для крепкого здоровья ребенка.
- С первого месяца жизни закаляйте новорожденного. Ополаскивайте в прохладной воде после купания, держите голеньким на теплом солнышке, делайте гимнастику. Закаленные дети болеют реже.
- Кормите грудным молоком до 1–1,5 года. Мамино молоко — источник иммунных клеток для младенца.
- Проветривайте детскую комнату, квартиру ежедневно, соблюдайте температурный режим, повышайте влажность. Сухой и теплый воздух, об этом не устает говорить доктор Комаровский, вреден для здоровых детей, а для больных тем более.
- Не купайте ребенка в открытых водоемах. Кожа, слизистая у новорожденных слишком уязвимы к бактериям, палочкам. Именно на городских пляжах малыши инфицируются опасными болезнями чаще.
Зная, как может проявляться отит в раннем возрасте, мамы легко смогут определять недуг своевременно, принимать меры быстро. Лечить отит дома без консультаций доктора не стоит.
Самодиагностика без врачебного подтверждения диагноза и терапия народными методами не только не приносят детям пользу, но и сильно вредят.
При обнаружении первых симптомов воспаления в ушке срочно бегите в поликлинику.
ВАЖНО! *при копировании материалов статьи обязательно указывайте активную ссылку на первоисточник: https://razvitie-vospitanie.ru/zdorovie/otit_u_novorozhdennogo.html
Если вам понравилась статья — поставьте лайк и оставьте свой комментарий ниже. Нам важно ваше мнение!
Источник: https://razvitie-vospitanie.ru/zdorovie/otit_u_novorozhdennogo.html
Отит у новорожденных и грудничков: как распознать, какие есть признаки и симптомы? / Mama66.ru
Воспаление уха является одним из распространенных заболеваний детей грудного возраста.
Эта закономерность объясняется анатомическими, а именно физиологической незрелостью среднего уха, в частности, евстахиевой трубы.
Поэтому патогенные микроорганизмы из носоглотки практически беспрепятственно попадают в нее вместе с водой, грудным молоком и смесью. В результате развивается воспаление уха — отит у грудничка.
С началом заболевания малыш начинает капризничать, беспокоиться и отказываться от предложенной пищи. В этот момент важно показать ребенка врачу, так как отит у новорожденных и грудных детей может привести к такому осложнению, как менингит.
Необходимо захватить болезнь в самом начале и не бояться антибиотиков, которые часто выписывают врачи, так как потенциальные осложнения отита намного опаснее.
Причины развития отита у малышей
Основными причинами отита у детей до года являются:
- простудные заболевания, инфекция в носоглотке (отит является вторичным осложнением этой инфекции);
- бытовая травма (неаккуратная чистка ушей ребенка ватными палочками и пр.);
- попадание в среднее ухо молока или искусственной смеси;
- наличие аденоидов, которые по мере своего роста могут частично или полностью закрывать проход к среднему уху; Подробнее о аденоидах→
- аллергическая реакция;
- наследственная предрасположенность к частым отитам (особенности строения уха у членов семьи);
- врожденные аномалии бронхо-легочной системы;
- слабая иммунная защита;
- высокое давление на барабанную перепонку (может быть при перелетах на самолете и пр.).
Существуют и объективные причины, объясняющие развитие отита у ребенка:
- У грудничков чаще, чем у взрослых, образуется слизь в полости носа. К тому же младенцы ежедневно плачут, во время плача выделения мгновенно вырабатываются слизистой носа и большая их часть попадает в среднее ухо. При присоединении бактериальной микрофлоры развивается воспалительный процесс с дальнейшим образованием гноя.
- Груднички практически каждый раз после кормления срыгивают остатки пищи. Они, как и слизь из носовой полости, также попадают в евстахиеву трубу, жидкость в которой скапливается свободно и быстро ввиду ее анатомической узости и неразвитости, что обусловлено возрастом младенца.
- И последнее, опять же в силу возраста, груднички не умеют сморкаться. Скопившаяся слизь становится источником воспаления и дискомфорта. Родителям важно научиться правильно и регулярно очищать полость носа ребенка с первых дней жизни.
Симптомы. Как распознать отит у грудничка?
Воспаление уха проявляется ярко, и, что самое интересное, болезнь развивается внезапно: то есть несколько часов назад малыш был здоров и весел, а теперь у него поднялась температура, и он реагирует на все плачем.
Симптомы отита у грудного ребенка почти невозможно спутать с другим заболеванием, так как они носят специфический характер:
- к вечеру у малыша поднимается температура до 40 градусов, он сильно кричит и вертит головой;
- сосательный рефлекс усиливает болезненные ощущения, поэтому ребенок наотрез отказывается от груди или бутылочки;
- может начаться рвота, которая не имеет отношения к расстройству желудка или пищевому отравлению;
- присутствуют признаки простудного заболевания, затянувшийся насморк;
- ребенок часто дышит ртом.
Если родители в течение долгого времени не могут рассмотреть признаки отита у грудничка, то вскоре у него возле ушной раковины можно будет заметить выделения. Это следы гноя и они означают, что произошло вскрытие гнойного отита с прорывом барабанной перепонки.
Задача родителей: при появлении жидкости из ушной полости незамедлительно вызвать скорую помощь и ехать в больницу.
На самом деле, симптомы отита у грудничка сложно не заметить и оставить без внимания, хотя иногда встречается специфическая форма заболевания — катаральный отит, протекающий обычно без каких-либо симптомов.
Но в целом, признаки отита у грудного ребенка проявляются в комплексе. Чтобы не спутать их с коликами и другими заболеваниями, врачи советуют надавить на хрящик ушной раковины — если малыш резко заплачет, значит ухо у него действительно воспалилось.
Диагностика гнойного отита у грудничков
Гнойная форма отита развивается стремительно — в течение 7-9 часов. Поэтому, если родители не знают, как распознать отит у грудничка, или при появлении любого из вышеперечисленных симптомов патологии, необходимо как можно быстрее показать ребенка отоларингологу.
Врач поставит диагноз после осмотра среднего уха и назначает соответствующее лечение.
До осмотра специалиста ни в коем случае не рекомендуется начинать самостоятельное лечение препаратами, предназначенными для лечения отита. Самолечение может затруднить диагностику заболевания и навредить ребенку.
До консультации с врачом разрешается давать ребенку только жаропонижающие препараты на основе Парацетамола, чтобы снизить температуру и уменьшить боль.
Лечение отита у грудных детей
После того, как удалось определить отит у грудничка, необходимо сразу же приступать к лечению. Лечением отита должен заниматься врач. Неадекватное и несвоевременное начало лечебной терапии может стать причиной снижения слуха и других опасных осложнений.
Поэтому не нужно экспериментировать на собственном ребенке и слепо доверять народной терапии или советам фармацевта в ближайшей аптеке.
Курс лечения обычно сводится к следующим пунктам:
- Назначение антибиотиков на срок 5-7 дней: Амоксиклав, Цефтриаксон, Цефуроксим. Дозировка препарата подбирается индивидуально с учетом веса ребенка. Чаще всего антибиотики назначаются внутримышечно, но в случае необходимости врач может ввести препарат непосредственно в ухо или в вену (зависит от осложнений отита).
- Назначение ушных капель: Отипакс, Отинум. Препарат применяется под контролем врача. В каждый ушной проход закапывают по 4 капли 3 раза в день. Перед процедурой закапывания препарат следует немного подогреть, опустив лекарство в теплую воду или подержав несколько минут в ладонях. Продолжительность лечения регламентируется врачом, но оно не должно продолжаться более 10 дней.
- Назначение сосудосуживающих капель: Називин Детский. Препарат применяется перед кормлением ребенка и перед ночным сном. Закапывать по 1—2 капли до 3 раз в день не более 7 дней. Препарат необходим для сужения сосудов и поддержания проходимости евстахиевой трубы. Кроме того, он снимает дискомфорт у ребенка, связанный с насморком.
- Назначение жаропонижающих средств: Детский Панадол, Нурофен, Калпол. Запрещено применять в педиатрии препараты на основе Аспирина и Анальгина.
- Назначение антигистаминных средств: Супрастин, Зодак. Эти препараты помогут устранить общую интоксикацию организма.
В большинстве случаев отит лечится в домашних условиях, после консультации специалиста. В случае осложнений лечение проводится в стационаре.
При гнойной форме отита может понадобиться небольшое хирургическое вмешательство — парацентез. С помощью этой процедуры врач уберет скопившийся гной с области барабанной перепонки.
Не рекомендуется дополнять лечение, предписанное ЛОР-врачом, такими народными методами, как спиртовые компрессы, прогревания уха, самодельные ушные капли и многое другое.
К примеру, спиртовой компресс на область уха у одних детей действительно способен облегчить боль и нормализовать самочувствие, а у других привести к преобразованию катарального отита в гнойный с последующим разрывом барабанной перепонки.
Профилактика отита
Профилактика воспаления уха у грудничков заключается в грамотном уходе за ребенком. Для очищения ушных раковин следует использовать только ушные палочки с ограничителями.
Нельзя вводить палочку в сам ушной проход, очищать можно только наружный канал и саму ушную раковину. После кормления ребенка нужно каждый раз брать на руки вертикально и носить в таком положении до срыгивания, чтобы остатки искусственной смеси или молока не попали из носоглотки в евстахиеву трубу.
Обычно отит появляется у грудничка после насморка. Своевременное лечение заложенности носа является лучшей профилактикой воспалительных процессов в носоглотке и среднем ухе. Чтобы в среднем ухе ребенка не скапливалась слизь, важно часто поить его: в этом случае она сможет выйти наружу и не закупорить слуховую трубу.
В процессе купания малыша необходимо следить за тем, чтобы в его ушки не попала вода. Купание в открытых водоемах детям до года запрещено.
В любое время года на уличной прогулке на голове младенца должна быть шапочка, соответствующая погодным условиям. В ветреную погоду от выхода на улицу лучше отказаться. Температура в помещении, где находится ребенок, должна варьироваться в пределах 18-20 градусов, комната — регулярно проветриваться.
Во время лечения насморка, простуды или отита важно исключить купания и прогулки, а также контакты с больными детьми.
Если есть возможность, нужно продолжать грудное вскармливание ребенка хотя бы до того момента, пока ему не исполнится год. Материнское молоко защищает ребенка от инфекций и улучшает работу его иммунной системы.
Кроме того, иммунитет укрепляют закаливания, гимнастика, частое пребывание на свежем воздухе. Во время кормления малыша лучше держать вертикально (конечно, насколько это возможно). Это положение препятствует попаданию молока во время сосания в евстахиеву трубу.
Если отит развивается из-за наличия аденоидов, то их нужно убрать хирургическим путем. Дело в том, что аденоиды располагаются в непосредственной близости к евстахиевой трубе, и разрастаясь, они закрывают просвет слуховой трубы, что становится причиной отита.
Лечение отита в грудном возрасте должно проводиться под наблюдением врача. Основная задача родителей — обеспечить правильный уход за ребенком, соблюдать рекомендованную дозировку лекарственных препаратов и следить за реакцией младенца на их применение.
Самолечение отита в случае с грудничками и новорожденными недопустимо и опасно для здоровья.
Обычно для лечения отита врач назначает антибиотики. Через 24-48 часов малышу должно стать лучше. Если спустя этот срок признаков выздоровления не наблюдается, необходимо срочно связаться с лечащим врачом.
После окончания курса лечения ребенка также необходимо показать специалисту, так как с первого раза заболевание может быть не вылечено до конца. Недолеченное воспаление может привести к новой вспышке инфекции через несколько недель и даже месяцев.
Ольга Рогожкина, врач, специально для Mama66.ru
Источник: https://mama66.ru/detskie-bolezni/otit-u-grudnichka