В прежние времена подагра считалась болезнью обеспеченных людей. Ведь одной из причин развития этой болезни является неправильное питание. Дело в том, что простые обыватели не могли позволить себе есть дорогие продукты и питались простой пищей: крупами, овощами.
Богатые граждане могли позволить себе много мяса, вина и других не самых полезных, но дорогих и вкусных продуктов, поэтому у них намного чаще развивалась подагра.
Кроме того, бедняки вынуждены много работать, а люди обеспеченные могли позволить себе мало двигаться, а такой образ жизни не способствует оздоровлению суставов.
Название этого заболевания переводится, как «нога, попавшая в капкан». Это название полностью выражает ощущения больного при обострении заболевания. Больной испытывает невыносимую боль, он практически лишен возможности двигаться из-за воспалительных явлений в суставах.
К сожалению, современная медицина не располагает средствами, чтобы раз и навсегда вылечить этот недуг. Но своевременная и грамотная терапия поможет быстро купировать воспаление и значительно продлить время ремиссии.
Одним из условий успешной терапии является диета при подагре, ведь, как уже упоминалось, одной из причин развития болезни является несбалансированный рацион. Помимо диеты и специального лечения, больным рекомендуется увеличить физическую активность.
Ведь в наше время малоподвижный образ жизни ведут, отнюдь, не богачи, а люди, занимающиеся сидячей работой и предпочитающие проводить досуг у монитора компьютера или телевизора.
В большинстве случаев, подагра поражает суставы большого пальца стопы, но иногда поражаются и другие суставы.
Причина развития воспаления и боли – это избыток мочевой кислоты в организме. Это вещество оседает в суставах в виде острых и твердых шипов. Именно эти шипы при движении способствуют возникновению жгучей боли.
Лечебный рацион составляется таким образом, чтобы в организме восстанавливался обмен пуриновых веществ и выводились излишки мочевой кислоты.
Нужно помнить, что диета при подагре на ногах – это не только набор определенных продуктов, но и определенный режим принятии пищи. Питаться нужно регулярно, голодание способствует ухудшению состояния. Но и переедание не менее вредно. Поэтому нужно есть небольшими по объему порциями, но часто, желательно пять раз в день.
Если у больного наблюдается излишек веса, нужно обязательно снижать калорийность рациона. Избыточная масса создает излишнюю нагрузку на нездоровые суставы, что усугубляет течение заболевания. Однако снижение веса должно быть постепенным, нельзя использовать экстремальные методы похудения и резко снижать калорийность рациона.
Для успешного выведения солей из организма необходимо стараться много пить. В период ремиссии объем выпиваемой жидкости не должен быть меньше двух литров. А при обострении процесса стоит еще больше увеличить потребление жидкостей. Но крепкого кофе, чая и горячего шоколада следует избегать. Лучше пить простую воду, отвары трав, слабозаваренный чай, компоты.
Продукты, от которых придется отказаться
Лечебное питание при подагре предусматривает ряд ограничений. Придется сократить количество мяса в своем рационе. Особенно вредно мясо молодых животных: телятина, ягнятина, молочный поросенок и пр. Полностью исключаются субпродукты: печень, почки и пр.
Небольшое количество мяса употреблять можно, но, преимущественно, в отварном виде. В процессе варки в бульон переходит большая часть экстрактивных веществ, вредных при подагре. Поэтому мясо, а также, рыбу нужно хорошо проваривать, но бульон употреблять нельзя. Все первые блюда можно готовить исключительно на воде.
Ограничения касаются и рыбных блюд. В список запрещенных продуктов включают:
- все виды икры;
- консервы, пресервы;
- соленую, копченую, жареную в масле или на гриле рыбу.
Следует выбирать преимущественно постные сорта рыбы, семгу и форель можно позволят себе редко и вне обострения.
Из рациона придется навсегда убрать бобовые культуры. А также, острые соусы и специи, количество соли нужно ограничивать. Категорически запрещен алкоголь в любом виде, а также, шоколад, торты и пирожные с жирным кремом.
Запрещены некоторые плоды. Нельзя есть виноград и продукты, изготавливаемые из него (соки, вино), малину, ежевику, инжир.
Больным назначается пуриновая диета при подагре, хотя ее справедливее было бы назвать антипуриновой. В рационе должны преобладать растительные продукты, а вот количество мяса и рыбы нужно будет сократить.
Щелочная диета позволит выглядеть как звезда Голливуда
Конечно, полностью отказываться от мясного нет особой необходимости, но нужно выбирать только диетические сорта. Можно использовать нежирную морскую рыбу, кальмары, креветки.
Допускаются нежирные кисломолочные продукты, особенно полезен творог, нежирные разновидности сыра. Полезны каши, сваренные на воде или разбавленном молоке, макароны.
Можно есть практически большую часть овощей. Однако цветную капусту, сельдерей, листовые овощи, спаржу, следует употреблять с осторожностью. Неоднозначную реакцию могут вызвать помидоры. У некоторых больных перечисленные продукты могут спровоцировать обострение, другие же не отмечают ухудшения при включении небольшого количества этих овощей в рацион.
Можно есть практически все фрукты и ягоды, кроме тех, что попали в список запрещенных, а также, орехи, семечки.
Полезны растительные жиры, ограничено допускается сливочное масло. Хлеб подходит белый или серый, но лучше не свежевыпеченный, а вчерашний или сухарики.
Больным требуется много жидкости. Разрешены различные сорта чая, напитки из цикория, отвары и компоты из плодов, трав. Желательно ежедневно пить овощной сок, особенно полезен огуречный. Вместо сока можно пить воду слабой минерализации со щелочной реакцией.
Рацион при обострении
При обострении процесса нужно временно перейти на вегетарианский рацион. Лечебная диета в период обострения должна продолжаться около двух недель. Полезно иногда устраивать разгрузочные дни, особенно, если имеется излишек веса.
Разгрузки могут быть такими:
- 400 граммов нежирного творога и пол-литровый пакет нежирного кисломолочного продукта распределяют на восемь небольших порций и съедают в течение дня;
- на овощах и фруктах: на день полагается полтора килограмма любых разрешенных фруктов и овощей.
Вегетарианское питание способствует ощелачиванию мочи, что повышает выведение мочевой кислоты.
Питание вне обострения
В период ремиссии рекомендуется 6 стол. Общие положения данной диеты:
- полное исключение продуктов с большим содержанием щавелевой кислоты и пуринов;
- ограничение количества соли;
- большое количество продуктов, оказывающих ощелачивающее действие;
- ограничение поступления белков и жиров;
- при наличии ожирения – ограничение калорийности.
Вот практические рекомендации по составлению меню на неделю. Разрешены следующие блюда:
- супы – любые вегетарианские, можно молочные, фруктовые, холодные. Запрещены любые супы на бульонах и с добавлением щавеля;
- мясо, птица или рыба только в отварном виде и не чаще трех раз в неделю, размер порции – 150 граммов. После отваривания продукты можно использовать для приготовления разных блюд, допускается использовать рецепты с последующим тушением, запеканием или обжариванием;
- хлеб и выпечка – разрешены изделия из пшеничной или ржаной муки, можно с добавлением отрубей. Желательно употреблять вчерашнюю выпечку;
- молочное – разрешаются любые кисломолочные продукты (нежирные), молоко при переносимости. Запрещается соленый сыр;
- яйца – можно есть с ограничением количества (до 2 в неделю);
- овощи – свежие или приготовленные, за исключением запрещенных. Запрещаются соленые, маринованные овощи, грибы в любом виде;
- нежирные десерты: компоты, кисели, суфле, мармелад, помадные и карамельные конфеты, джемы. Запрещается шоколад, жирные кремы;
- соусы – молочный, сметанный, томатный. Запрещаются соусы на бульоне.
Больным подагрой полезно включать в свое меню имбирь в свежем виде. Корень этого растения снимает воспаление, помогает уменьшить боль. Свежий имбирь можно использовать для приготовления напитка. Чайная ложка мелко натертого свежего корня заливается чашкой кипятка. Настаивать не менее двух часов, для вкуса можно добавить лимон. Такой чай рекомендуется пить раз в день.
Примерный рацион на день:
- творожно-яблочный пудинг, чай;
- компот из ягод шиповника, сухое печенье;
- вегетарианский овощной суп, зразы картофельные с фаршем из отварного мяса, кисель;
- свежие фрукты;
- голубцы, фаршированные рисом и овощами.
Питание при подагре и ожирении
У больных подагрой нередко отмечается лишний вес. В этом случае, нужно не только исключать продукты с высоким содержанием пуринов, но и ограничивать калорийность, женщинам – 1200 – 1500 ккал, мужчинам – 1800 – 2000 ккал. Оптимальный показатель калорийности определяется врачом индивидуально для каждого больного.
Снижение калорийности необходимо осуществлять за счет снижения употребления сладостей (быстро усваиваемых углеводов). Порции нужно делать небольшие, а частоту приемов пищи увеличить до шести раз.
Итак, соблюдение особой диеты в сочетании с медикаментозной терапией позволит быстрее купировать приступ подагры, а также увеличить продолжительность ремиссии. Если среди близких родственников есть случаи подагры, то следует использовать диету с ограничением мяса и продуктов с большим содержанием пуринов профилактически.
Источник: https://4allwomen.ru/publ/zdorove/diety/dieta_pri_podagre_osobennosti_pitanija_pri_razlichnykh_stadijakh_bolezni/13-1-0-808
Особенности питания в период обострения при подагре, причины возникновения заболевания, симптомы, правила составления диеты и основные противопоказания
Подагра – метаболическое расстройство, которое характеризуется резким повышением уриновой кислоты в крови. В статье мы разберем питание при подагре в период обострения.
Сильный приступ
Внимание! В международной классификации болезней 10-го пересмотра (МКБ-10) подагрической артрит обозначается кодом M10.
Особенности заболевания
Подагра – распространенное заболевание современного человека, которое вызывается несбалансированной, мясной диетой и чрезмерным употреблением алкоголя. Подагра относится к ревматическим заболеваниям. Сбалансированная диета может положительно влиять на ход подагры и даже уменьшать симптомы этой ревматической болезни.
Подагра способна вызывать болезненные приступы боли и серьезные проблемы с почками. Поэтому следует принять ранние превентивные меры, в том числе в области питания.
Причины
Основной причиной подагры является в большинстве случаев наследственное нарушение обмена веществ. Почка не выделяет достаточно мочевой кислоты (уратов), что приводит к повышению концентрации в крови.
Урат
Определенные продукты могут способствовать выработке уратов в организме или препятствовать их выделению через почки.
Лечение
Лечение подагры должно быть направлено на снижение уровня уратов в крови до нормального диапазона. Пациент также должен быть готов изменить свой образ жизни, особенно диету.
Раннее лечение важно для предотвращения осложнений. Возможные осложнения подагры:
- повреждения суставов;
- повреждения внутренних органов.
В медицине проводят различие между острой и долгосрочной терапией. При остром приступе подагры используется острая терапия. Долговременная терапия направлена на снижение и стабилизацию концентрации уратов и предотвращение дальнейших приступов. В дополнение к лекарственному лечению, образ жизни, в частности, диета играет важную роль.
В случае острого приступа подагры применяются противовоспалительные анальгетики. Они помогают максимально облегчить симптомы заболевания.
Эффективными считаются следующие медикаменты:
- Нестероидные противовоспалительные препараты (НПВП) – препараты первого выбора. Важнейшими активными ингредиентами являются Индометацин и Диклофенак. Симптомы обычно исчезают в течение нескольких часов.
- Кортизон: если НПВП не действуют, используются глюкокортикоиды (кортизол). При небольшом воспалении суставов препарат вводится в виде таблеток. Если болезнь поражает большие суставы (например, колени), Кортизон также можно вводить непосредственно в пораженный участок (внутрисуставные инъекции).
- Колхицин: крайне редко используется в современной терапии подагры из-за многочисленных побочных эффектов.
Колхицин
При долгосрочном лечении применяются одну из двух групп препаратов: либо лекарства, которые уменьшают образование уратов, либо препараты, которые ускоряют их выведение.
Другие варианты лечения:
- физиотерапия: симптомы могут быть уменьшены физическими средствами (массаж, криотерапия, лечебная физкультура);
- защита сустава: пораженный сустав должен храниться высоко и защищен.
- регулярная гидратация;
- воздержание от алкоголя, поскольку он уменьшение выделение уратов;
- коррекция избыточной массы тела;
- витамин C: ежедневное потребление витамина C (рекомендация 100 мг) может увеличить экскрецию уратов.
Сбалансированная диета особенно важна для подагриков.
Правила составления диеты при подагре
Многое спрашивают: что можно при подагре есть? Сбалансированная диета с низким содержанием пуринов является основным методом лечения подагры и во многих случаях достаточна для предотвращения дальнейших приступов.
Гиперурикемия не всегда приводит к подагрическому приступу. С увеличением концентрации уратов вероятность приступа увеличивается. Значение 6,8 мг/дл является пределом, после которого могут осаждаться кристаллов уратов в суставах и тканях. При накоплении критической массы кристаллов возникают серьезные симптомы.
Важно! Нельзя строго ограничивать прием пищи. Важно принимать еду в равных интервалах. Пища должна удовлетворять ежедневные потребности в белках, углеводах, жирах, витаминах и микроэлементах. Также нужно принимать жидкость, поскольку она помогает снизить вероятность обострения патологии.
В здоровом организме существуют баланс между выведением и образованием уратов. У подагрика этот баланс нарушается по различным причинам. Пациенты с избыточным весом, метаболическим заболеванием, диабетом и гипертонией страдают от подагры чаще, чем другие. Возникновению гиперурикемии благоприятствует ожирение, алкоголизм и богатая пуринами диета.
Диета при обострении подагры на ногах – меню на неделю:
- богатые пуринами мясные продукты: красное мясо (говядина, свинина и баранина, а также субпродукты) могут вызывать гиперурикемию. Поэтому следует избегать красного мяса. Рекомендуется принимать больше овощей;
- морепродукты. Особенно моллюски могут увеличить концентрацию уратов в кровеносном русле. Пациенту рекомендуется есть рыбу 1-2 раза в неделю;
- алкоголь. Необходимо избегать употребления этанола. Особенно пиво и водка повышают риск возникновения гиперурикемии;
- безалкогольные напитки и фруктовые соки: рекомендуется в достаточном количестве пить воду, травяные чаи или сильно разбавленные фруктовые соки. Подслащенные газированные напитки и с большим количеством фруктозы могут увеличить вероятность появления гиперурикемии. Это также относится к фруктам с высоким содержанием фруктозы;
- молочные продукты. Следует регулярно принимать обезжиренные продукты, поскольку слишком жирные могут усугубить состояние пациента;
- витамин С. Для подагрических пациентов особенно важно наличие достаточного количества витамина С;
- Кофе. Регулярный прием кофеина ни увеличивает, ни уменьшает риск развития подагрических атак.
Аскорбиновая кислота
Здоровая диета подагриков состоит преимущественно из овощей и богатых клетчаткой продуктов. Рекомендуется не принимать более 100 г мяса, мясных продуктов, колбас или рыб в день.
Особенно богатые пурином продукты:
- гусиные лапки;
- кожа рыбы и птицы;
- сало;
- копченая рыба и мясные продукты;
- ракообразные и моллюски;
- пивные дрожжи;
- колбаса;
- мясные и костные супы;
Продукты, которые могут повысить вероятность подагры:
- алкоголь;
- овощи и фрукты (кроме бобовых, таких как горох, фасоль и чечевица, капуста, шпинат, спаржа, соя, артишоки, брокколи, кукуруза, лук-порей, красная капуста и ревень);
- жирное молоко.
Следует исключить вышеперечисленные продукты из рациона.
Полезные и запрещенные продукты
Продукты, богатые белками рекомендуется принимать всем подагрикам. Однако зародыши ржи и пшеницы не рекомендуется употреблять. Продукты пшеничной муки следует избегать, если пациент страдает от ожирения. Рекомендуется принимать хлеб из цельного зерна. Зернами рекомендуется заменять рис и макароны, поскольку эти продукты поднимают риск развития метаболического синдрома.
Орехи также рекомендуются при подагре, так как они могут оказывать положительное влияние на риск сердечно-сосудистых заболеваний. Особенно подходят миндаль, фундук и грецкие орехи.
Однако следует избегать использования дрожжей, если это возможно, поскольку они содержат очень много пуринов.
Какие напитки разрешены при подагре
Почки, как уже упоминалось, играют особую роль в подагре. Регулярная детоксикация почек может оказать положительное влияние на ход и развитие подагры. Пациентам необходимо регулярно употреблять от 1.5-2 литров воды в сутки в зависимости от физической активности. Рекомендуется отдавать предпочтение разбавленным сокам или чаю из трав.
Употребление алкоголя оказывает отрицательное действие на почки, поскольку в долгосрочной перспективе этанол способен приводить к подагрическим расстройствам. Важно не злоупотреблять спиртным. Согласно исследованию 2014 года, спиртные напитки только в высоких дозах увеличивают риск развития подагры.
Таблица продуктов
В отличие от рекомендаций ВОЗ 1980 года, кофе не противопоказан, а даже рекомендуется в умеренных количествах. Следует проявлять осторожность с фруктовыми соками или сахарными напитками.
Совет! Диетическое меню (рацион питания) и список рекомендованной пищи поможет составить диетолог.
Необходимо принимать еду, которую посоветует доктор. Народными методами категорически не рекомендовано лечиться, особенно при рецидиве. Питаться нужно строго по рекомендациям врача.
При ухудшении состояния или повышенном воспалении на пальцах конечностей нужно посетить специалиста. Делать упражнения при обостренном заболевании не рекомендовано.
Если обостряется патология и возникают новые симптомы, требуется вызвать скорую помощь.
Источник: https://LechiSustavv.ru/profilaktika/9643-pitaniya-v-period-obostreniya-pri-podagre.html
Подагра и соблюдение диеты
Подагра – болезнь, прогрессирующая при скоплении большого количества солей, выделяемых вследствие выработки организмом мочевых кислот. При поражении больших пальцев ног большую роль в лечении играет верное питание при подагре.
Если рацион после развития болезни не изменился, вы рискуете подвергнуть опасности важные органы – печень, почки. Важно прислушаться к мнениям врачей, нормализовать обмен веществ, улучшив качество питания. Питание при подагре в периоды обострения смягчит приступ, поможет побороть болезнь.
Что провоцирует приступы подагры
Обострения приступа болевого синдрома на нижних конечностях, поражённых подагрой, способны вызвать разные факторы – нарушение в питании (голод, перенасыщение), недостаток витаминов, микроэлементов, обезвоживание вследствие чрезмерной жары, стресс, непосильные физические нагрузки, вирусная инфекция, употребление препаратов – анальгетики, нестероидные средства, диуретики.
При возникновении приступа необходимо лечение, последующий контроль за тем, чтобы он не повторился. Подагра – болезнь хронического характера, при правильном, грамотном лечении можно добиться результатов. В дальнейшем перестанете испытывать острую боль, сможете навсегда прекратить развитие.
Основные факторы риска возникновения подагры:
- Артериальная гипертония;
- Гиперлипидемия;
- Хронический алкоголизм с постоянной интоксикацией организма;
- Ожирение.
Приступы провоцируют:
- Чрезмерное поступление пурина в организм, происходит вследствие употребления большого количества рыбы, молока, шоколада, кофе;
- Если у человека произведена противоопухолевая терапия, что привело к расширению содержания катаболизма пуриновых нуклеотидов;
- Почечная недостаточность, провоцирующая не полный вывод из организма мочевых кислот;
- Повышение синтезирования мочевых кислот, одновременное снижение вывода.
С заболевшими подагрой происходит следующее:
- В организме накапливаются соединения мочекислого характера;
- Откладываются в тканях, суставных соединениях, внутренних органах;
- Развиваются приступы острого характера в поражённых местах, спровоцированные воспалительным процессом, вырастанием подагрических «шишек».
Бороться с признаками можно, нужно. Желания недостаточно, необходима настойчивость, большая терпеливость, чтобы поменять установившийся жизненный образ, внести в него специальное питание при подагре ног. Оно станет профилактической, лечебной мерой, улучшит состояние кожных покровов, позволит поддерживать внешность на высоте.
Диагностика подагры
Диагностировать подагрический артрит можно, основываясь на диагностике эпидемиологических критериев.
- Химические, микроскопические выявления кристаллических образований мочевых кислот в теле, отложения в ткани уратов.
- Наличие критериев:
- Два случая болевых припухлостей на суставах ног, ремиссия через 1-2 недели;
- Подагрическая атака, сопровождающаяся поражениями больших пальцев на ногах;
- Быстрая реакция на колхицин, когда объективные признаки воспалительного процесса уменьшаются в течение двух суток с начала применения терапевтических мероприятий.
При подагре на ногах не обязательно проводить исследование на рентген аппарате, но иногда при его помощи можно вовремя заметить отложение кристаллических образований, повреждения костных тканей при повторном воспалении. Если подагра имеет хронический характер, с помощью рентгена проводят мониторинг влияния на суставы.
Питание при подагре
Часто допускают ошибки в питании при подагре. Главное следовать верному рациону, соблюдать чёткий режим в приёме пищи, состоящий из четырёхразового питания ежедневно. Болезнь не приемлет голодания, переедания – провоцирует приступ, обострение.
Правильное питание при подагре поможет сбросить лишние килограммы, но резко худеть запрещено. При заболевании стоит пить много жидкости. Количество составляет не меньше 1,5-2 литров, когда «шишки» воспаляются, случается обострение – не менее 3 литров. Пить воду, компоты, морсы. Разрешён не крепкий чай. Делая это, вы заставите почки вывести с излишком жидкости, вредящие организму вещества.
Между приёмами пищи полезно употреблять отвар плодов шиповника.
Пища, разрешённая при подагре
Питание человека состоит из списка, в котором много запрещённых продуктов питания. Когда человек болен подагрой, главное помнить, какую пищу категорически не рекомендуется употреблять.
Соблюдая рацион питания, употребляя разрешённые врачом продукты, пациент смягчит симптоматику, избавится от болезни. Если приступ острый, терпеть боль невыносимо, стоит прибегнуть к помощи лекарственных препаратов – «Фулфлекс».
Начавшийся период успокоения – толчок к началу лечения с включением диеты.
Что есть, когда боль утихла, приступы подагры не беспокоят:
- Употреблять овощи, кроме имеющих остроту (хрен, щавель, капуста, редька);
- Фрукты;
- Полезны яйца в небольшом количестве (одно за сутки);
- Нежирная творожная масса, кефир;
- Каша гречка, зерновые;
- Подсолнечное, сливочное, растительное масло;
- На сладкое можно мёд пчёл.
Чтобы разнообразить, очистить организм, практикуют проведение разгрузочных дней. В основу включаются продукты, не запрещённые при подагре – яблоки, рисовая крупа.
Этапы приготовления здоровой, полезной пищи. На день необходимо в 750 мл молока сварить 75 г риса. Еду употребляют в три приёма. Стоит сварить из 250 г фруктов компот без сахара.
Питание при обострении подагры вегетарианское. К нему относятся супы на овощных бульонах, продукты молочные, кисломолочные, отвары полезных трав, компоты. В качестве мясной продукции рекомендуется диетическое мясо кролика, индейки, курицы. Желательно употребление яиц, морепродуктов (креветки, осьминоги, кальмары, мидии).
Если не любите каши, придётся изменить вкусовые пристрастия. Гречневая, овсяная, рисовая крупы при болезни незаменимы. Лучше готовить на разведённом молоке, простой воде. Полезен при подагре творог, сыры нежирных сортов. Стоит употреблять макаронные изделия (спагетти, вермишель, рожки, ракушки).
Овощи приветствуются при подагре – морковь, баклажаны, картофель, огурцы, кабачки. Полезна зелень. Петрушка, зелёный лук дозволены в маленьких количествах.
Десерт стоит разнообразить конфетами, не шоколадными. Это могут быть мармеладки, зефир, домашнее варенье. Организму необходимо правильное питание при приступе подагры, насытьте организм витаминами. Ешьте больше фруктов:
- Груши;
- Абрикосы;
- Арбузы;
- Сливы;
- Апельсины.
Можно орехи, разновидности семечек.
При диете для борьбы с подагрой не перенасыщайте организм. Стоит найти золотую середину, проконсультироваться у доктора, сколько, какой пищи можно кушать за день. Если любите рыбные блюда, поинтересуйтесь, какую рыбу можно есть.
Что категорически запрещено употреблять при «шишках» на ногах
Первым главным запретом при подагре является употребление мяса. Пациент должен отказаться от бульонов, приготовленных на рыбе, мясе, грибах. Запрещены печёнка, почки, лёгкие, копчёности, мясо молодой живности.
Стоит исключить из рациона солёную, жареную рыбу, консервы из рыбы, икру. Если случился внезапный приступ, запрещённый продукт питания – рыба.
При заболевании ног неприемлемо употребление растительных продуктов, как горох, пряности. Стоит исключить алкогольные напитки, даже слабоалкогольные – пиво, коктейли. Не пить крепкий кофе, чай, какао.
Сладкоежкам будет трудно – некоторые сладости придётся исключить. Стоит убрать из рациона шоколад, инжир, торты с кремами.
Из фруктов нельзя виноград, малину.
Запрещены сыры острых сортов, солёные продукты. От чрезмерного употребления соли стоит отказаться.
Врачи рекомендуют убрать из меню животные белки, жиры, продукты с легко усваиваемыми углеводами.
Важно упорядочить приёмы пищи. Их должно быть больше, порции небольшие. Выстраивать питание при подагре, продумывая меню на 5 – 6 раз за день. Не забывать о разгрузочных днях. В такие дни употреблять фрукты, овощи. Необходима диета:
- Ограничение белка. На 1 кг массы тела в сутки получать не более 0,9 граммов. Растительный белок не должен превышать 30% от общего количества в сутки. Ограничение касается и жиров. Больные подагрой должны исключить, уменьшить потребление растительных, животных жиров до 1 г на 1 кг веса. Ограничение предполагает доведение энергетической ценности диеты, благодаря увеличению количества углеводов, до физиологического уровня.
- Продукты, содержащие щавелевую кислоту, пурины, исключаются из рациона больного подагрической болезнью. Рыбу, мясо проваривать, бульон, в который ушли негативные элементы, не употреблять в пищу.
- Успех выведения мочевых кислот в том, что стоит выпивать много жидкости. Это может быть сок из фруктов – вишня, цитрусовые, овощей – свёклы, сельдерея. Можно употреблять слабощелочную минеральную воду, кефир. Соль в пищу класть в меньшем количестве, чем вы делали это до заболевания.
- Исключить алкогольные напитки. Объясняется присутствием этанола, затормаживающего работу почек, направленную на выведение мочевых кислот. Один приём пищи, состоящий из алкоголя, жирной мясной, рыбной еды, спровоцирует приступ.
- Полезны разгрузочные дни при подагре, включающие рис на молоке, соки, фрукты. Голодать нельзя.
- Сочетание подагры и ожирения подразумевает жёсткую диету, сбрасываемый вес не должен превышать 1,5 кг за неделю.
- Запрещено добавлять в пищу пряные травы – лавровый лист, куркума, имбирь, цикорий.
Жирная пища – рыбий жир, жир животный, вредна даже в малых количествах.
Питание, рекомендуемое при болезнях суставов ног
Можно ли при подагре путём правильного питания осуществить цели:
- Снизить образование в теле мочевых кислот.
- Разработать рацион питания, чтобы не испытывать дефицит белка, жиров, углеводов, витаминов, микроэлементов, минералов.
Ответ – конечно, поскольку диета – первый шаг к выздоровлению. Она включает яйца, диетическое мясо. Можно не только животную пищу. Приветствуется принятие:
- Супов;
- Семечек;
- Сыра;
- Чёрного, белого хлеба;
- Чеснока;
- Компотов;
- Грецких орехов;
- Каш, макарон;
- Лимонов.
Эти продукты можно кушать без опаски, что случится приступ.
А что касается таких продуктов, как:
- Репа;
- Консервы, острые маринады, соусы;
- Яблочный уксус, простой уксус;
- Субпродукты;
- Редька;
- Колбаса;
- Брокколи.
- О них придётся забыть!
- Овощи, которые можно есть, не боясь обострений, приступов – помидоры, топинамбур, сельдерей, салаты, тыква, кукуруза.
- Предпочтительные фрукты для больных подагрой – хурма, клюква, калина, брусника, гранат, бананы, клубника, фейхоа.
Доктор не поможет, если у вас не будет стремления к выздоровлению. Вы должны строго следовать указаниям, выполнять предписания диеты.
Чтобы получить результат в борьбе с подагрой, врачи прописывают пациентам диету №6. Назначается при подагре, заболеваниях, связанных с избытком вредных веществ в организме. Диета нормализует пуриновый обмен, уменьшает в организме отложения солевых элементов. Приходит в норму кишечник, его работа снова налажена.
Принципы диеты№6:
- Резкий отказ от продуктов, богатых на щавелевую кислоту, соль, пурины;
- Ограничивается употребление белков, жиров;
- Увеличивается количество фруктов, овощей, молочной продукции;
- Повышается количество употребляемой ежедневно жидкости.
К особенностям кулинарии относится проваривание перед употреблением рыбы, мяса. Остальное просто – дробный приём пищи, правильные продукты в меню, и от заболевания не останется следа.
Если не уверены, что сможете сформировать правильный, здоровый рацион, обратитесь к специалисту-диетологу. Ознакомившись с проблемами, он поможет составить меню на неделю.
Источник: https://OtNogi.ru/bolezn/podagra/pitanie-pri-podagre.html
Как питаться при подагре в периоды обострения?
Питание и здоровье
Заболевание, при котором в хрящах суставов откладываются кристаллизованные соли мочевой кислоты, называют подагрическим артритом, или подагрой. Она возникает при нарушении обмена веществ у людей после 40-50 лет.
Неумеренность в еде, злоупотребление спиртным, ожирение, малоподвижный образ жизни – главные причины патологии.
Она сопровождается мучительными болями и до конца не вылечивается, но правильное питание при подагре в период обострения помогает уменьшить интенсивность приступов.
Какой должна быть диета при подагре?
Болезнь в 70% случаев поражает плюснефаланговые суставы больших пальцев ступней и лечится комплексно, а диета (наравне с применением медикаментов) – обязательная часть терапевтического комплекса. Назначают лекарства и составляют рацион специалисты. Они учитывают наличие сопутствующих хронических патологий и вес больного.
Тучные люди тяжелее переносят нарушение. Питание при подагре ног у людей с лишним весом требует обязательного снижения суточного содержания калорий в пище. Чем меньше вес, тем меньше нагрузка на больные ноги.
Но худеть следует постепенно, соблюдая режим, при котором регулярность приемов пищи составляет 4-5 раз в день. Интервалы между ними должны быть одинаковыми.
Нельзя голодать или переедать, чтобы не вызвать нарастания симптомов.
Питание при обострениях приближают к вегетарианскому и назначают специально разработанную противоподагрическую диету №6.
Она предусматривает нормальное содержание углеводов (400-500 г) и жиров (до 100 г) при пониженном содержании белков (не более 80 г) и соли.
Диетологи советуют отказаться от соли или свести к минимуму ее содержание в рационе: оно не должно превышать 9 г в сутки. Суточный рацион – в пределах 3 кг при суммарной калорийности 2300—2500 ккал.
Лечение заболевания направлено на то, чтобы снизить содержание в крови свободной мочевой кислоты. Поэтому при обострении больной должен выпивать в день не меньше 2,5-3 л жидкости. Пить нужно в интервалах между едой.
Что можно есть?
При обострении подагры разрешены:
- каши на воде или на разбавленном в пропорции 1:1 молоке;
- овощные супы (за исключением тех, которые содержат фасоль, горох, бобы, щавель, сельдерей), запеченные и приготовленные на пару овощи;
- макаронные изделия;
- кисломолочные изделия, такие как творог или кефир с пониженным содержанием жира;
- огурцы, кабачки, белокочанную капусту, картофель, морковь, помидоры, свеклу, лук;
- арбузы, зеленые яблоки, цитрусовые, бруснику, клюкву;
- овощные салаты с добавлением укропа, зеленого лука, заправленные оливковым или льняным маслом;
- не чаще 2 раз в неделю отварное яйцо или омлет на пару;
- хлеб (серый и белый);
- орехи и семечки;
- пастила, зефир, мармелад, мед, фруктовое желе, варенье;
- зеленый и слабый черный чай, травяные чаи, отвар ромашки, шиповника, морсы, фреши, соки, компоты, не содержащие изюм и инжир.
Что нельзя есть?
В период обострения строго запрещены:
- мясо, курица, мясные супы и бульоны;
- колбасы, копчености и консервы;
- рыба, рыбная икра, любые морепродукты;
- соленья, маринады;
- бобовые (фасоль, бобы, горох, чечевица, соя);
- сыры;
- молоко и молочные изделия с высоким процентным содержанием жира;
- кондитерские изделия (торты, пирожные, шоколад);
- грибы, грибные супы и соусы;
- острые приправы, специи (перец, горчица, васаби, хрен), соль;
- крепко заваренный чай, кофе, какао;
- виноград и изюм, инжир, малина;
- ревень, шпинат, щавель, сельдерей, редис, цветная капуста;
- газированная вода и лимонады;
- алкогольные напитки любого вида, пиво.
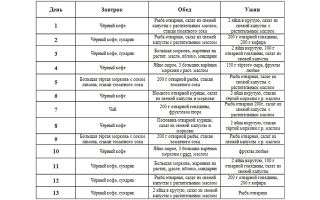
Примерное меню на неделю
При подагре меню на неделю предусматривает питание с ограничением по калорийности. Предпочтение отдается молочным и овощным продуктам.
Понедельник:
- Завтрак. Свежие огурцы, овсянка на воде, отвар шиповника.
- Второй завтрак. Обезжиренный творог и ягодный кисель.
- Обед. Суп из картофеля, моркови и зелени петрушки; запеченные кабачки, фаршированные рисом; фруктовое желе.
- Полдник. Картофельное пюре с растительным маслом, томатный сок.
- Ужин. Омлет на пару, йогурт, травяной чай.
Вторник:
- Завтрак. Натертая сырая морковь со сметаной, рисовая каша, некрепкий чай с лимоном.
- Второй завтрак. Творожная запеканка и яблоко.
- Обед. Вегетарианские щи; отварной картофель, салат из свежих помидоров и огурцов; клубничный мусс.
- Полдник. Клюквенный морс, зефир.
- Ужин. Ленивые вареники, кефир.
Среда:
- Завтрак. Капустный салат, гречка, отварное яйцо, подсушенный хлеб, слабый чай.
- Второй завтрак. Морковные котлеты со сметанным соусом.
- Обед. Вегетарианский свекольный борщ; блинчики с творогом; компот из сухофруктов.
- Полдник. Йогурт, авокадо.
- Ужин. Макароны с овощной икрой, кисель.
Четверг:
- Завтрак. Салат из огурцов и зелени, пшенная каша, компот.
- Второй завтрак. Апельсин или мандарины.
- Обед. Суп овощной с перловой крупой; картофельные котлеты, салат из помидоров и зелени (петрушка, листья салата); молочный кисель.
- Полдник. Запеченное яблоко, фаршированное творогом, с медом.
- Ужин. Манный пудинг, отвар шиповника.
Пятница:
- Завтрак. Капустно-яблочный салат, овсянка, подсушенный белый хлеб с вареньем, чай.
- Второй завтрак. Кефир с пряниками.
- Обед. Молочный суп с лапшой; овощное рагу из кабачков и тыквы, отварной рис; кисель.
- Полдник. Арбуз.
- Ужин. Запеченный молодой картофель, огурец, йогурт.
Суббота:
- Завтрак. Салат из овощей и фруктов (капуста, морковь, яблоко, груша), манная каша с ложкой варенья, ванильные сухарики, отвар шиповника.
- Второй завтрак. Клубничный кисель с молоком.
- Обед. Свекольник со сметаной, запеканка из вермишели, салат из помидоров, яблочный мусс.
- Полдник. Чай с пастилой.
- Ужин. Запеченная тыква, кефир.
Воскресенье:
- Завтрак. Салат из помидоров, творог с орехами или семечками, чай.
- Второй завтрак. Фрукты (персики, абрикосы, яблоки)
- Обед. Суп овощной протертый со сметаной и зеленью; запеканка из картофеля, кабачков, баклажанов, помидоров и лука; кисель.
- Полдник. Молочное суфле с вареньем.
- Ужин. Сдобная булочка или ватрушка с повидлом, травяной чай.
Роль диеты в лечении
Диета – главная часть терапии при подагре. Болезнь связана с нарушением обмена веществ, возникшего в результате неправильного питания. Организм не справляется с избыточным содержанием мочевой кислоты, откладывающейся в виде солей.
Чтобы нормализовать биохимический состав крови и снять симптомы, назначают диету, в составе которой ощелачивающие продукты. Они регулируют кислотно-щелочной баланс организма, предупреждая накопление солей мочевой кислоты. Для этого в рацион при подагре включают овощи и фрукты. Диета также предусматривает употребление продуктов, богатых протеинами, таких как молоко и кисломолочные продукты.
Больным подагрой воспрещена еда растительного и животного происхождения с повышенным содержанием пуринов – азотсодержащих соединений, которые в процессе метаболизма образуют соли мочевой кислоты.
Например, в мясных субпродуктах (печени, почках), мясе молодых птиц и животных, в моллюсках, рыбе (особенно в мелкой), в бобах и фасоли, в грибах концентрация пуринов особенно высока, поэтому в острые периоды их полностью исключают.
То же касается колбас, консервов и копченостей.
При соблюдении диеты приступы подагры купируются, а если соблюдать правильный режим питания постоянно, то периоды обострения перестают повторяться.
Источник: https://eshpravilno.ru/pitanie-pri-podagre.html
Рацион во время обострения подагры: список продуктов, меню
Суть подагры — нарушенный обмен пуриновых соединений в организме, зачастую связанный с неправильным питанием. Чаще эта патология регистрируется у мужчин, но нередко болеют и женщины.
Грамотно составленный рацион остановит прогрессирование патологии или предотвратит ее возникновение. Важную роль играет диета при подагре в период обострения.
С ее помощью можно облегчить состояние человека во время подагрической атаки, которая иногда начинается внезапно.
Особенности питания при подагре
Специалисты медицины разработали диетические правила, соблюдение которых поможет справиться с болезнью, поражающей суставы конечностей.
Выполняя постулаты лечебного питания, люди чувствуют себя значительно лучше, острые приступы заболевания происходят реже, протекают легче.
Немаловажное значение имеет улучшение психо-эмоционального состояния наблюдаемое на фоне сбалансированного рациона, обогащенного витаминами и минералами.
Питание при подагре имеет следующие характеристики, общие для всех категорий пациентов:
- питьевой режим, предусматривающий потребление не менее 2—3 литров воды в сутки;
- плавное снижение веса путем контроля калорийности еды;
- исключение из рациона продуктов, содержащих пурины;
- употребление молочных продуктов, имеющих щелочную реакцию;
- исключение жирных, жареных и соленых блюд, газированных и алкогольных напитков.
Регулярное употребление вишни, абрикосов, брусники, яблок является хорошей профилактикой скопления солей мочевой кислоты в суставах.
Таблица продуктов
Составить примерное меню с учетом личных предпочтений можно, пользуясь следующей таблицей продуктов.
| Наименование продуктов | Запрещено употреблять | Разрешено | Употребление ограничено |
| Мясо | Красные сорта, печень, почки, сало | Птица, кролик | |
| Рыба | Речная и жирная морская | Кальмар, крабы, нежирная морская | Отварные семга, форель |
| Овощи, зелень | Грибы, бобовые | Капуста белокочанная, огурцы, картофель, кабачки, укроп, лук | Зелень, цветная капуста, помидоры |
| Молоко и его производные | Соленые и острые сорта сыра | Натуральный йогурт, нежирный кефир, сметана, твердые сыры | Сливочное масло, молоко (только в качестве добавок в овощной суп, зеленый чай) |
| Орехи | Арахис | Фундук, грецкие орехи, миндаль | |
| Сухофрукты | Курага, финики | Изюм | |
| Кондитерские изделия и выпечка | Шоколад, торты с кремом, изделия из дрожжевого и сдобного теста | Мед, джем, ржаной хлеб, булочки с отрубями | |
| Яйца | Омлет, вареные яйца | ||
| Консервы, специи и колбасы | Все, особенно блюда, сдобренные жгучим перцем | ||
| Фрукты | Малина, виноград, инжир | Арбуз, груши, яблоки, цитрусовые | Сливы |
| Макароны | Из любых сортов пшеницы | ||
| Растительные масла | Оливковое, льняное, нерафинированное подсолнечное | ||
| Напитки | Алкоголь любой крепости, черный чай, кофе | Щелочная минеральная вода, отвар шиповника, овощные и фруктовые соки, морсы | Некрепкий зеленый чай с молоком, |
Калорийность рациона
- В суточном рационе содержание питательных веществ при подагре должно примерно соответствовать следующим показателям:
- Белки не более 80 грамм, жиры — 90, углеводы — 450.
- Важно, чтобы количество соли, поглощенной в составе различных блюд в течение суток, не превышало 10 грамм.
Среднее количество килокалорий, полученных в течение дня, — 2600.
Если у пациента есть артериальная гипертония, аритмия, проблемы с органами пищеварения или лишний вес, калорийность пищи, съеденной за день, не должна превышать 2000 ккал.
Основы диеты при подагре в период обострения
Главная цель лечебного питания на фоне подагрической атаки — снизить интенсивность воспаления и избавиться от болей в суставах ступней или кистей рук. Чтобы добиться наступления ремиссии максимально быстро, нужно кушать только те продукты, которые рекомендует наблюдающий специалист.
В первую очередь следует убрать из рациона мясо и рыбу. Питание должно быть дробным, небольшими порциями. Такая диета облегчает пищеварение и помогает выводить из организма соли мочевой кислоты.
Доктора запрещают продукты и напитки, способные вызвать ухудшение состояния пациента:
- черный чай, кофе, алкоголь любой крепости;
- кондитерские изделия, особенно с кремом;
- жареная, консервированная и копченая пища;
- цветная капуста;
- шоколад;
- грибы.
Мясные продукты в период обострения запрещены
Нужно четко знать список продуктов, употребление которых быстрее остановит приступ болезни:
- Чеснок — имеет в составе природный антибиотик, способствующий снятию воспаления и повышению иммунной защиты.
- Молоко — обладает щелочной реакцией, поэтому способствует нейтрализации отложений мочекислых солей. Но оптимально употреблять его в качестве основы других блюд — супов, каш, а не отдельно. жира в молоке должно быть минимальным.
- Макароны.
- Соя — богата белком, очень питательна. Диетологи подтверждают, что это бобовое растение можно есть при обострении подагры. Растительный белок снижает повышенную концентрацию солей в организме.
- Овощи: картофель, кабачки, капуста, огурцы.
- Зелень: укроп.
- Орехи и семечки подсолнуха.
- Сухофрукты (кроме изюма).
- Фрукты и ягоды: арбуз, все цитрусовые, яблоки (нельзя виноград, малину).
Примерное меню во время обострения болезни
Рацион при обострении подагры на ногах во многом определяется возрастом пациента, сопутствующими болезнями, степенью запущенности и активности процесса. Диетологи разработали примерное меню на неделю, изучение которого поможет человеку включить в рацион полезные и вкусные блюда.
Некоторые советы по составлению рациона
Утром до еды выпить на выбор: 100 мл щелочной минеральной воды, отвара ягод шиповника или напитка из цикория. Многие пациенты предпочитают выпить один стакан кефира, киселя или молока.
Через 40—60 минут съесть 100 грамм жидкой молочной каши, приготовленной из овсяной или гречневой крупы. Альтернативой могут быть сырники, печеная тыква, омлет, печеный кабачок, фруктовый салат. Запить одним стаканом подогретого молока, йогурта.
Спустя три часа, рекомендуют выпить 250 мл свежевыжатого яблочного сока, некоторые пациенты предпочитают просто съесть яблоко. Также можно выпить стакан молока, нежирного кефира, киселя на молочной основе.
В оптимальном варианте обед должен состоять из небольшой порции овощного или молочного супа. Полезны будут картофельные или капустные котлеты с небольшим куском отварной рыбы, кисель.
В полдник — стакан морковного сока, отвар шиповника, компот.
На ужин рекомендуется 70—100 грамм жидкой рисовой каши, сваренной на молоке. Как варианты вечерней трапезы, могут быть выбраны овощной салат, творог, запеканка из макарон с неострым сыром и овощами. Из жидкостей подойдет один стакан компота из свежих яблок, груш или сухофруктов.
Перед сном полезно выпить нежирную ряженку, кефир, несладкий зеленый чай с молоком или добавлением лимонного сока.
Разгрузочные дни
Во время рецидива болезни нужно делать разгрузочные дни не реже трех раз в неделю или через день. Цель: остановить оседание кристаллов уратов в области суставов, сдвинуть кислотно-щелочное соотношение внутренней среды в сторону щелочной реакции.
В это время пациент ест в основном фрукты и овощи. Разрешается пить: щелочную минеральную воду, обезжиренный кефир, соки и компоты.
Голод строго противопоказан! Это может привести к ухудшению состояния вследствие повышения уровня содержания мочевой кислоты в организме.
Часто диетологи советуют чередовать принимаемый небольшими порциями отварной рис и яблоки. Можно кушать свежие яблоки или пить несладкий компот из них. Хорошей заменой риса в этот период является нежирный творог. Выбор блюда зависит от индивидуальных предпочтений пациента.
Прекрасно подходит для разгрузочного дня арбуз, употребление которого ускоряет вымывание уратов и других солей из организма.
Диетический стол №6
Диета №6 применяется для пациентов, страдающих подагрой и мочекаменной болезнью. Лечебное питание способствует ощелачиванию внутренней среды организма, при этом калорийность продуктов и количество поваренной соли в блюдах строго регламентировано.
Диета содержит наиболее полный список разрешенных и запрещенных продуктов, рекомендована во время приступа подагрического артрита.
Особенностью питания при обострении является использование пищи в жидком виде и обильное питье (не менее 3 литров в сутки).
Рецепты вкусных блюд
Современная диетология при любых болезнях может предложить много рецептов блюд, употребление которых улучшат настроение и состояние пациентов. Они не только полезны, но и обладают хорошими вкусовыми качествами, что немаловажно для страдающего от суставных болей человека.
По диетическим нормам при подагре нужно употреблять в пищу различные овощи, среди которых всегда упоминаются тыква, картофель.
Тыквенный суп-пюре
Порезанную на кусочки тыкву (0,5 кг), рис (40—50 г) залить горячей водой в объеме одного литра. Всыпать щепотку соли. При отсутствии сахарного диабета можно добавить десертную ложку сахара.
Когда тыква станет мягкой, полить ее растопленным сливочным маслом (1 – 3 столовые ложки). Смесь растолочь или протереть через сито, добавить горячее молоко, чтобы добиться суповой консистенции. Довести до кипения, остудить до комфортной температуры.
Простой картофельный салат
Сварить две-три картофелины средней величины. Остудить, нарезать небольшими кубиками. Мелко нарезать или натереть на крупной терке яблоко. Добавить две столовых ложки консервированной кукурузы, одну чайную ложку оливкового масла. Готовое блюдо украсить зеленью укропа или петрушки.
Настой из ягод шиповника
Чисто вымыть 500 г плодов шиповника, залить 1,5 литрами кипятка Целебный настой готов через 12 часов. Принимать по трети стакана между едой в подогретом виде. Можно пить вместо чая. Это растение является часто применяемым народным средством, эффективным при атаке подагры.
Почему важно соблюдать диету при подагре
Диета должна соблюдаться пациентами, страдающими нарушениями пуринового обмена, постоянно, а не только в период обострения процесса.
Каждый человек, которому выставлен такой диагноз, должен четко знать, что можно кушать без вреда для здоровья и употребление каких блюд приведет к прогрессированию болезни, несмотря на активную лекарственную терапию. Ежедневный рацион зависит от спектра продуктов, разрешенных диетой №6. Конечно, учитываются и вкусовые привычки пациента, а также состояние его здоровья и сопутствующие заболевания.
Только с помощью медикаментов справиться с болезнью невозможно. Лекарственная терапия на фоне правильного питания и здорового образа жизни быстрее переведет заболевание в стадию ремиссии.
Кроме того, диета приволит к следующим положительным моментам:
- снижение веса;
- постепенное возрастание подвижности суставов;
- уменьшения отеков и боли;
- нормализация настроения и работоспособности;
- возвращение к активной жизни.
Заключение
Ремиссия при подагре достигается целой комбинацией терапевтических мероприятий. Соблюдение диеты во время обострения подагры особенно важно. Это помогает оборвать приступ, улучшить самочувствие и защитить суставы от дальнейшего разрушения.
Источник: https://artritu.net/dieta-pri-podagre-v-period-obostreniya