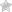Если не заняться лечением вовремя, то все осложняется. Органы не получают нужного количества кислорода. Это приводит к учащению сердечных сокращений для восполнения нехватки. Если не вмешаться, то пациент обречен. Через определенное время увеличивается сердце, потом появляется отек, из-за скачков давления внутри органа может выйти из строя клапан левого предсердия. Важно вовремя обратиться к терапевту, кардиологу или ревматологу.
Классификация аортальной недостаточности
Аортальная недостаточность разделяется на 3 степени. Они отличаются расхождением створок клапана. Он, на первый взгляд, выглядит просто. Это:
- Синусы Вальсальвы – они расположены за аортальными пазухами, сразу за створками, которые часто называют полулунными. Из этого места начинаются венечные артерии.
- Фиброзное кольцо – оно имеет высокую прочность и четко разделяет начало аорты и левое предсердие.
- Полулунные створки – их три, они продолжают эндокардиальный слой сердца.
Створки расположены по круговой линии. При закрытии клапана у здорового человека просвет между створками полностью отсутствует. От величины зазора при схождении зависит степень и тяжесть аортальной недостаточности клапана.
Первая степень
Первую степень характеризуют слабо выраженными симптомами. Расхождение створок всего не более 5-ти мм. По ощущениям от нормального состояния не отличается.
Недостаточность аортального клапана 1 степени проявляется слабыми симптомами. При регургитации объем крови составляет не более 15%. Компенсация происходит за счет усиленных толчков левого желудочка.
Вторая степень
Недостаточность аортального клапана, которая относится ко 2-й степени, имеет симптомы с более выраженным проявлением, при этом расхождение створок равно 5-10 мм. Если данный процесс происходит у ребенка, то признаки малозаметны.
Если при возникновении аортальной недостаточности объем крови, возвратившейся назад, равен 15-30%, то патология относится к заболеванию второй степени. Симптомы сильно не выражаются, однако может появиться одышка и частое сердцебиение.
Для компенсации порока задействуются мышцы и клапан левого предсердия. В большинстве случаев пациенты жалуются на одышку при небольших нагрузках, повышенную утомляемость, сильное биение сердца и боль.
При обследованиях с применением современной аппаратуры, обнаруживается усиление сердцебиения, верхушечный толчок немного смещается вниз, расширяются границы тупости сердца (влево на 10-20 мм). При использовании рентгенологического исследования видно увеличение левого предсердия вниз.
С помощью аускультации можно отчетливо выслушать шумы вдоль грудины с левой стороны – это признаки аортального диастолического шума. Также при второй степени недостаточности проявляется систолический шум. Что касается пульса, то он увеличен и ярко выражен.
Третья степень
Третья степень недостаточности, ее еще называют выраженной, имеет расхождение более 10 мм. Пациентам требуется серьезное лечение. Чаще назначают операцию с последующей лекарственной терапией.
Когда патология находится на 3-й степени, то аорта теряет более 50% крови. Для компенсации потери сердечный орган учащает ритм.
В основном больные часто жалуются на:
- одышку в состоянии покоя или при минимальных нагрузках;
- боль в сердечной области;
- повышенную утомляемость;
- постоянную слабость;
- тахикардию.
При исследованиях определяют сильное увеличение размеров границ тупости сердца вниз и влево. Смещение возникает и в правом направлении. Что касается верхушечного толчка, то он усиленный (разлитого характера).
У пациентов с третьей степенью недостаточности эпигастральная область пульсирует. Это свидетельствует о том, что патология вовлекла в процесс правые камеры сердца.
Во время исследований появляется сильно выраженный систолический, диастолический шум и шум Флинта. Их можно выслушать в области второго межреберья с правой стороны. Они имеют ярко выраженный характер.
Важно при первых, даже незначительных симптомах, обратиться за медицинской помощью к терапевтам и кардиологам.
Симптомы, признаки и причины
Первые симптомы недостаточности:
- появляется определенное ощущение пульсации шейных вен;
- сильные толчки в области сердца;
- повышенная частота сокращения сердечной мышцы (минимизация обратного тока крови);
- давящая и сжимающая боль в области грудной клетки (при сильном обратном кровотоке);
- возникновение головокружения, частая потеря сознания (возникает при некачественном снабжении кислородом головного мозга);
- появление общей слабости и снижение физической активности.
Во время хронического заболевания проявляются следующие признаки:
- болевые ощущения в сердечной области даже при спокойном состоянии, без нагрузок;
- во время нагрузок достаточно быстро появляется утомляемость;
- постоянный шум в ушах и ощущение сильной пульсации в венах;
- возникновение обмороков во время резкой смены положения тела;
- сильно болит голова в области передней части;
- видимая невооруженным глазом пульсация артерий.
Когда патология находится в декомпенсационной степени, нарушается обмен в легких (часто наблюдается появлением астмы).
Аортальная недостаточность сопровождается сильными головокружениями, обмороком, а также болями в полости грудной клетки или ее верхних отделах, частыми одышками и сердцебиением без ритма.
Причины возникновения болезни:
- врожденный порок клапана аорты.
- осложнения после ревматической лихорадки.
- эндокардит (наличие бактериального заражения внутренней части сердца).
- изменения с возрастом – это объясняется износом клапана аорты.
- увеличение размеров аорты – патологический процесс возникает при гипертензии в области аорты.
- затвердевание артерий (как осложнение атеросклероза).
- расслоение аорты, когда внутренние слои главной артерии отделяются от средних слоев.
- нарушение функциональности клапана аорты после его замены (протезирования).
- травмы аортального клапана;
- заболеваний аутоиммунного характера;
- последствий сифилиса;
- анкилозирующего спондилита;
- проявления болезней диффузного типа, связанных с соединительными тканями;
- осложнения после применения лучевой терапии.
Важно при первых проявлениях обратиться к врачам.
Особенности заболевания у детей
Много детей долгое время не замечают проблем и не жалуются на болезнь. В большинстве случаев они неплохо себя чувствуют, но это длится недолго. Многие способны еще заниматься спортивными тренировками. Но первое, что их мучает – одышка и повышенная частота ударов сердца. При этих симптомах важно немедленно обратиться к специалистам.
Сначала неприятные ощущения замечаются при умеренных нагрузках. В будущем недостаточность клапанов аорты возникает даже в спокойном состоянии. Беспокоит одышка, сильное пульсирование артерий, расположенных на шее. Лечение при этом должно быть качественным и своевременным.
Симптомы болезни могут проявляться в виде шумов в области самой большой артерии. Что касается физического развития, то у детей оно не изменяется при недостаточности, но наблюдается заметное побледнение кожного покрова лица.
При рассмотрении эхокардиограммы, недостаточность аортального клапана выражается в виде умеренного увеличения просвета в устье артерии. Также присутствуют шумы в области левой части груди, что свидетельствует о прогрессе расхождения между лепестками полулунных заслонок (более 10 мм). Сильные толчки объясняются усиленной работой левого желудочка и предсердия в режиме компенсации.
Методы диагностики
Чтобы правильно оценить изменения функциональности сердца и его систем, нужно пройти качественную диагностику:
- допплерографию;
- рентгенографию (эффективно определяет патологические изменения клапанов и тканей сердца);
- эхокардиографию;
- фонокардиографию (определяет шумы в сердце и аорте);
- ЭКГ.
- цвет лица (если оно бледное, то это означает недостаточное кровоснабжение мелких периферических сосудов);
- ритмичное расширение зрачков или их сужение;
- состояние языка. Пульсации, изменяют его форму (заметно при осмотре);
- покачивание головы (непроизвольное), которое происходит в ритм сердца (это обуславливается сильными толчками в сонных артериях);
- видимую пульсацию шейных сосудов;
- сердечные толчки и их силу при пальпации.
Пульс нестабилен, появляются спады и нарастания. С применением аускультации сердечного органа и его сосудов можно быстрее и точнее выявить шумы и другие признаки.
Лечение
В самом начале аортальная недостаточность может не требовать специального лечения (первая степень), применимы только методы профилактики. Позже назначается терапевтическое или кардиологическое лечение. Пациенты должны соблюдать рекомендации специалистов относительно способа организации жизнедеятельности.
- Важно ограничить физическую активность, отказаться от курения или употребления алкоголя и систематически исследоваться на УЗИ или ЭКГ.
- При медикаментозном лечении болезни врачи назначают:
- Использование бета-адреноблокаторов, таких, как: «Карведилол» или «Метопролол». Также, может быть приписан «Пропранолол» или «Целипролол». Рассматриваемые препараты назначается только при аритмии и высоким АД.
- Использование «Гидралазина» (немного реже назначается «Молсидомин») – данные препараты эффективно снижается давление, устраняя спазмы. Такие лекарства временно нормализуют обращение крови.
- «Фуросемид» – используется в качестве мочегонного средства (также на практике неплохо зарекомендовал себя «Бритомар» или «Торасемид»). Они способны снизить сердечную нагрузку и отек.
- «Фалипамил» или «Анипамил» – выступают в качестве антагонистов кальция. С их помощью предотвращается проникновение кальцинированных соединений в ткани. Препараты ослабляют биение сердца. Используются при аритмии и высоком артериальном давлении. Также применяется «Верапамил», имеет сходственное действие.
- Если заболевание находится в последней степени, то поможет исключительно хирургическое вмешательство.
- Случаи, когда больному нужна срочная консультация хирурга:
- когда самочувствие резко ухудшилось, а обратный выброс в сторону левого желудочка равен 25%;
- при нарушениях работы левого желудочка;
- при возврате 50% объема крови;
- резком увеличении размеров желудочка (больше, чем на 5-6 см).
На сегодняшний день существует два вида операций:
- Оперативное вмешательство, связанное с внедрением имплантата. Выполняется при обратном выбросе аортного клапана более 60% (стоит заметить, что сегодня биологические протезы почти не применяются).
- Операция в виде внутриаортальной баллонной контрпульсации. Делается при небольшом деформировании клапанных створок (при 30 % выбросе крови).
Аортальная недостаточность может и не возникнуть, если своевременно принять профилактические действия, направленные против ревматических, сифилисных и атеросклерозных патологий.
Именно хирургическая помощь помогает избавиться от рассматриваемых проблем. Своевременность и качество принятия мер способны намного увеличить шанс на возвращение человека к обычной жизни.
Недостаточность аортального клапана: виды болезни и схемы лечения
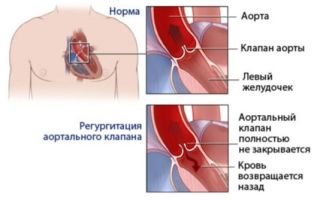
Аортальная недостаточность – это патология, при которой створки клапана аорты закрываются не полностью, в результате чего нарушается обратное поступление крови в левый желудочек сердца из аорты.
Это заболевание вызывает множество неприятных симптомов – боли в груди, головокружение, одышку, сбои сердечного ритма и другое.
Описание заболевания
Аортальный клапан – это заслонка в аорте, которая состоит из 3-х створок. Предназначен для разделения аорты и левого желудочка.
В нормальном состоянии, когда кровь поступает из этого желудочка в полость аорты, клапан плотно закрывается, создается давление, благодаря которому обеспечивается течение крови по тонким артериям во все органы тела, без возможности обратного излияния.
Если была повреждена структура данного клапана, он перекрывается лишь частично, что приводит к обратному забросу крови в левый желудочек. При этом органы перестают получать необходимое количество крови для нормального функционирования, а сердцу приходится сокращаться более интенсивно, чтобы компенсировать недостаток крови.
Согласно статистическим данным, эта недостаточность аортального клапана наблюдается примерно у 15% людей, имеющих какие-либо пороки сердца и часто сопровождает такие болезни, как стеноз и недостаточность митрального клапана. Как самостоятельное заболевание, эта патология встречается у 5% пациентов, имеющих пороки сердца. Чаще всего поражает лиц мужского пола, в результате воздействия внутренних или внешних факторов.
Источник: https://cardiologiya.com/veny/aortalnaya-nedostatochnost.html
Недостаточность аортального клапана: симптомы, диагностика, лечение
Недостаточностью аортального клапана называют порок сердца, при котором створки клапана не могут полноценно смыкаться и препятствовать обратному забросу крови из аорты в левый желудочек в момент расслабления стенок желудочков. В результате постоянной регургитации крови левый желудочек испытывает постоянную нагрузку, его стенки растягиваются и утолщаются, а органы и ткани организма страдают от недостаточного кровообращения.
В стадии компенсации недостаточность аортального клапана может не проявлять себя, но при исчерпывании резервов сердце испытывает все большую нагрузку, и состояние здоровья больного ухудшается, т. к.
изменения в структуре сердца становятся необратимыми и развивается тотальная сердечная недостаточность.
Такие тяжелые проявления этого клапанного порока могут грозить развитием тяжелых осложнений и наступлением летального исхода.
По данным статистики, аортальная недостаточность обнаруживается у каждого седьмого пациента с пороками сердца, и в 50-60% случаев сочетается с аортальным стенозом и/или с митральной недостаточностью или стенозом. В изолированном виде данный порок наблюдается у каждого двадцатого больного с пороками сердца. Аортальная недостаточность встречается преимущественно у мужчин и в большинстве случаев является приобретенной.
Виды
В зависимости от времени формирования порока аортальная недостаточность может быть:
- врожденной: развивается в результате наследственных причин или негативного влияния различных факторов на организм будущей матери;
- приобретенной: развивается вследствие воздействия на сердце различных заболеваний, травм и онкологических патологий, появляющихся у ребенка или взрослого после рождения.
Приобретенная недостаточность аортального клапана может быть:
- органической: развивается вследствие повреждения структуры клапана;
- функциональной: развивается вследствие расширения левого желудочка или аорты.
В зависимости от объема заброса крови в левый желудочек из аорты выделяют четыре степени данного порока сердца:
- I степень – не более 15%;
- II степень – около 15-30%;
- III степень – до 50%;
- IV степень – более 50%.
По скорости развития заболевания аортальная недостаточность может быть:
- хроническая: развивается в течение многих лет;
- острая: стадия декомпенсации наступает в течение нескольких дней (при расслоении аорты, тяжелом течении эндокардита или травмах грудной клетки).
Причины
Врожденная недостаточность аортального клапана выявляется редко. Она может вызываться:
- негативным воздействием на организм беременной инфекции, рентгеновского или радиационного излучения и пр.;
- врожденными дефектами структур сердца (развитием 1-2- или 4-х створчатого клапана аорты, аномалии межпредсердной перегородки);
- расширениями аорты, резвившимися вследствие синдрома Марфана;
- синдромом дисплазии соединительной ткани, которая приводит к утолщению и дегенерации клапанных створок.
Приобретенная органическая недостаточность аортального клапана может вызываться такими заболеваниями и патологиями:
Приобретенная функциональная аортальная недостаточность развивается вследствие таких патологий:
- артериальная гипертензия, провоцирующая увеличение размеров левого желудочка;
- инфаркт миокарда, приводящий к образованию аневризмы левого желудочка;
- аневризма аорты, развивающаяся на фоне резкой и значительной гипертензии, атеросклероза аорты или неполноценности аорты вследствие синдрома Марфана.
Симптомы
Постоянное ощущение пульсации в голове и головокружение нарушает нормальный ритм жизни пациентов.
Во время компенсации недостаточности аортального клапана (при I-II степени) в большинстве случаев у пациентов жалобы отсутствуют. После исчерпания компенсаторных механизмов (при III-IV степени) и сокращения сократительной способности испытывающего постоянную нагрузку левого желудочка у больного появляются следующие симптомы:
- ощущения пульсации в сосудах шеи и голове (особенно в положении лежа);
- кардиалгии (боли) давящего и сжимающего характера;
- общая слабость и снижение толерантности к физическим нагрузкам;
- повышенная потливость;
- сердцебиение;
- одышка;
- тахикардия;
- аритмии;
- шум в ушах;
- головокружения;
- нарушения зрения;
- обморочные состояния.
При осмотре кожных покровов отмечается бледность, а на поздних стадиях заболевания наблюдается акроцианоз. У пациентов с данным пороком наблюдается симптом Мюссе:
- покачивания головы в ритме пульса;
- аномальная пульсация общих сонных артерий на шее.
При пальпации (прощупывании) сердца в VI-VII межреберье определяется сильный куполообразный верхушечный толчок, а в области мечевидного отростка ощущается пульсация аорты.
При перкуссии (простукивании) сердца определяется характерная для аортальной недостаточности конфигурация сердца с ярко очерченной талией (сердце в форме «сапога» или «утки»). Впоследствии на более поздних стадиях заболевания у больного сердце значительно увеличивается в размерах и приобретает шаровидную форму («бычье сердце»).
При аускультации (выслушивании) сердца определяется:
- тихий I тон;
- ослабление II тона;
- протосистолический шум в области аорты;
- патологический III тон в области верхушки сердца.
При аускультации сосудов определяется:
- двойной шум Виноградова-Дюрозье;
- двойной тон Траубе.
У больного определяется повышенное систолическое, пониженное диастолическое и высокое пульсовое давление, высокий и учащенный пульс.
Осложнения
Длительно существующая аортальная недостаточность может осложняться инфекционным эндокардитом.
При длительной аортальной недостаточности и отсутствии адекватного лечения у больного могут развиваться следующие осложнения:
- левожелудочковая недостаточность;
- недостаточность митрального клапана;
- нарушения коронарного кровообращения (инфаркт миокарда, ИБС);
- вторичный инфекционный эндокардит;
- мерцательная аритмия;
- разрыв аорты.
Диагностика
Для выявления недостаточности аортального клапана в комплекс диагностических исследований включают:
- анализ анамнеза заболевания и жизни;
- фискальный осмотр больного;
- клинические анализы мочи и крови;
- биохимические исследования крови (на уровень общего холестерина, ЛПНЛ, триглицеридов, мочевой кислоты, креатинина и общего белка крови);
- иммунологический анализ крови (на содержание антител к собственным и чужеродным структурам, С-реактивный белок, сифилис);
- ЭКГ;
- фонокардиограмма;
- Эхо-КГ;
- рентгенография грудной клетки;
- коронарокардиография;
- спиральная КТ;
- МРТ.
При необходимости проведения хирургического лечения назначается катетеризация полостей сердца и восходящая аортография.
Лечение
Больным с бессимптомно протекающей аортальной недостаточностью рекомендуется проведение ежегодного осмотра у кардиолога с проведением Эхо-КГ. При планировании выполнения хирургических и стоматологических манипуляций таким пациентам рекомендуется профилактический курс приема антибиотиков для предупреждения развития инфекционного эндокардита. Больным с данным пороком сердца рекомендуется ограничение физической активности для профилактики возможного разрыва аорты.
При умеренной аортальной недостаточности пациентам назначается медикаментозная терапия, которая направлена на замедление повреждения структуры левого желудочка. Подбор лекарственных средств и их дозирование определяется для каждого больного индивидуально. В схему лечения могут включаться такие препараты:
- препараты для устранения основной причины аортальной недостаточности (например, антибиотики для лечения ревматизма);
- ингибиторы АПФ: Каптоприл, Лизиноприл, Эналаприл;
- антагонисты рецепторов ангиотензина: Валсартан, Лориста Н, Навитен, Лозартан;
- бета-блокаторы: Транзикор, Анаприлин, Атенолол;
- антагонисты кальция: Коринфар, Нифедипин;
- антагонисты кальция из группы Дилтиазема и Верампила;
- препараты для лечения осложнений аортальной недостаточности (сердечной недостаточности, аритмий и др.).
При выраженной аортальной недостаточности больным рекомендуется хирургическая коррекция данного порока сердца. Для проведения операции могут применяться малоинвазивные методики и традиционные способы в условиях обеспечения искусственного кровообращения. Для коррекции недостаточности аортального клапана могут применяться следующие виды вмешательств:
- Пластика аортального клапана (ремоделирование, ресуспензия, реимплантация).
- Транскатетерная имплантация аортального клапана.
- Протезирование аортального клапана биологическими или механическими протезами.
При значительном поражении структур сердца может рекомендоваться операция по трансплантации донорского сердца.
После проведения имплантации механического клапана больным необходимо постоянно принимать препараты из группы антикоагулянтов (Варфарин с Аспирином). При замене клапана на биологический протез прием антикоагулянтов проводится кратковременными курсами (1-3 месяца), а при выполнении пластики клапана прием антикоагулянтов не требуется.
Прогнозы
Прогноз при недостаточности аортального клапана зависит от причины развития порока, состояния миокарда и степени выраженности регургитации из аорты в левый желудочек:
- При умеренной аортальной недостаточности удовлетворительное состояние здоровья и трудоспособность больного сохраняется на протяжении несколько лет.
- При появлении симптомов ухудшения сократительной способности миокарда и выраженной недостаточности аортального клапана прогрессирование сердечной недостаточности происходит довольно быстро.
- При недостаточности аортального клапана, развившейся вследствие сифилиса или инфекционного эндокардита, часто наблюдается неблагоприятное течение данного заболевания.
- При аортальной недостаточности, резвившейся на фоне атеросклероза аорты или ревматизма, заболевание протекает более благоприятно.
Средняя выживаемость больных с выраженной аортальной недостаточностью без признаков декомпенсации составляет около 5-10 лет, а при декомпенсированной стадии и присутствии тотальной сердечной недостаточности прием медикаментозных препаратов становится малоэффективным и пациенты погибают в течение двух лет. Существенно улучшает прогноз аортальной недостаточности своевременно проведенная хирургическая операция по устранению дефекта аортального клапана.
Источник: https://doctor-cardiologist.ru/nedostatochnost-aortalnogo-klapana-simptomy-diagnostika-lechenie
Аортальная недостаточность: степени, лечение, прогноз
Недостаточность аортального клапана (АК или АОК), или как ее еще называют, аортальная недостаточность – это порок сердца, при котором стенки полулунных клапанов смыкаются не полностью, поэтому часть крови возвращается из устья аорты обратно в левый желудочек.
Изолированно аортальная недостаточность встречается довольно редко, в 4% случаев, а в сочетании с другими пороками – ее распространенность увеличивается до 10%. Чаще всего наблюдается комбинация со стенозом устья аорты (55-60%).
Причины развития
Этиология аортальной недостаточности довольно разнообразна. Выделяют приобретенные и наследственные причины.
Врожденные дефекты представлены:
- Нарушениями структуры заслонки, при которых клапан перестает быть двухстворчатым, а количество створок изменяется в большую или меньшую сторону. Обычно в диапазоне от одной до четырех.
- Синдромом Марфана, который вызывает дегенерацию всей соединительной ткани, в том числе и клапана аорты. Кроме сердца, патология затрагивает глаза и суставы, что характерно для триады Марфана.
- Угнетением синтеза белка, последствием чего является недостаток коллагена и эластина, что делает стенки клапана тонкими и легко растяжимыми.
Список приобретенных этиологических факторов включает:
- Инфекции, которые вызывают воспаление в створках клапана (сифилис, стрептококковая и стафилококковая инфекция). Они образуют своеобразные бородавки на стенках аортальной заслонки.
- Возможно распространение атеросклероза аорты на стенки клапана и дальнейшее прогрессирование бляшки.
- Тяжелые травмы, приводящие к разрыву створок. При этом возможен переход сразу в острую стадию.
- Повышенное АД и компенсаторная гипертрофия левого желудочка приводят к тому, что клапан становится слишком мал для выполнения своих функций. Это называется относительной недостаточностью. Потому что размеры клапана в норме, но в условиях увеличения желудочка недостаточны.
- Системные заболевания соединительной ткани. В результате аутоиммунных процессов ткань клапана воспринимается как чужеродная и разрушается собственными лейкоцитами. (системная красная волчанка, ревматоидный артрит).
- Лечащему врачу важно установить происхождение порока для назначения правильного лечения.
- Ревматическая этиология чаще всего подтверждается данными анамнеза, ревматическим поражением других органов, специфическим изменением крови.
- Инфекционная природа доказывается посевами крови и иммунологическими исследованиями.
Недостаточность сифилитического происхождения обнаруживается с помощью серологических проб или других проявлений сифилиса. Также присутствуют рентгенологические признаки расширения аорты.
Поражение аортальной заслонки может быть единственным проявлением синдрома Марфана, поэтому установление этой этиологии достаточно затруднено.
Изменение гемодинамики
Изменения гемодинамики являются основным звеном в патогенезе заболевания. Они во многом зависят от количества крови, которая возвращается из устья аорты обратно в левый желудочек. То есть левый желудочек наполняется из двух источников, из левого предсердия и из аорты. Это приводит к увеличению объема его камеры.
Количество крови, которое желудочек должен изгнать – повышается. Выполняя лишнюю работу, левый желудочек увеличивает свою массу – происходит гипертрофия миокарда.
В конце концов дилатация левого желудочка приводит к увеличению фиброзного кольца левого атриовентрикулярного клапана и наступает его относительная недостаточность. Это так называемая митрализация порока.
При декомпенсации процесса начинается застой в малом кругу кровообращения. Увеличивается давление в системе легочной артерии. Это приводит к гипертрофии правого желудочка и серьезным последствиям от одышки до отека легких.
Классификация по степеням
Всего выделяют пять степеней клапанной недостаточности:
- На первой стадии объем возврата незначительный и составляет менее 15 процентов от сердечного выброса. Выявить её возможно аускультативно по наличию диастолических шумов.
- Вторая стадия характеризуется увеличением регургитации до 30 процентов. Больной ограничивает физическую нагрузку, в связи с ухудшением состояния. При проведении электрокардиографии выявляются признаки перегрузки и гипертрофии левого желудочка.
- В третью стадию аортальный кровоток снижается в два раза и начинаются яркие клинические проявления.
- При четвертой стадии более половины крови не идет в системный кровоток. Начинается голодание внутренних органов. В патологический процесс включается также правый желудочек и малый круг кровообращения. Одышка возникает даже в состоянии покоя.
- В пятой терминальной стадии из-за невозможности обеспечения питательными веществами внутренних органов, запускается каскад необратимых реакций, которые приводят к смерти.
Симптомы
Симптоматика заболеваний развивается ступенчато.
Интенсивность ее проявления тоже разделяют на пять стадий:
- На 1 стадии симптомы не беспокоят пациента из-за полной компенсации деятельности сердца.
- Для 2 стадии характерно ощущение больным учащенного и усиленного сердцебиения, а также повышенного периферического пульса на артериях (пациент может ощущать, что виски пульсируют), головной боли и быстрой утомляемости.
- На 3 стадии вышеизложенные симптомы начинают проявляться в состоянии покоя. Присоединяются проявления стенокардии, затрудненное дыхание и кашель кровянистой мокротой.
- 4 стадия характеризуется отеками конечностей и всего тела, увеличением размеров живота и повышенным депонированием крови в депо.
- При наступлении 5 стадии наступают симптомы нарушения всех систем организма, что ведет к смерти.
При неэффективности терапии могут формироваться следующие осложнения:
- Инфаркт сердечной мышцы.
- Изменения структуры митрального клапана.
- Нарушения ритма.
Методы диагностики
При визуальном осмотре пациента выявляется бледность кожных покровов или акроцианоз. Становится заметен верхушечный толчок (пульсация передней стенки грудной клетки), который смещается влево и вниз.
Аускультативно определяется диастолический шум во втором межреберье справа от грудины. Помимо этого, аускультация дает данные об ослаблении тонов сердца.
Также наблюдается множество симптомов при обследовании периферических сосудов:
| Название | Выявляемые признаки |
| Симптом Мюссе | Покачивание головой в ритм с сердечными сокращениями |
| Симптом Ландольфи | Сужение зрачка во время систолы и расширение в диастолу |
| Капиллярный пульс Квинке | При надавливании на ноготь происходит изменение величины окрашенного поля |
| Симптом Мюллера | Одновременная пульсация мягкого неба и язычка |
Систолическое давление повышается, а диастолическое снижается до 50 мм. рт. ст и часто ниже. При измерении артериального давления часто регистрируется диастолическое АД равное нулю, правильнее сказать, что определить АД по способу Короткова невозможно.
Пульс также подвержен изменениям. Он становится частым, с высоким подъемом и быстрым спадом.
При обнаружении этих признаков, врач обязан направить больного на следующие анализы, для подтверждения дифференциального диагноза:
- проба крови на антитела – для определения возможных возбудителей.
- общий анализ крови и мочи – для выявления нарушений в работе внутренних органов.
- ЭКГ обнаруживает отклонение электрической оси влево, увеличение зубца R в левых грудных отведениях, а в дальнейшем депрессию сегмента ST и инверсию зубца T первом стандартном отведении.
- На рентгенограмме могут выявляться признаки увеличения тени сердца и аневризмы дуги аорты.
- Эхокардиография (УЗИ сердца) – уточняет изменения структуры клапана, наличие обратного тока крови, позволяет измерить объем выброса и многие другие показатели.
- Фонокардиография (ФКГ) – позволяет выявить самые тихие шумы сердца. Аускультация довольно субъективный метод и требуется уточнение его данных.
Лечение
Бессимптомная стадия аортальной недостаточности в лечении не нуждается. Советуют ограничить нагрузку и каждый год посещать кардиолога с целью контроля за процессом.
Консервативная терапия
Консервативное лечение включает в себя прием фармакологических препаратов различных групп:
| Фармакологическая группа | Принцип действия и цель применения | Примеры препаратов |
| Блокаторы кальциевых каналов | Кальций не проникает в клетку. Из-за чего снижается пред- и постнагрузка на сердце, расширяются коронарные сосуды, уменьшается потребность миокарда в кислороде | Нифедипин, фелодипин, амлодипин. |
| Диуретики | Уменьшают объем циркулирующей крови, путем угнетения канальцевой реабсорбции | Лазикс, индапамид |
| Ингибиторы АПФ | Ингибируют ангиотензинпревращающий белок, вследствие чего ангиотензин два не синтезируется и давление снижается | Каптоприл, Эналаприл |
| Периферические вазодилататоры | Являются донорами оксида азота, который в организме человека выполняет сосудорасширяющую функцию. Применяют для снижения нагрузок на сердце и расширения коронарных сосудов | Нитроглицерин, изосорбида динитрат, изосорбида мононитрат |
Медикаментозное лечение применяется для терапии второй стадии аортальной недостаточности, и, в качестве поддерживающей терапии, на более поздних этапах.
Хирургическое вмешательство
Протезирование аортального клапана показано на третьей и четвертой стадии развития порока. Суть оперативного вмешательства заключается в замене поврежденного клапана на механический или биологический протез, при этом он полностью выполняет функции замененного участка.
В течении всей жизни после операции пациент обязан принимать антикоагулянты.
Также следует придерживаться здорового образа жизни:
- Уменьшить нагрузку и придерживаться режима с балансом между работой и отдыхом.
- Увеличить время для прогулок на улице.
- Избегать стрессовых ситуаций.
- Своевременно и до конца лечить воспалительные процессы в организме.
- Изменить рацион питания. Нельзя много есть, а также следует снизить потребление кофе, жиров и углеводов.
- Отказаться от вредных привычек.
- Женщине с изменениями в кровообращении следует в период вынашивания ребенка быть под усиленным контролем врача. При минимальной угрозе жизни матери или плода следует прервать беременность.
Прогноз жизни
Прогноз жизни во многом зависит от стадии, на которой было выявлено заболевание. При выявлении на начальных стадиях, прогноз благоприятный.
Если патология была обнаружена в период умеренных клинических проявлений, то благодаря медикаментозному лечению в течение пяти лет наблюдается порядка 75% выживших.
При выявлении на последних этапах прогноз неблагоприятен. Больные без хирургической помощи погибают в среднем спустя три года. Операция же заметно увеличивает этот срок.
При обнаружении симптомов этого заболевания следует сразу же обратиться к кардиологу, затягивать время бесполезно и опасно для здоровья.
Дмитриева Юлия (Сыч) — В 2014 году с отличием окончила Саратовский государственный медицинский университет имени В. И. Разумовского. В настоящее время работает врачом-кардиологом 8 СГКБ в 1 к/о.
Источник: https://infoserdce.com/sosudi/aortalnaya-nedostatochnost/
Что такое аортальная недостаточность
При определенных поражениях клапана аорты возникает аортальная недостаточность, которая, в случае отсутствия лечения, может привести к серьезным осложнениям и даже летальному исходу. При оказании медицинской помощи в большинстве случаев дается благоприятный прогноз.
Аортальная недостаточность (АН), форма клапанной болезни сердца, которая еще известна как аортальная регургитация. Возникает, когда аортальный клапан сердца плотно не закрывается, что приводит к течению крови в неправильном направлении (рефлюксу).
В результате сердце не может эффективно работать, способствуя появлению клинических признаков по типу усталости и одышки. Иногда АН протекает многие годы и не проявляется какими-либо симптомами. Также патология может развиваться быстро и внезапно.
Существует много причин развития аортальной недостаточности, но чаще всего патология связана с врожденными пороками и ревматической болезнью сердца.
Заболевание может протекать в острой и хронической форме. В последнем случае симптомы могут практически не проявляться, а сама болезнь развивается не один год подряд. В зависимости от формы АН проводится соответствующее лечение, которое позволяет улучшить состояние и качество жизни больного.
Видео: Аортальная недостаточность — «Просто о сложном»
Эпидемиология
Во всем мире наиболее распространенной причиной АН является ревматическая болезнь сердца. Врожденные и дегенеративные клапанные аномалии наиболее распространены среди причин болезни в Соединенных Штатах, которая чаще определяется в 40-60 лет.
Оценки распространенности АН любой степени тяжести варьируются от 2 до 30%, но только 5-10% пациентов с АН имеют тяжелое течение заболевания, в результате чего общая распространенность тяжело протекающей АН составляет менее 1% у населения в целом. [1 — Maurer G. Heart.
Aortic regurgitation. 2006; 92(7):994-1000.]
В исследовании Framingham (в основной группе которого участвовало 5209 пациентов в возрасте 28-62 лет, а в дополнительной группе 5124 пациентов) AН любой степени тяжести была обнаружена у 13% мужчин и 8,5% женщин.
[2 — Singh JP; Evans JC; Levy D; Larson MG; Freed LA; Fuller DL; Lehman B; Benjamin EJ. Prevalence and clinical determinants of mitral, tricuspid, and aortic regurgitation (the Framingham Heart Study). Am J Cardiol.
1999; 83(6):897-902]
Аортальная недостаточность чаще встречается у мужчин, чем у женщин. В группе исследования Framingham, AН была обнаружена у 13% мужчин и 8,5% женщин. Более высокая распространенность АН у мужчин может частично отражать преобладание основных состояний, таких как синдром Марфана или двустворчатый аортальный клапан у мужчин.
Хроническая аортальная регургитация часто начинается у пациентов, когда они достигли 50 лет и наиболее часто регистрируются у пациентов старше 80 лет. В целом, распространенность и тяжесть АН увеличиваются с возрастом, хотя тяжелая хроническая АН редко встречается до 70 лет.
Причины
Любое состояние, которое повреждает аортальный клапан, может вызвать регургитацию. Среди всех причин возврата крови через аортальный клапан чаще всего выделяют следующие:
- Врожденный дефект сердца. У больного может определяться одна створка у клапана (одностворчатый аортальный клапан) или две створки (двустворчатый аортальный клапан), вместо нормальных трех створок.
- Ухудшение состояния клапана с возрастом. Аортальный клапан открывается и закрывается десятки тысяч раз в день на протяжении многих лет жизни, поэтому недостаточность аортального клапана может быть следствием его износа.
- Эндокардит. Аортальный клапан бывает поврежден эндокардитом — инфекцией, поражающей внутренние части сердца, включая его клапанный аппарат.
- Ревматическая лихорадка. Это заболевание является осложнением воспаления горла при участии стрептококка. Нередко на фоне его протекания повреждается аортальный клапан, что приводит в дальнейшем к его недостаточности.
- Другие причины. Более редкие состояния, которые могут повредить аортальный клапан и привести к регургитации, включают синдром Марфана (болезнь соединительной ткани), анкилозирующий спондилит (расстройство позвоночника) и сифилис (венерическое заболевание, передающееся половым путем). Повреждение аорты вблизи места аортального клапана, например при травме груди или аневризме аорты, также может привести к обратному току крови через клапан.
Патогенез
Когда аортальный клапан работает нормально, он открывается только тогда, когда давление в левом желудочке (ЛЖ) больше, чем давление в аорте. Это позволяет высвободить кровь из полости сердца в крупный сосуд во время систолы желудочков.
После сокращения давление в желудочке постепенно уменьшается, на фоне чего он расслабляется и готовится принять новую порцию крови из левого предсердия.
Когда давление в ЛЖ падает ниже давления в аорте, аортальный клапан закрывается, предотвращая обратное возвращение крови.
При аортальной регургитации, когда давление в левом желудочке падает ниже давления в аорте, аортальный клапан не может полностью закрыться. Это приводит к возврату крови из аорты в левый желудочек. Это означает, что часть крови, которая уже была вытолкнута из камеры сердца, возращается обратно.
Процент крови, покинувшей левый желудочек и возвратившийся назад через аортальный клапан из-за аортальной недостаточности, называется фракцией регургитации.
Фракция регургитации при АН может быть трех степеней тяжести:
- Тяжелая фракция регургитации — выше 40%
- Умеренная фракция регургитации — от 20% до 40%
- Незначительная регургитация — до 20%
- Рассчитывают фракцию регургитации при помощи вентрикулографии.
- Поток регургитации снижает диастолическое давление крови в аорте и, следовательно, способствует увеличению импульсного давления (одного из компонентов артериального давления), которое представляет собой разницу между систолическим и диастолическим давлением.
- Аортальная недостаточность вызывает как перегрузку объемом (увеличением предварительной нагрузки), так и давлением (увеличением посленагрузки).
Перегрузка давлением, вызванная высоким импульсным давлением и гипертонией, приводит к гипертрофии левого желудочка, которая при аортальной регургитации чаще определяется как концентрическая и эксцентрическая.
Концентрическая гипертрофия обусловлена гипертензией, связанной с аортальной недостаточностью, тогда как эксцентрическая гипертрофия обусловлена объемом перегрузки, вызванным фракцией регургитации.
Гипертрофия и дилатация левого желудочка при хронической аортальной недостаточности является неэффективным механизмом компенсации и, следовательно, вызывает появление большого количества симптомов у больного.
Виды
Гемодинамические осложнения аортальной недостаточности зависят от скорости развития расстройства. Острая и хроническая форма АН будут иметь разную гемодинамику, и пациенты нередко предоставляют разнообразные признаки и симптомы.
Острая аортальная недостаточность
При острой АН, наблюдаемой при перфорации аортального клапана на фоне эндокардита, наблюдается резкое увеличение объема крови в левом желудочке.
ЛЖ, неспособный справиться с внезапной гемодинамической перегрузкой, декомпенсируется, что приводит к увеличению давления в левом предсердии, из-за чего у больного развивается застойная сердечная недостаточность.
Подобное состояние увеличивает давление в левом предсердии, что приводит к застою крови в легочных венах, гипертензии в легочном круге кровообращения, развитию симптомов застойной сердечной недостаточности с выраженной одышкой.
Тяжелая острая аортальная регургитация требует неотложной медицинской помощи. Существует высокий риск смертности, когда больному не проводится немедленная хирургическая операция по замене аортального клапана. Если острая АН обусловлена эндокардитом аортального клапана, существует вероятность того, что новый клапан будет источником для дальнейшего инфицирования больного.
Хроническая аортальная недостаточность
Если больной выживает после острой АН, левый желудочек адаптируется к новому состоянию с помощью эксцентрической гипертрофии или дилатации, что позволяет компенсировать объем перегрузки. Давление наполнения левого желудочка возвращается к нормальным значениям, и у больного не развивается сердечная недостаточность.
На этой компенсированной фазе у больного могут полностью отсутствовать симптомы, включая толерантность к привычным упражнениям.
Все же при отсутствии лечения и по истечению более-менее продолжительного периода времени, обычно после длительного латентного протекания болезни, левый желудочек снова декомпенсируется, и давление наполнения увеличивается.
В таких случаях у большинства пациентов возникают симптомы застойного сердца, хотя иногда у больных с хронической АН продолжает отмечаться декомпенсированная бессимптомная фаза. Лечение АН путем замены аортального клапана должно быть проведено до стадии декомпенсации.
Клиническая картина
Чаще всего регургитация аортального клапана развивается постепенно, потому что сердце компенсирует проблему. В течение многих лет могут отсутствовать признаки и симптомы у больного. Однако по мере развития аортальной регургитации обычно возникают следующие проявления:
- Усталость и слабость, особенно когда увеличивается уровень активности больного
- Одышка, особенно при напряжении или в положении лежа
- Боль в груди, дискомфорт или стеснение в области сердца, часто увеличивающиеся во время физических нагрузок
- Обморочное состояние
- Быстрый или нерегулярный пульс
- Сердцебиение — ощущение быстрого биения сердца, его трепетание (фибрилляция предсердий)
- Распухшие лодыжки и ноги
Дополнительно при физиологическом обследовании больного могут определяться следующие симптомы:
- Подскакивающий пульс, или “пульс водяного молотка”, характеризующийся быстрым и резким снижением диастолического давления, что становится более заметным, когда пациент поднимает предплечья выше уровня сердца.
- Пульс Корригана: определяется на сонной артерии и характеризуется быстрым расширением или подъемом пульсовой волны с последующим резким ее снижением.
- Симптом Мюссе: отмечается ритмичное колебание головы больного, соответствующие ритму биения сердца.
- Симптом Квинке (еще известен как капиллярный пульс): пульсообразное окрашивание ногтевого ложа при не сильном надавливании на его конец,
- Симптом Дюрозье: двойной аортальный шум, который звучит как пистолетный выстрел на бедренной артерии, когда ее прижать стетоскопом, определяется как в систолу, так и в диастолу.
- Симптом Траубе: двойной звук, который слышен над бедренной артерией при дистальном надавливании на сосуд.
- Симптом Розенбаха: определяется пульсирующая печень
- Симптом Герхарда, определяется пульсирующая селезенка.
Другие признаки этой разнообразной семиологии включают симптом Ландольфи (сужение и чередование дилатации зрачка), симптом Беккера (пульсация сосудов сетчатки), симптом Мюллера (пульсация язычка), симптом Майи (падение артериального давления более чем на 15 мм рт. ст. при поднятии руки) и симптом Хилла (разница в подколенном и плечевом давлениях составляет более 20 мм рт. ст.).
Ни один из вышеперечисленных признаков не является достаточным для постановки правильного диагноза аортальной недостаточности. Важной клинической значимостью является диастолический шум с указанными симптомами или без них.
Диагностика
- В дополнение к физическому осмотру наиболее распространенным тестом, используемым для оценки тяжести аортальной недостаточности, является эхокардиография, которая обеспечивает двумерные (а иногда и трехмерные) изображения для изучения размера, формы и движения тока крови в сердце, а также работы его клапанов. При наличии аортальной регургитации позволяет измерять скорость (обычно
- Электрокардиография может показывать гипертрофию левого желудочка, если таковая имеется из-за диастолической перегрузки, что приводит к увеличению напряжения в левых отделах сердца.
- Рентгенография грудной клетки проводится для оценки размеров левого желудочка.
- Лабораторные анализы могут помочь исключить другие сердечные и системные патологии, которые вызывают признаки и симптомы, сходные с клинической картиной АН.
Лечение
Аортальную недостаточность можно лечить медицинским или хирургическим методом, в зависимости от остроты заболевания, симптомов, связанных с процессом заболевания, и степени дисфункции левого желудочка.
Хирургическое лечение обычно необходимо при падении фракции выброса левого желудочка ниже 55% или когда размер левого желудочка увеличивается более чем на 55 мм, независимо от симптомов. Если какой-либо из этих показателей существенно нарушен, прогноз, как правило, имеет тенденцию к ухудшению.
Медикаментозное лечение
Чаще всего используется для улучшения состояния больных на хроническую аортальную недостаточность.
Включает использование вазодилататоров, ингибиторов АПФ, нифедипина, и гидралазина для улучшения состояния стенки левого желудочка, фракции выброса и для поддержания структуры желудочка.
Цель использования этих фармакологических препаратов заключается в том, чтобы уменьшить нагрузку до, возможного состояния, для защиты левого желудочка.
Фракция регургитации может не изменяться значительно, потому что градиент между аортальным и желудочковым давлениями обычно невелик в начале лечения. Использование этих вазодилататоров указывается только у пациентов, у которых, помимо АН, присутствует гипертония.
Хирургическое лечение
Хирургическим лечением АН является замена аортального клапана. На данный момент эта операция проводится на открытом сердце, поэтому требуется, чтобы человек был подключен к сердечно-легочному аппарату.
При отсутствии абсолютных противопоказаний всем лицам с тяжелой острой АН проводится операция.
Те, кто имеет осложнение в виде бактериемии с эндокардитом аортального клапана, не должны ожидать, что лечение антибиотиками начнет действовать, поскольку очень высока смертность, связанная с этой формой АН.
В будущем ожидается замена аортального клапана чрескожным путем.
Профилактика
Профилактические мероприятия по аортальной недостаточности в основном связаны с предупреждением развития инфекционного и ревматического эндокардита. В остальных случаях аортальная недостаточность является непреодолимым заболеванием, хотя некоторым из ее осложнениям при благоприятных условиях все-таки можно препятствовать развиваться.
При подтверждении диагноза аортальной недостаточности, кардиолог может ограничить определенные виды физической активности.
Беременность обычно не несет серьезных рисков, если только АН не находится в тяжелой фазе развития.
Также если больному проводилась пересадка сердца или он принимает определенные лекарства, связанные с АН, может потребоваться проконсультироваться с кардиологом, прежде чем рассматривать возможность забеременеть
Прогноз
Прогноз для пациентов с тяжелой АН зависит от наличия или отсутствия дисфункции ЛЖ и симптомов. При бессимптомном течении болезни с нормальной фракцией выброса было обнаружено следующее:
- Скорость прогрессирования симптомов или дисфункция ЛЖ — менее 6% в год
- Скорость прогрессирования до бессимптомной дисфункции ЛЖ — менее 3,5% в год
- Скорость внезапной смерти — менее 0,2% в год
- У бессимптомных пациентов с уменьшением фракции выброса скорость прогрессирования симптомов превышает 25% в год, тогда как у пациентов с признаками смертность составляет более 10% в год.
Самыми сильными предикторами являются эхокардиографические параметры (конечная систолическая оценка и левого желудочка), что подчеркивает решающую роль серийной эхокардиографии в лечении пациентов с тяжелой АН.
Определение конечного систолического индекса левого желудочка может иметь прогностическое значение как независимый предиктор результатов у пациентов с бессимптомной умеренной или тяжелой АН.
Тяжелая острая АН, если ее не лечить, может привести к значительной заболеваемости и смертности от основной причины (обычно инфекционного эндокардита или диссекции аорты) или от гемодинамической декомпенсации ЛЖ.
Потенциальные осложнения у пациентов с тяжелой хронической АН включают прогрессирующую дисфункцию ЛЖ и дилатацию, застойную сердечную недостаточность, ишемию миокарда, аритмию и внезапную смерть.
Дополнительные осложнения могут возникать в результате основного состояния пациента (например, диссекция корня аорты у пациента с двустворчатым аортальным клапаном и сильно расширенным корнем аорты).
Видео: Жить здорово! Недостаточность аортального клапана
Источник: https://arrhythmia.center/questions/chto-takoe-aortalnaya-nedostatochnost/