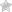Пансинусит – это воспалительный процесс инфекционного характера, поражающий слизистую оболочку всех околоносовых пазух. К основным симптомам относятся лихорадка, боль в проекции придаточных пазух, затруднённое носовое дыхание, снижение обоняния, отделяемое из носа различного характера. Диагноз ставится с учётом данных риноскопии, пункции, ультразвукового исследования, КТ, МРТ параназальных синусов, а также бактериологического посева. Лечение проводится консервативно (антибиотики, физиотерапия, промывания синусов) или с помощью эндоскопических операций.
J32.4 Хронический пансинусит
Пансинусит – это воспаление всех придаточных пазух носа: клиновидной (сфеноидит), верхнечелюстных (гайморит), лобных (фронтит), лабиринта решётчатой кости (этмоидит). Для пансинусита типична сезонность: большая часть людей заболевает в период осенне-зимних простуд и весеннего цветения.
Острая форма воспаления околоносовых синусов выявляется в 2-4 раза чаще хронической. У детей синуситы сопровождают большинство патологий дыхательных путей. Основную группу больных составляют лица в возрасте от 4 до 35 лет.
У лиц мужского пола пансинусит диагностируется незначительно чаще, чем у женщин – 53% от общего числа случаев.
Пансинусит
Ключевую роль в развитии острого воспаления придаточных синусов играет ОРВИ, вызванная респираторно-синцитиальной инфекцией, аденовирусами, парвовирусами.
При хроническом течении болезни в качестве возбудителя чаще выступают бактерии: стафилококки, бета-гемолитические стрептококки, пневмококки.
В последние годы увеличивается количество атипичных возбудителей, к которым относят различные грибки, микоплазму и хламидии. На формирование пансинусита оказывают влияние следующие факторы:
- Аномалии полости носа и синусов. Нарушение нормального оттока содержимого из полости пазух – ведущий этиологический фактор в формировании пансинусита. Это состояние наблюдается при дефектах костных стенок синусов, обуславливающих их сообщение между собой, наличии дополнительных перегородок в пазухах, сужении носовых ходов, слишком узких или широких синусах.
- Травматические воздействия. Повреждения средней и верхней трети черепа сопровождаются разрушением костных структур синусов, носовой перегородки, в результате чего развивается обтурация выводных протоков. Внедрение в синус инородных тел сопровождается формированием аналогичного состояния.
- Злокачественные или доброкачественные образования. Полипы, объёмные опухоли или кисты могут полностью или частично закрывать выходные отверстия, нарушая процесс естественного дренирования. Это приводит к задержке и инфицированию содержимого пазух.
- Хронические заболевания ЛОР-органов. Инфицированию способствуют частые риниты, наружные, внутренние, средние отиты, тонзиллиты. У детей большое значение имеет разрастание нёбных миндалин с последующим их воспалением (аденоидит).
Пансинусит чаще возникает на фоне снижения активности иммунитета. Это может быть связано с ВИЧ-инфекцией длительной антибактериальной терапией, сахарным диабетом. Реже воспаление пазух встречается при гемобластозах, онкологических патологиях, дыхательной недостаточности.
КТ ППН. Полипозный пансинусит. Отек слизистой оболочки верхнечелюстных пазух (красная стрелка), полиповидные образования в в/челюстных пазухах (синяя стрелка), выраженное снижение пневматизации полости носа (зеленая стрелка).
Полость носа с помощью узких ходов соединяется с семью околоносовыми синусами: парными верхнечелюстными, лобными и решётчатыми, одной клиновидной.
Таким образом происходит регулярное очищение пазух от секрета желёз и микроорганизмов. Пусковым моментом в развитии пансинусита обычно служит вирусная инфекция верхних дыхательных путей.
Воспалительный процесс провоцирует формирование отёка за счёт гиперсекреторной деятельности желёз и транссудации плазмы.
Очищение носовой полости путём высмаркивания способствует созданию давления около 65-85 мм рт. ст., в результате чего инфицированное содержимое проходит из носовых ходов в пазухи.
Слизистая оболочка пазухи утолщается в несколько десятков раз, формирует подушкообразное выбухание, которое заполняет весь просвет, создаёт блокаду для естественного оттока.
Благодаря отёку, нарушенному дренированию и избыточной секреции возникают оптимальные условия для роста бактериальной или грибковой инфекции.
С учётом характера воспалительного процесса и формирующихся в пазухах изменений в клинической отоларингологии выделяют несколько видов заболевания.
Различают экссудативную и продуктивную (пролиферативную) форму, каждая из которых имеет свои разновидности.
Для экссудативного пансинусита характерно образование секрета различного характера внутри синуса. Разновидности экссудативной формы заболевания:
- Серозная. Отделяемое водянистое, бесцветное, содержит белок, лейкоциты, лимфоциты и эпителиальные клетки. Прогноз такого воспаления благоприятный: наблюдается быстрое рассасывание экссудата, восстановление повреждённых тканей.
- Катаральная. Характеризуется скоплением слизистого экссудата с преобладанием слущенных клеток эпителия и эозинофилов (при наличии аллергического компонента). Острая форма такого воспаления заканчивается полным восстановлением, а при хронической наблюдается атрофия слизистой.
- Гнойная. Гной состоит из дегенеративно измененных лейкоцитов, альбуминов, гликолитических и протеолитических ферментов, лецитинов, жиров. Процесс восстановления после этой формы болезни протекает медленнее, может осложняться присоединением вторичной инфекции.
Продуктивная форма воспалительного процесса протекает с менее выраженной симптоматикой. Для неё характерна гиперплазия слизистой оболочки. Пролиферативный пансинусит подразделяют на:
- Пристеночно-гиперпластический. Эта форма заболевания сопровождается утолщением слизистой оболочки в области стенок пазухи. Вследствие этого уменьшается объём синуса, что усугубляет тяжесть воспалительного процесса.
- Полипозный. Для такого пансинусита характерно разрастание тканей над слизистой оболочкой синуса. Полипы могут иметь тонкую ножку или широкое основание, посредством которого прикрепляются к стенкам.
КТ ППН. Этот же пациент. Диффузное снижение пневматизации ячеек решетчатого лабиринта (синяя стрелка), гиподенсный отек слизистой оболочки сфеноидальных пазух (красная стрелка).
При остром воспалительном процессе клинические проявления выражены крайне ярко и продолжаются до трех недель. Для хронической формы заболевания типично чередование обострений и ремиссий: основные признаки сохраняются в течение нескольких месяцев.
Пансинусит сопровождается выраженной интоксикацией: повышается температура до фебрильных значений, появляются ознобы, потливость (в особенности в ночное время).
При длительном течении патологии нарастают неврологические расстройства: парестезии, генерализованная слабость, бессонница.
Боль преимущественно локализуется в области переносицы, надбровной зоны, орбит, затылка, центральной части головы, может иррадиировать в зубы и нижнюю челюсть. При пальпации неприятные ощущения усиливаются, в проекции синусов наблюдается отёк мягких тканей.
Головные боли – самый первый признак острого пансинусита. Их возникновение связано с распространением воспалительного процесса на оболочки головного мозга.
Головная боль имеет распространённый характер без чёткой локализации, усиливается при резких движениях головой и физических нагрузках.
Затруднения при носовом дыхании могут быть временными или постоянными. Из-за обструкции выводных отверстий синуса и отёчности слизистой оболочки нарушается прохождение воздуха по верхним дыхательным путям.
Компенсация этой проблемы осуществляется за счёт дыхания через рот, может проявляться в форме смешанной одышки.
Из-за атрофии слизистой оболочки полости носа у пациентов резко снижается чувствительность к запахам или возникает аносмия.
Отделяемое из полости носа в первые несколько дней имеет катаральный или серозный характер. Такие выделения бесцветны, выделяются из носа в небольшом количестве. По мере прогрессирования патологического процесса содержимое пазух становится гнойным. Эти выделения имеют зелёно-жёлтый цвет, более густые, отходят при сморкании или стекают по задней стенке глотки.
Осложнения пансинусита связаны с распространением инфекционного процесса на ближайшие структуры. При проникновении микроорганизмов в кости черепа развивается остеомиелит.
При прогрессирующем течении пансинусита наблюдается снижение зрения (связано с поражением зрительного перекрёста), ухудшение обоняния. Самыми опасным осложнением является воспаление мозговых оболочек – менингит, который без должного лечения приводят к инвалидности или смерти.
Если инфекция распространяется контактным путём со стороны лобной пазухи, может сформироваться эпидуральный или субдуральный абсцесс.
Диагноз пансинусита выставляется на основании анализа жалоб, данных физикального обследования, проводимого врачом-отоларингологом, комплекса лабораторных и инструментальных исследований.
При опросе пациента выясняются первичные клинические проявления болезни, динамика их прогрессирования, наличие сопутствующих патологий ЛОР-органов, дыхательной системы.
Для подтверждения диагноза используются:
- Физикальное обследование. При ощупывании и перкуссии переносицы, надбровных дуг, затылочной и теменной области пациент испытывает выраженные неприятные ощущения. Попытка наклона головы вниз провоцирует усиление боли. Пальпаторно обнаруживается отёчность в проекции пазух.
- Передняя и задняя риноскопия. Воспаление синусов сопровождается выраженной гиперемией и отёчностью слизистой оболочки. При экссудативном пансинусите выявляется прозрачное или жёлто-зелёное содержимое, а при продуктивном ‒ обнаруживаются полипы и гипертрофия слизистой.
- Диагностическая пункция. После проведения аспирации содержимое пазухи отправляется на микроскопическое или бактериологическое исследование. Это позволяет определить характер возбудителя и подобрать этиотропную терапию.
- Инструментальные исследования. Рентгенография, ультразвуковое исследование, КТ околоносовых пазух помогают определить наличие патологического экссудата, его уровень. Для обнаружения осложнений гнойного характера и поражения мозга используется МРТ.
В общем анализе крови при пансинусите наблюдается картина острого воспалительного процесса: увеличение СОЭ более 10 мм/час, повышение лимфоцитов, эозинофильных клеток (если имеется аллергический компонент).
При вирусной природе патологии происходит сдвиг в лейкоцитарной формуле влево, а при бактериальной – вправо.
Дифференцировать пансинусит необходимо с ринитом, инородными телами полости носа, злокачественными новообразованиями пазух и черепных ямок.
КТ ППН. Этот же пациент. Диффузное снижение пневматизации обеих лобных пазух, справа с гиперденсными включениями (желтая стрелка).
Лёгкие формы можно лечить дома при регулярном посещении врача, в то время как среднетяжёлые и тяжёлые требуют госпитализации в отделение отоларингологии. Пациенту назначается палатный или общий режим с ограничением нагрузок, а также диета с высоким количеством белков, витаминов, минеральных комплексов. План лечения включает в себя:
- Этиотропные препараты. Если заболевание имеет бактериальную природу, назначают антибиотики широкого спектра (цефалоспорины, защищённые пенициллины, аминогликозиды) на срок до 14 дней. При вирусной инфекции используют интерфероны, синтетические нуклеозиды, а при грибковой этиологии болезни применяют фунгицидные средства.
- Симптоматическая терапия. Для облегчения общего состояния и профилактики побочных эффектов этиотропного лечения используют симптоматические препараты. К ним относят нестероидные противовоспалительные средства, антигистаминные, глюкокортикоиды. Для нормализации микрофлоры назначают пробиотики, пребиотики.
- Физиотерапевтические процедуры. Для улучшения дренирования пазух широко применяют УВЧ, лампу-соллюкс, микроволновую терапию. С целью общего укрепления организма назначают лечебную гимнастику, ультрафиолетовое облучение.
- Неинвазивное дренирование. Промывание синусов через соустье, санация околоносовых пазух ЯМИК-катетером не требуют обезболивания. В основе этих способов лечения лежит разность давления, обеспечивающая эвакуацию жидкости из синусов.
- Инвазивное дренирование пазух. Чаще всего проводят пункцию околоносовых пазух, а также трепанопункцию лобной пазухи. Методики позволяют удалить из синусов скопление патологического экссудата, осуществить промывание. Для этого используют физиологический раствор и антибиотики.
- Хирургическое лечение. Оперативное вмешательство показано при хронических и пролиферативных формах полисинусита, когда нет возможности консервативным путём восстановить проходимость отверстий пазух. С помощью эндоскопического оборудования расширяется соустье синуса, опорожняется его полость. При необходимости удаляется часть носовой перегородки или иссекаются полипы.
При своевременно начатой терапии пансинусита прогноз для здоровья и жизни пациента благоприятный. При отсроченном вмешательстве существует риск развития гнойных осложнений, полной утраты обоняния.
Профилактика развития болезни включает терапию хронических заболеваний ЛОР-органов и коррекцию аномалий развития, предотвращение травматических воздействий на область лица.
Необходимо также укреплять иммунитет путём регулярных физических нагрузок и здорового питания.
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_lor/pansinusitis
Острый синусит
Острый синусит – это инфекционно-воспалительное заболевание, при котором поражается слизистая оболочка одной или нескольких придаточных пазух носа.
У взрослых лиц синуситы регистрируются примерно в 0,02% случаев. У детей около 0,5% от общего числа респираторных заболеваний инфекционной этиологии осложняются развитием острого синусита. В общей структуре ЛОР-патологии детского возраста синуситы составляют примерно 32%.
Различают 4 пары придаточных пазух носа, которые связаны с носовыми ходами: верхнечелюстная (гайморова), лобная, клиновидная пазуха и решетчатый лабиринт.
При развитии синусита воспалительный процесс распространяется на слизистую оболочку придаточных пазух носа, подслизистый слой, а в тяжелых случаях затрагивает надкостницу и костные стенки.
Острый синусит – это общее название группы воспалений околоносовых синусов
Причины и факторы риска
К основным причинам развития острого синусита относятся:
- анатомические дефекты носовой полости, решетчатого лабиринта и/или носовых раковин;
- острые и хронические инфекционные процессы в организме, особенно в верхних дыхательных путях;
- иммунодефицитные состояния;
- аллергия;
- травмы носа и придаточных пазух;
- хирургические вмешательства, требующие длительной тампонады носовых ходов.
Формы заболевания
В зависимости от локализации патологического процесса (поражение той или иной пазухи) острый синусит подразделяется на:
- гайморит – воспаление верхнечелюстной пазухи;
- фронтит – воспаление лобной пазухи;
- сфеноидит – воспаление клиновидной пазухи;
- этмоидит – воспаление решетчатого лабиринта.
Развитие внутричерепных осложнений острого синусита может стать причиной летального исхода.
Заболевание может быть одно- или двусторонним, осложненным и неосложненным, поражаться могут одна (моносинусит), несколько (полисинусит) или все (пансинусит) придаточные пазухи носа.
Виды синуситов
В зависимости от характера воспаления острый синусит классифицируют на катаральный (серозный), гнойный, геморрагический, некротический.
В зависимости от выраженности клинических проявлений течение заболевания может быть легким, средней степени тяжести и тяжелым.
Симптомы острого синусита
Острому синуситу, вне зависимости от локализации воспаления, свойственны следующие признаки:
- ощущение давления в области лица;
- расстройства вкуса и обоняния;
- неприятный запах изо рта;
- гнусавость голоса;
- рефлекторный кашель, вызываемый стеканием воспалительного экссудата по задней стенке глотки.
Кроме того, острый воспалительный процесс проявляется общей интоксикацией: слабостью, снижением общего самочувствия, повышением температуры тела, нарушением сна.
Прочие симптомы острого синусита зависят от его формы.
Острый гайморит
Острый гайморит начинается внезапно. Температура поднимается до 38-39 ˚С (реже может быть субфебрильной или оставаться в пределах нормы). Пациенты предъявляют жалобы на боль в области пораженной пазухи, которая иногда распространяется на скулу, корень носа, лоб, висок или всю половину лица со стороны поражения.
Болезненность усиливается при пальпации и наклонах головы. Носовое дыхание со стороны пораженной пазухи затруднено или отсутствует. Выделения из носовой полости в начале заболевания серозные, затем мутнеют и становятся более вязкими. В случае, если гайморит двусторонний, пациенты вынуждены дышать ртом.
При закупорке слезного канала, вызываемого отеком, наблюдается слезотечение.
Симптомы острого синусита (гайморита)
Острый этмоидит
Развитию острого этмоидита нередко предшествуют гайморит и фронтит. Воспаление, как правило, начинается в заднем отделе решетчатого лабиринта.
Признаками острого этмоидита являются интенсивные головные боли, давящая боль в переносице и корне носа, затрудненное носовое дыхание, резко сниженное обоняние. Выделения из носа поначалу серозные, затем приобретают гнойный характер.
В некоторых случаях в патологический процесс может вовлекаться глазница, что приводит к отекам век и выпячиванию глазного яблока.
Острый сфеноидит
Острый сфеноидит обычно сочетается с этмоидитом. Изолированно данная форма заболевания встречается крайне редко. Воспаление проявляется болью, локализующейся в области глазницы, темени и затылка.
При развитии синусита воспалительный процесс распространяется на слизистую оболочку придаточных пазух носа, подслизистый слой, а в тяжелых случаях затрагивает надкостницу и костные стенки.
Острый фронтит
Острый фронтит протекает более тяжело, чем другие формы острого синусита. На фоне высокой температуры затрудняется носовое дыхание, появляются выделения из носа со стороны поражения, боль в области лба. Эти признаки более выражены утром.
Кроме того, отмечается боль в глазах и фотофобия. Нередко у больных острым фронтитом изменяется цвет кожи лба (гиперемия), отекает верхнее веко и надбровная область на стороне поражения.
При распространении воспалительного процесса на костные структуры возможен их некроз с формированием свищей.
При остром фронтите возникает интенсивная боль в области лба
Особенности протекания заболевания у детей
Клиническая картина острого синусита у детей варьирует в зависимости от возраста, происхождения, локализации, наличия сопутствующей патологии.
В детском возрасте решетчатая пазуха поражается чаще (около 80% случаев всех синуситов), чем у взрослых. Второе место в данной возрастной группе занимает воспаление верхнечелюстной пазухи.
Наличие общей костной стенки и близкое расположение выводных устьев обусловливает частое сочетанное поражение указанных пазух. Фронтит у детей старше 6-7 лет возникает реже, что связано с формированием лобной пазухи.
Клиновидная пазуха у детей поражается редко.
В общей структуре ЛОР-патологии детского возраста синуситы составляют примерно 32%.
У новорожденных, а также у детей грудного и раннего возраста острые синуситы протекают тяжелее, общие симптомы преобладают над местными. Кроме того, у детей данной возрастной группы острый синусит может имитировать клиническую картину других патологий (нижних дыхательных путей и даже желудочно-кишечного тракта, за счет выраженности интоксикации).
При легкой форме заболевания общее состояние в пределах нормы, температура повышается до субфебрильных значений или остается в границах нормы. Головная боль не слишком интенсивная и не постоянная. Местные признаки воспалительного процесса выражены умеренно.
При среднетяжелой форме более выражены признаки общей интоксикации организма, а также локальные воспалительные изменения.
Тяжелое течение свойственно поли- или пансинуситу, особенно при развитии орбитальных и внутричерепных осложнений. Общее состояние ребенка при этом резко ухудшается, наблюдается сильная головная боль, боль в пораженной пазухе и глазнице, светобоязнь и слезотечение. Температура, как правило, высокая (38 °С и выше).
- 10 мифов о насморке
- 6 способов избавиться от аллергического ринита в домашних условиях
- 13 причин субфебрильной температуры
Диагностика
Диагноз острого синусита устанавливается на основании данных, полученных при сборе жалоб и анамнеза, проведении объективного осмотра, а также ряда дополнительных исследований.
Важную роль играет передняя, средняя и задняя риноскопия, проведенные последовательно.
Кроме того, показана рентгенография придаточных пазух носа в двух проекциях, ультразвуковое исследование, компьютерная или магниторезонансная томография околоносовых пазух.
Риноскопия – основной метод диагностики синуситов
Назначают общий и биохимический анализ крови, общий анализ мочи (выявляются неспецифические признаки воспаления).
Для идентификации инфекционного агента проводят микробиологическое исследование пунктата с определением чувствительности возбудителя к антибиотикам.
Цитологическое исследование отпечатков слизистой оболочки носовых раковин дает возможность определить признаки начинающегося воспалительного процесса на ранних этапах развития заболевания.
Лечение острого синусита
Лечение острого синусита, как правило, консервативное. Основными целями являются: устранение этиологического фактора, купирование болевого синдрома, восстановление оттока содержимого пораженной пазухи. При тяжелой, а иногда и среднетяжелой форме острого синусита требуется госпитализация пациента в стационар.
Назначаются сосудосуживающие лекарственные средства, антигистаминные препараты, муколитики. При острых синуситах бактериальной этиологии показана антибактериальная терапия, при легкой и среднетяжелой форме антибиотики назначаются перорально, в случае тяжелой формы заболевания – парентерально (внутримышечно или внутривенно).
Сосудосуживающие капли помогают облегчить симптомы синусита
Поскольку воспалительный отек часто не позволяет очиститься носовым пазухам при остром синусите, прибегают к пункции пораженной пазухи с ее последующим дренированием и промыванием антисептическими растворами, после чего в пазуху вводят лекарственный препарат (антибиотик, противовоспалительное, антисептическое средство). Проводить лечебно-диагностические пункции детям можно, начиная с 10 месяцев.
При остром синусите могут развиваться внутричерепные и орбитальные осложнения: менингит, эпидуральный или субдуральный абсцесс мозга, остеомиелит, гнойное воспаление мягких тканей глазницы (флегмона глазницы).
При тяжелом течении острого синусита показана дезинтоксикационная, гипосенсибилизирующая, дегидратационная, иммунная и симптоматическая терапия. В ряде случаев может потребоваться проведение оперативного вмешательства совместно с активной антибактериальной терапией.
Показаниями к хирургическому лечению (оперативные вмешательства на лобной, клиновидной и верхнечелюстной пазухе) являются:
- тяжелое течение заболевания, слабый ответ на проводимую терапию;
- прогрессирование патологического процесса при проведении комплексного лечения;
- развитие орбитальных и/или внутричерепных осложнений.
Хирургическое вмешательство у новорожденных и детей первых лет жизни проводится эндоназальным доступом во избежание деформации лицевых костей и травмирования зачатков зубов.
Прокол гайморовой пазухи – самый простой метод хирургического лечения острого синусита
После стихания признаков острого воспаления используются методы физиотерапии: электро- и фонофорез, ультравысокочастотная терапия, лазеротерапия, импульсные токи, магнитотерапия, а также диадинамотерапия.
Возможные осложнения и последствия
При остром синусите могут развиваться внутричерепные и орбитальные осложнения: менингит, эпидуральный или субдуральный абсцесс мозга, остеомиелит, гнойное воспаление мягких тканей глазницы (флегмона глазницы).
Прогноз
При своевременной диагностике и правильно подобранном лечении прогноз, как правило, благоприятный. При отсутствии адекватного лечения высок риск перехода патологического процесса в хроническую форму. При остром синусите у детей первых лет жизни прогноз ухудшается. Развитие внутричерепных осложнений острого синусита может стать причиной летального исхода.
Профилактика
- В целях предотвращения развития острого синусита рекомендуется:
- Видео с YouTube по теме статьи:
Источник: https://www.neboleem.net/ostryj-sinusit.php
Пансинусит: что это такое, острый и хронический, лечение у взрослых и детей, народные средства и осложнения
19.05.2018
Виды и формы заболевания
Формы протекания пансинусита:
- Гиперпластический, катаральный пансинусит. Эти формы имеют, как правило, вирусное происхождение. Отмечается отёк слизистой оболочки, её гиперемия, обильное выделение из полости носа слизи. Развитие гнойного процесса не наблюдается.
- Экссудативный пансинусит. Эта разновидность болезни представлена в виде наличия гнойного экссудата в носовой полости. Формируется эпителиальными клетками после инфицирования.
- Полипозный пансинусит. Является следствием длительного воспаления. При этой форме отмечается формирование на слизистой незначительных утолщений, а затем полипов. Они перекрывают вход в соустье синусов, противостоят должному дренированию и естественному воздухообмену в пазухах носа.
- Острый гнойный пансинусит. При этом теряется сообщение между синусами носа и его полостью. Слизистая отекает, что способствует блокировке каналов. Там начинает накапливаться слизь и формироваться бактериальная флора. Это приводит к нагноению. Является самой опасной формой болезни. Опасность заключается в том, что слизь накапливается достаточно быстро и может переходить на соседние структуры, одной из которых является головной мозг. Лечить пансинусит в такой форме нужно только хирургическим путём, чтобы избежать осложнений.
- Гипертрофический. Запущенная форма заболевания, которая характеризуется дисфункцией слизистой оболочки носа и его желез. Насморк при этом настолько сильный, что не устраняется даже после использования сосудосуживающих капель. Кроме того, наблюдается сильный храп в процессе сна, рот у больных с такой формой болезни постоянно приоткрыт, кровоснабжение в лицевой области нарушено, обоняние практически отсутствует, происходит ухудшение памяти.
В зависимости от расположенности воспалительного процесса, различают правостороннее и левостороннее воспаление околоносовых синусов. Если говорить о формах течения — острый и хронический пансинусит.
Симптомы
Острый синусит имеет такую симптоматику:
- Жар, озноб, лихорадка, повышение температуры до максимальных показателей.
- Головная боль, которая то внезапно появляется, то исчезает.
- Густое выделяемое из носа с примесями гноя.
- Тупая боль в месте нахождения пазух.
- Сильная забитость носа, насморк.
- Голос становится грубым, появляется гнусавость, осиплость.
- Быстрая утомляемость, слабость, ухудшение общего самочувствия.
Пансинусит у детей отличается наличием кашля во время ночного отдыха. Кроме того, у ребёнка отмечаются обильное течение слизи из носа гнойного характера.
Проявляются признаки пансинусита внезапно. Всё начинается с жара, чрезмерной потливости, озноба, ломоты в теле и повышения температуры тела. Далее клиническая картина дополняется головной болью. Также у больного бледнеет кожа, нарушается сон, пропадает аппетит. Может отмечаться заложенность в ушах, нарушение обоняния.
Если вовремя не приступить к лечению, то последствия бывают непредсказуемыми. Заболевание может перейти в длительную форму или поразить мозговые оболочки.
Хронический пансинусит схож по симптоматике с острым, только проявляется она слабо либо вообще отсутствует. Боль в голове и проекциях пазух появляется редко, повышение температуры незначительное – до 37,5ͦС.
Причины заболевания
Основными причинами развития пансинусита являются инфекционные агенты – грибки, микробы, вирусы (стрептококки, синегнойная палочка, стафилококк и т. д.). Чужеродные организмы попадают в носовую полость при вдыхании через нос, то есть, риногенным путём, или из уже имеющихся очагов инфекции.
Провоцирующими факторами являются:
- отсутствие иммунитета;
- инфекции, развивающиеся в ротовой полости, зубах;
- пагубные привычки – употребление спиртного, наркотических веществ, курение;
- длительный приём антибактериальных препаратов;
- вдыхание загрязнённого воздуха.
Кроме того, провоцировать развитие пансинусита могут:
- аллергический ринит;
- полипоз носа;
- искривлённая перегородка носа;
- травмирование головы, носа.
Провоцировать развитие воспалительного процесса может нелечение синуситов, гайморита, сфеноидита, фронтита, у детей – аденоиды.
Диагностика
Основными методами диагностики при пансинусите являются:
- риноскопия;
- рентгенография носовых пазух;
- эндоскопия – позволяет доктору рассмотреть внутреннюю поверхность носа со всех углов, при этом имеется возможность увеличения исследуемой области, что способствует постановлению более точного диагноза;
- МРТ, КТ;
- мазок на микрофлору;
- пункция.
На основании полученных данных назначается лечение.
Лечение
При наличии хотя бы одного признака болезни необходимо проконсультироваться с доктором. Если диагноз «острый пансинусит» подтверждён, то больному рекомендуется лечь в больницу. Терапия в домашних условиях запрещена, ввиду большой вероятности осложнений.
Начинать лечение следует с приёма антибиотиков с расширенным действенным механизмом – Азитромицина, Амоксиклава, Ципрофлоксацина. Продолжительность терапии составляет в среднем 7-10 дней. Кроме того, назначаются антибактериальные препараты в виде спреев и капель (Изофра, Полидекса).
Если причиной болезни стала грибковая инфекция, выписывается Флуканозол, Кетоканозол, вирусная – Кагоцел, Ингавирин.
При заложенности носа рекомендованы к использованию сосудосуживающие препараты. Средства быстро облегчат дыхание, устранят насморк, сократят выделение слизи. Для этих целей подойдёт Називин, Нокспрей, Тизин, Ринонорм.
Сосудосуживающее, противоотёчное, противовоспалительное и муколитическое действия оказывает аэрозоль Ринофлуимуцил.
Кроме того, назначается промывание носа растворами на основе очищенной морской воды – Долфином, Аквамарисом.
В больнице процедура осуществляется при помощи электроотсоса, или методом Проетца.
Среди противовоспалительных средств предпочтение отдают Диклофенаку, Нурофену, Парацетамолу. В качестве антигистаминных препаратов (если болезнь вызвана аллергическим ринитом) показаны Супрастин, Зиртек.
Обязательно больному назначаются физиопроцедуры:
- УВЧ;
- магнитная терапия;
- сверхвысокочастотная терапия;
- лазеротерапия.
Если консервативная терапия не оказала положительного эффекта, прибегают к операции.
В ходе оперативного вмешательства хирург осуществляет прокол пазухи, для того чтобы образовалось отверстие, через которое будет откачиваться скопившаяся слизь.
Пункция также осуществляется для введения в полость пазухи антибактериальных, противовоспалительных препаратов. Полипозный пансинусит также лечится исключительно хирургическим путём.
После снятия острого процесса можно дополнить основное лечение народными средствами.
Дышать над паром только что сваренной картошки или горячим отваром ромашки, шалфея в течение 20 минут. Сверху голову накрывают полотенцем.
Нос можно закапывать соком алоэ и каланхоэ.
В качестве домашнего средства для промывания полости носа используется солевой раствор – на стакан тёплой воды 1 ч. л. соли.
При пансинусите рекомендуется употреблять много овощей и фруктов, особенно, с большим содержанием витамина С (чёрная смородина, петрушка, болгарский перец).
Пансинусит – это заболевание, которое требует от себя срочного принятия мер. Если не приступить к лечению своевременно, то существует риск серьёзных осложнений – перехода патологии в хроническую форму, распространения воспалительного процесса на оболочки головного мозга. Избавиться от заболевания можно только после приёма антибактериальных препаратов.
Острый и хронический пансинусит: признаки и лечение в домашних условиях Ссылка на основную публикацию
Источник: https://uhogorlor.ru/pansinusit/
Острый пансинусит: всё об этой болезни и её лечении
Заболевание с интригующим названием острый пансинусит отнюдь не редкий недуг, которым по статистике медиков хоть раз в жизни болеет каждый 10-й человек в России.
И это не удивительно — климат в нашей стране располагает к подобным заболеваниям, и, даже если вы ни разу не сталкивались с подобным термином, то знать о нём обязаны, чтобы в случае непредвиденного заболевания принять необходимые меры для устранения симптомов.
Распознать болезнь достаточно просто — это воспалительный процесс, при котором поражаются придаточные пазухи носа.
От обычного насморка пансинусит отличает наиболее острые симптомы, которые доставляют много неприятностей пациенту, ослабляя его общий иммунитет.
Но, как бы плохо не было человеку, он должен найти в себе силы, чтобы начать незамедлительное лечение, иначе болезнь может спровоцировать серьёзные последствия, которые приведут к операции.
О болезни в подробностях
Нос человека — уникальный по своему строению орган.
Все околоносовые пазухи расположены достаточно близко к полости носа и сообщаются между собой, поэтому любая инфекция или воспалительный процесс в самом носу быстро распространяется по соседним частям, что приводит к болевым ощущениям в различных областях лица, например, лобной или височной. При остром пансинусите в воспалительный процесс вовлекаются пазухи:
- лобная, расположенная в области лба и бровей;
- клиновидная, расположенная в области переносицы и висков;
- решётчатая, расположенная в полости носа;
- верхнечелюстная, расположенная в области верхней челюсти и щек.
Чаще всего болезнь возникает из-за инфекции, попадающей в организм человека при контакте с другим больным, а также при поражении различными вирусами в период обострения вирусных инфекций. В этих случаях стенки слизистой носа атакуют микробы, появляется насморк, покраснение, жжение. Есть и другие причины, по которым человек может заболеть острым пансинуситом, например:
- сахарный диабет;
- алкоголизм;
- ВИЧ;
- гормональные сбои;
- переохлаждение;
- слабый иммунитет.
В медицинской практике встречаются и такие причины развития воспалительных процессов в носу, как травма носовой кости или врожденное изменение костных структур носа.
Видовые особенности
Как и любое другое заболевание острый пансинусит имеет несколько видов, которые отличаются по своей симптоматике, причине появления, и, соответственно, нуждаются в совершенно различных друг от друга методах лечения. Заболевание делится на два основных вида: хронический и острый, но каждый из них имеет свои формы проявления и подразделяется на подвиды. К ним можно отнести:
- Катаральный: имеет вирусное проявление. Проявляется в виде отечности слизистой оболочки носа и околоносовых пазух.
- Полипозный: появляется в связи с наличием в организме полипов, которые нарушают нормальную работу пазух.
- Хронический: возникает на фоне недолеченного острого пансинусита или игнорировании болезни в целом. Проявляется теми же симптомами, что и острая форма, только менее выражено. Однако, во время обострения болезнь может привести к очень серьёзным последствиям.
В пазухах появляется гной, а при остром воспалении нагноения накапливаются и распространяются очень быстро, в достаточно больших объёмах. Гнойная жидкость может легко проникнуть в соседние отделы организма, например, в головной мозг. Данная форма заболевания должна лечиться с помощью хирургического вмешательства.
Чем опасен гнойный фронтит?
Симптоматика заболевания
Острый пансинусит проявляется по-разному, в зависимости от видовой особенности, но нередко его путают с обычным насморком и не уделяют должного внимания для проведения адекватной терапии, применяя для лечения стандартные противовирусные средства.
Один из самых характерных симптомов, который проявляется вместе с воспалением носовой полости, является общая слабость организма, а иногда и лихорадка с температурой. Именно эти показатели должны насторожить заболевшего человека.
К другим симптомам пансинусита можно отнести:
- Покраснение ноздрей, жжение и сухость в носу.
- Стойкая заложенность носа, не проходящая даже от лекарственных препаратов. Как следствие, непроходимость носовых каналов приводит к сильным головным болям — в головной мозг не попадает достаточно кислорода.
- Лихорадка, сопровождающаяся высокой температурой (до 39 °C), что свидетельствует о развитии инфекции.
- Припухлость лица в области носа, щек, переносицы.
- Осипший, гнусавый голос, который проявляется из-за того, что через носовые пазухи больше не поступает кислорода для нормального дыхания.
- Сильный насморк с обильными выделениями желтого цвета. Если речь идёт о гнойном пансинусите, то в слизи присутствуют гнойные выделения и сгустки крови.
- Общее слабое состояние всего организма, сонливость, быстрая утомляемость, ломота в костях.
Симптомы могут быть быстро устранены, если вовремя обратиться за медицинской помощью для назначения специализированного лечения.
Диагностика заболевания
Определить наличие такого заболевания, как острый пансинусит бывает непросто даже опытному врачу, во всяком случае, лишь по симптомам сделать это навряд ли удастся. Для установки точного диагноза потребуется более тщательный анамнез в комплексе с профессиональными подходами. К методам диагностирования пансинусита относятся:
- эндоскопическое исследование полости носа;
- риноскопия и рентген;
- мазок гнойных масс и слизи;
- УЗИ различных околоносовых пазух
В некоторых, особенно сложных и запущенных случаях, когда есть вероятность проникновения гнойных накоплений в головной мозг, могут понадобиться такие процедуры, как МРТ, КТ, пункция инфицированных пазух.
Медикаментозное лечение пансинусита
Лечение острого пансинусита начинается с похода к терапевту и диагностического комплекса, на основании которого прописывается оптимальный курс терапии.
Как правило, лечение пациента при данном заболевании проводится в домашних условиях под регулярным наблюдением врача.
Для этого заболевшему прописывают различные лекарственные препараты в сочетании с домашними средствами, способными ускорить процесс выздоровления.
- Антибиотики: в случае с катаральной формой заболевания выписывается курс антибиотиков, способных подавлять дальнейшее размножение бактерий, что в конечном итоге приводит к их полному уничтожению. В число наиболее популярных антибиотиков широкого спектра действия попали препараты: «Цефтриаксон», «Эритромицин», «Эрифлюид» и др.
- Капли и спреи назальные: практически при любых формах пансинусита рекомендуется использовать назальные капли, которые разжижают слизь и помогают избавиться от заложенности носа. Наиболее популярные — «Нафтизин», «Виброцил», «Тизин».
- Промывание носа: практически неотъемлемой частью комплексного лечения является промывание носовых пазух специальными растворами на основе солей или фурацилина. Для этих цели лучше использовать шприц, спринцовку или небулайзер.
- Профилактика: после того как бактерии будут выведены из организма, а пазухи очищены от слизи и гноя, врач может назначить и другие препараты, позволяющие снизить последствие негативного эффекта от антибиотиков. Для этих целей назначаются антигистаминные препараты и витамины.
Все о гнойном гайморите и методах его лечения
Не во всех случаях терапия в домашних условиях будет эффективна. Некоторых пациентов вылечить удастся только в условиях стационара, где ежедневно будут назначаться различного рода физиотерапевтические процедуры: УВЧ, лазеротерапия, прогревание и прочее.
Когда требуется операция?
Острый пансинусит не всегда поддается традиционному лечению. Если эффект от медикаментозной терапии отсутствует или у пациента обнаружен гнойный или полипозный пансинусит, то, скорее всего, потребуется хирургическое вмешательство. Операция также будет необходима при распространении гнойных накоплений в головной мозг.
Народная медицина при пансинусите
Несложные формы заболевания можно устранить с помощью народных средств в домашних условиях, но не стоит забывать, что прежде стоит проконсультироваться с терапевтом или ЛОР-врачом, которые смогут, с профессиональной точки зрения, оценить пользу и риски от данного лечения.
- Промывание носа: самый простой и надежный способ избавиться от заложенности и отека носовых пазух — это регулярно промывать нос травяными растворами. Для процедуры вполне подойдут отвары шалфея, календулы, малины или череды.
- Ингаляции: для этих целей используют паровые бани на основе теплых растворов из эвкалипта, шалфея, календулы, ромашки, душицы.
- Мази из природных компонентов: хорошим терапевтическим и антибактериальным эффектом обладают натуральные мази. Изготовить их можно из обычного воска или прополиса, с добавлением меда и алоэ.
- Массаж: в качестве дополнительного метода лечения острого пансинусита можно прибегнуть к массажу биологически активных точек.
- Предыдущая запись
- Следующая запись
Источник: https://MedCeh.ru/zabolevaniya-nosa/ostryj-pansinusit.html